9.12: Психофармакологія
- Page ID
- 88879
Університет Кентуккі
Психофармакологія - це вивчення того, як наркотики впливають на поведінку. Якщо наркотик змінює ваше сприйняття, або те, як ви відчуваєте або думаєте, препарат впливає на ваш мозок і нервову систему. Ми називаємо наркотики, які змінюють те, як ви думаєте чи відчуваєте психоактивні або психотропні препарати, і майже кожен вживав психоактивний препарат в якийсь момент (так, кофеїн рахується). Розуміння деяких основ про психофармакологію може допомогти нам краще зрозуміти широкий спектр речей, які цікавлять психологів та інших. Наприклад, фармакологічне лікування деяких нейродегенеративних захворювань, таких як хвороба Паркінсона, говорить нам щось про саму хворобу. Фармакологічні методи лікування, що використовуються для лікування психіатричних станів, таких як шизофренія або депресія, зазнали дивовижного розвитку з 1950-х років, і препарати, що використовуються для лікування цих розладів, розповідають нам щось про те, що відбувається в мозку людей з цими станами. Нарешті, розуміння чогось про дії наркотиків зловживання та шляхи їх введення може допомогти нам зрозуміти, чому деякі психоактивні препарати викликають таку звикання. У цьому модулі ми надамо огляд деяких з цих тем, а також обговоримо деякі сучасні суперечливі області в області психофармакології.
навчальні цілі
- Як працює більшість психоактивних препаратів в мозку?
- Як шлях адміністрації впливає на те, наскільки корисним може бути препарат?
- Чому грейпфрут небезпечно вживати з багатьма психотропними препаратами?
- Чому індивідуалізовані дози ліків на основі генетичного скринінгу можуть бути корисними для лікування таких станів, як депресія?
- Чому виникають суперечки щодо фармакотерапії для дітей, підлітків та людей похилого віку?
Вступ
Психофармакологія, вивчення того, як наркотики впливають на мозок та поведінку, є відносно новою наукою, хоча люди, ймовірно, вживали наркотики, щоб змінити те, як вони почуваються з початку людської історії (розглянемо вживання ферментованих фруктів, стародавніх рецептів пива, жування листя кокаїнової рослини для властивості стимулятора (як тільки деякі приклади). Саме слово психофармакологія говорить нам, що це поле, яке поєднує наше розуміння поведінки (і мозку) та фармакології, і коло тем, що входять до цієї галузі, надзвичайно широкий.
Практично будь-який препарат, який змінює ваше почуття, робить це, змінюючи те, як нейрони спілкуються один з одним. Нейрони (понад 100 мільярдів у вашій нервовій системі) спілкуються між собою, вивільняючи хімічну речовину (нейромедіатор) через крихітний простір між двома нейронами (синапсом). Коли нейромедіатор перетинає синапс, він зв'язується з постсинаптичним рецептором (білком) на приймальному нейроні, і повідомлення може передаватися далі. Очевидно, що нейротрансмісія набагато складніша, ніж ця - посилання в кінці цього модуля можуть надати корисний фон, якщо ви хочете отримати більш детальну інформацію - але першим кроком є розуміння того, що практично всі психоактивні препарати втручаються або змінюють спосіб взаємодії нейронів з один одного.
Існує багато нейромедіаторів. Деякі з найважливіших з точки зору психофармакологічного лікування і наркотиків зловживання викладені в таблиці 1. Нейрони, які вивільняють ці нейромедіатори, здебільшого локалізуються в певних ланцюгах мозку, які опосередковують цю поведінку. Психоактивні препарати можуть або підвищувати активність при синапсі (їх називають агоністами), або знижувати активність при синапсі (антагоністи). Різні препарати роблять це за різними механізмами, а деякі приклади агоністів і антагоністів представлені в таблиці 2. Для кожного прикладу наводиться торгова назва препарату, яке є найменуванням препарату, наданим лікарською компанією, і родова назва (в дужках).
Дуже корисне посилання в кінці цього модуля показує різні кроки, пов'язані з нейротрансмісією, і деякі способи, які ліки можуть змінити це.
У таблиці 2 наведені приклади лікарських засобів та їх первинного механізму дії, але дуже важливо розуміти, що препарати також впливають на інші нейромедіатори. Цьому сприяють види побічних ефектів, які спостерігаються, коли хтось приймає той чи інший препарат. Реальність така, що жодні наявні в даний час препарати не працюють тільки там, де ми хотіли б в мозку або тільки на конкретному нейромедіаторі. У багатьох випадках люди іноді призначають один психотропний препарат, але потім, можливо, також доведеться приймати додаткові препарати для зменшення побічних ефектів, викликаних початковим препаратом. Іноді люди припиняють приймати ліки, оскільки побічні ефекти можуть бути настільки глибокими.
Фармакокінетика: що це таке — чому це важливо?
Хоча цей розділ може звучати більше як фармакологія, важливо усвідомити, наскільки важливою може бути фармакокінетика при розгляді психоактивних препаратів. Фармакокінетика відноситься до того, як організм обробляє препарат, який ми приймаємо. Як згадувалося раніше, психоактивні препарати впливають на поведінку, змінюючи нейронний зв'язок у мозку, і більшість наркотиків потрапляють до мозку, подорожуючи в крові. Абревіатура ADME часто використовується з Стоячи для поглинання (як препарат потрапляє в кров), Розподіл (як препарат потрапляє до органу інтересу - в цьому модулі, тобто мозку), Метаболізм (як препарат розщеплюється, так що він більше не надає своїх психоактивних ефектів), і Виведення (як препарат залишає тіло). Ми поговоримо про пару з них, щоб показати їх важливість для розгляду психоактивних наркотиків.
Медикаментозне управління
Існує багато способів прийому наркотиків, і ці шляхи введення ліків можуть мати значний вплив на те, як швидко цей препарат досягає мозку. Найбільш поширеним шляхом введення є пероральне введення, яке є відносно повільним і, можливо, дивно - часто найбільш мінливим і складним шляхом введення. Препарати потрапляють в шлунок, а потім всмоктуються кровопостачанням і капілярами, які вистилають тонкий кишечник. На швидкість всмоктування можуть впливати різні фактори, включаючи кількість і тип їжі в шлунку (наприклад, жири проти білків). Ось чому на етикетці ліків для деяких препаратів (наприклад, антибіотиків) можуть конкретно вказувати продукти, які ви повинні або НЕ повинні споживати протягом години після прийому препарату, оскільки вони можуть вплинути на швидкість всмоктування. Два найбільш швидких шляхи введення включають інгаляцію (тобто куріння або газоподібну анестезію) і внутрішньовенне (IV), при якому препарат вводять безпосередньо у вену і, отже, кровопостачання. Обидва ці шляхи введення можуть отримати препарат в мозок менш ніж за 10 секунд. IV введення також має відмінність бути найбільш небезпечним, оскільки, якщо є побічна реакція на наркотики, є дуже мало часу для введення будь-якого антидоту, як у випадку IV передозування героїну.
Чому може бути важливим, наскільки швидко наркотик потрапляє в мозок? Якщо наркотик активує схеми винагороди в мозку І він досягає мозку дуже швидко, препарат має високий ризик зловживання та звикання. Психостимулятори, такі як амфетамін або кокаїн, є прикладами наркотиків, які мають високий ризик зловживання, оскільки вони є агоністами нейронів DA, які беруть участь у винагороді І оскільки ці препарати існують у формах, які можна або курити, або вводити внутрішньовенно. Деякі стверджують, що куріння сигарет є однією з найважчих пристрастей кинути, і хоча частина причини цього може полягати в тому, що куріння потрапляє нікотин в мозок дуже швидко (і опосередковано діє на нейрони DA), це більш складна історія. Для наркотиків, які дуже швидко потрапляють до мозку, препарат не тільки дуже звикає, але й сигнали, пов'язані з препаратом (див. Рохсенов, Ніаура, Чайлдресс, Абрамс та Монті, 1990). Для користувача тріщини, це може бути труба, яку вони використовують для куріння наркотиків. Однак для курця сигарет це може бути щось таке нормальне, як закінчити вечерю або прокинутися вранці (якщо це коли курець зазвичай має сигарету). Як для користувача тріщини і курця сигарет, сигнали, пов'язані з наркотиками насправді може викликати тягу, яка полегшується (ви здогадалися) — запалювання сигарети або використання тріщини (тобто, рецидив). Це одна з причин, чому люди, які зараховуються до програм лікування наркотиками, особливо за містом програми, піддаються значному ризику рецидиву, якщо вони пізніше виявляються в близькості від старих привидів, друзів і т.д. але це набагато складніше для курця сигарет. Як хтось може уникнути їжі? Або уникайте пробудження вранці тощо Ці приклади допомагають вам почати розуміти, наскільки важливим може бути шлях введення психоактивних наркотиків.
Метаболізм наркотиків
Метаболізм передбачає розпад психоактивних препаратів, і це відбувається в першу чергу в печінці. Печінка виробляє ферменти (білки, що прискорюють хімічну реакцію), і ці ферменти допомагають каталізувати хімічну реакцію, яка розщеплює психоактивні препарати. Ферменти існують в «сім'ях», і багато психоактивні препарати розщеплюються одним і тим же сімейством ферментів, суперсімейством цитохрому Р450. Не існує унікального ферменту для кожного препарату; скоріше, певні ферменти можуть розщеплювати найрізноманітніші препарати. Толерантність до впливу багатьох препаратів може виникнути при повторному впливі; тобто препарат виробляє менший ефект з плином часу, тому для отримання такого ж ефекту потрібно більше препарату. Особливо це стосується заспокійливих препаратів, таких як алкоголь або знеболюючі препарати на основі опіатів. Метаболічна толерантність є одним з видів толерантності, і це відбувається в печінці. Деякі наркотики (наприклад, алкоголь) викликають індукцію ферментів — збільшення ферментів, що виробляються печінкою. Наприклад, хронічне вживання алкоголю призводить до того, що алкоголь розщеплюється швидше, тому алкоголіку потрібно пити більше, щоб отримати той самий ефект - звичайно, поки не вживається стільки алкоголю, що він пошкоджує печінку (алкоголь може спричинити жирову печінку або цироз).
Останні питання, пов'язані з психотропними препаратами та метаболізмом
Грейпфрутовий сік і обмін речовин

Деякі види їжі в шлунку можуть змінювати швидкість поглинання ліків, а інші продукти також можуть змінювати швидкість метаболізму ліків. Найбільш відомим є грейпфрутовий сік. Грейпфрутовий сік пригнічує ферменти цитохрому Р450 в печінці, і ці печінкові ферменти в нормі розщеплюють велику кількість різноманітних препаратів (включаючи деякі психотропні препарати). Якщо ферменти пригнічені, рівень наркотиків може накопичуватися до потенційно токсичних рівнів. При цьому ефекти можуть зберігатися протягом тривалого періоду часу після вживання грейпфрутового соку. Станом на 2013, є щонайменше 85 препаратів, які негативно взаємодіють з грейпфрутовим соком (Bailey, Dresser, & Arnold, 2013). Деякі психотропні препарати, які можуть взаємодіяти з грейпфрутовим соком, включають карбамазепін (Тегретол), призначений для біполярного розладу; діазепам (валіум), який використовується для лікування тривоги, відміни алкоголю та м'язових спазмів; і флувоксамін (Luvox), що використовується для лікування нав'язливо-компульсивного розладу та депресії. Посилання в кінці цього модуля дає останній список препаратів, які, як повідомляється, мають цю незвичайну взаємодію.
Індивідуалізована терапія, метаболічні відмінності та потенційні підходи до призначення на майбутнє
Психічні захворювання сприяють більшій інвалідності в західних країнах, ніж всі інші захворювання, включаючи рак і хвороби серця. Тільки депресія, за прогнозами, стане другим за величиною фактором тягаря захворювань до 2020 року (Всесвітня організація охорони здоров'я, 2004). Кількість людей, які постраждали від проблем психічного здоров'я, є досить дивовижною, з оцінками, що 25% дорослих відчувають проблеми психічного здоров'я в будь-який конкретний рік, і це впливає не тільки на людину, але і їх друзів та родину. Кожен 17 дорослих відчуває серйозне психічне захворювання (Kessler, Chiu, Demler, & Walters, 2005). Нові антидепресанти, ймовірно, найбільш часто призначаються препарати для лікування проблем психічного здоров'я, хоча немає «чарівної кулі» для лікування депресії або інших станів. Фармакотерапія з психологічною терапією може бути найбільш корисним підходом до лікування багатьох психіатричних станів, але все ще залишається багато питань без відповіді. Наприклад, чому один антидепресант допомагає одній людині, але не впливає на іншу? Антидепресанти можуть зайняти від 4 до 6 тижнів, щоб почати покращувати депресивні симптоми, і ми насправді не розуміємо, чому. Багато людей не реагують на перший призначений антидепресант і, можливо, доведеться спробувати різні препарати, перш ніж знайти щось, що працює для них. Інші люди просто не покращуються за допомогою антидепресантів (Ioannidis, 2008). Оскільки ми краще розуміємо, чому люди відрізняються, тим легше і швидше ми зможемо допомогти людям, які потрапили в біду.
Одна область, яка отримала інтерес останнім часом, пов'язана з індивідуальним підходом до лікування. Тепер ми знаємо, що існують генетичні відмінності в деяких ферментах цитохрому Р450 і їх здатності розщеплювати ліки. Загальна популяція потрапляє на наступні 4 категорії: 1) надвеликі метаболізатори розщеплюють певні препарати (як і деякі нинішні антидепресанти) дуже і дуже швидко, 2) великі метаболізатори також здатні досить швидко розщеплювати наркотики, 3) проміжні метаболізатори розщеплюють ліки повільніше, ніж будь-яка з двох вищевказаних груп, і, нарешті, 4) погані метаболізатори розщеплюють ліки набагато повільніше, ніж всі інші групи. Тепер подумайте про те, хто отримує рецепт на антидепресант - які наслідки були б, якби вони були або надвеликим метаболізатором, або поганим метаболізатором? Ультра-великий метаболізатор буде надано антидепресанти і сказав, що це, ймовірно, займе 4 до 6 тижнів, щоб почати працювати (це правда), але вони метаболізують ліки так швидко, що він ніколи не буде ефективним для них. На відміну від цього, поганий метаболізатор, що отримує ту ж добову дозу того ж антидепресанту, може створити такий високий рівень у крові (тому що вони не розщеплюють препарат), що вони матимуть широкий спектр побічних ефектів і відчувають себе дуже погано - також не позитивний результат. Що робити, якщо - замість цього - перед призначенням антидепресанту лікар може взяти зразок крові та визначити, який тип метаболізатора насправді був пацієнт? Потім вони могли б прийняти набагато більш обгрунтоване рішення про найкращу дозу, щоб призначити. Зараз доступні нові генетичні тести, щоб краще індивідуалізувати лікування саме таким чином. Зразок крові може визначити (принаймні для деяких препаратів), до якої категорії вписується людина, але нам потрібні дані, щоб визначити, чи дійсно це ефективно для лікування депресії або інших психічних захворювань (Zhou, 2009). В даний час цей генетичний тест є дорогим, і не багато планів медичного страхування охоплюють цей екран, але це може бути важливим компонентом у майбутньому психофармакології.
Інші спірні питання
Неповнолітні та психофармакологія
Нещодавній звіт Центрів контролю захворювань (CDC) припускає, що до 1 з 5 дітей у віці від 5 до 17 років можуть мати певний тип психічного розладу (наприклад, СДУГ, аутизм, тривога, депресія) (CDC, 2013). Захворюваність біполярним розладом у дітей та підлітків також зросла в 40 разів за останнє десятиліття (Морено, Лахе, Бланко, Цзян, Шмідт та Ольфсон, 2007), і зараз підраховано, що у 1 з 88 дітей діагностовано розлад аутистичного спектру (CDC, 2011). Чому відбулося таке зростання цих цифр? Однозначної відповіді на це важливе питання немає. Деякі вважають, що більша обізнаність громадськості сприяла збільшенню рефералів вчителів та батьків. Інші стверджують, що збільшення випливає зі змінами критерію, що використовується в даний час для діагностики. Треті припускають, що фактори навколишнього середовища, або пренатально, або постнатально, сприяли цьому підйому.

У нас немає відповіді, але питання викликає додаткову суперечку, пов'язану з тим, як ми повинні ставитися до цієї популяції дітей та підлітків. Багато психотропних препаратів, що використовуються для лікування психічних розладів, були перевірені у дорослих, але мало хто був перевірений на безпеку або ефективність з дітьми або підлітками. Найбільш усталеними психотропами, які призначаються дітям і підліткам, є психостимулюючі препарати, що застосовуються для лікування синдрому дефіциту уваги і гіперактивності (СДУГ), і є клінічні дані про те, наскільки ефективні ці препарати. Однак ми знаємо набагато менше про безпеку та ефективність у молодих популяцій препаратів, які зазвичай призначаються для лікування тривоги, депресії чи інших психічних розладів. Молодий мозок продовжує дозрівати до, ймовірно, після 20 років, тому деякі вчені стурбовані тим, що препарати, що змінюють активність нейронів у мозку, що розвивається, можуть мати значні наслідки. Існує очевидна необхідність клінічних випробувань у дітей та підлітків для перевірки безпеки та ефективності багатьох із цих препаратів, що також викликає різноманітні етичні питання про те, хто вирішує, які діти та підлітки братимуть участь у цих клінічних випробуваннях, хто може дати згоду, хто отримує відшкодування і т.д.
Люди похилого віку та психофармакологія
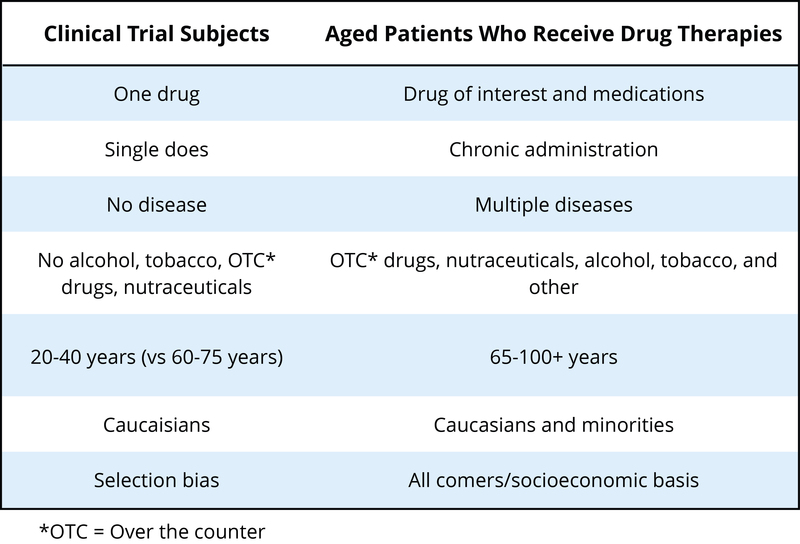
Інша популяція, яка зазвичай не включалася в клінічні випробування для визначення безпеки або ефективності психотропних препаратів, - це люди похилого віку. В даний час існує дуже мало високоякісних доказів для керівництва призначенням для літніх людей - клінічні випробування часто виключають людей з численними супутніми захворюваннями (інші захворювання, стани тощо), які характерні для людей похилого віку (див. Hilmer and Gnjidict, 2008; Pollock, Forsyth, & Bies, 2008). Це серйозне питання, тому що люди похилого віку споживають непропорційну кількість рецептурних ліків, призначених. Термін поліфармація відноситься до використання декількох препаратів, що дуже часто зустрічається у людей похилого віку в Сполучених Штатах. Оскільки наше населення старіє, деякі підрахували, що частка людей 65 і старше досягне 20% населення США до 2030 року, при цьому ця група споживає 40% призначених ліків. Як показано в таблиці 3 (від Schwartz and Abernethy, 2008), цілком зрозуміло, чому типове клінічне дослідження, яке розглядає безпеку та ефективність психотропних препаратів, може бути проблематичним, якщо ми спробуємо інтерпретувати ці результати для літнього населення.
Метаболізм наркотиків часто значно сповільнюється для людей похилого віку, тому менша кількість наркотиків може виробляти той же ефект (або занадто часто, занадто багато наркотиків може призвести до різних побічних ефектів). Одним з найбільших факторів ризику для людей похилого віку є падіння (і розрив кісток), що може статися, якщо у літньої людини запаморочиться голова від занадто великої кількості наркотиків. Є також докази того, що психотропні препарати можуть зменшити щільність кісткової тканини (тим самим погіршуючи наслідки, якщо хтось впаде) (Brown & Mezuk, 2012). Хоча ми отримуємо обізнаність про деякі проблеми, з якими стикаються фармакотерапія у літніх груп населення, це дуже складна область з багатьма медичними та етичними питаннями.
Цей модуль забезпечив ознайомлення з деякими важливими напрямками в області психофармакології. Повинно бути очевидним, що цей модуль якраз торкнувся низки тем, включених в цю сферу. Також повинно бути очевидним, що розуміння більше про психофармакологію важливо для тих, хто зацікавлений у розумінні поведінки, і що наше розуміння питань у цій галузі має важливі наслідки для суспільства.
Зовнішні ресурси
- Відео: Нейротрансмісія
- Інтернет: Опис того, як працюють деякі наркотики та задіяні ділянки мозку - 1
- www.drugabuse.gov/новини-події... передача
- Інтернет: Опис того, як працюють деякі наркотики та задіяні ділянки мозку - 2
- http://learn.genetics.utah.edu/content/addiction/mouse/
- Інтернет: Інформація про те, як взаємодіють нейрони та шляхи винагороди
- http://learn.genetics.utah.edu/content/addiction/rewardbehavior/
- Web: Національний інститут зловживання алкоголізмом та алкоголізму
- http://www.niaaa.nih.gov/
- Web: Національний інститут зловживання наркотиками
- http://www.drugabuse.gov/
- Web: Національний інститут психічного здоров'я
- http://www.nimh.nih.gov/index.shtml
- Веб: Нейротрансмісія
- наука.освіта. nih.gov/su... nsmission.html
- Web: Звіт Робочої групи з питань психотропних препаратів для дітей та підлітків: психофармакологічні, психосоціальні та комбіновані втручання при дитячих розладах: доказова база, контекстуальні фактори та напрямки майбутнього (2008):
- http://www.apa.org/pi/families/resources/child-medications.pdf
- Інтернет: Способи наркотиків можуть змінити нейротрансмісію
- http://thebrain.mcgill.ca/flash/d/d_03/d_03_m/d_03_m_par/d_03_m_par.html
Питання для обговорення
- Які проблеми пов'язані з призначенням ліків дітям і підліткам? Як це може бути покращено?
- Які деякі фактори можуть вплинути на рецидив наркотиків, що викликають звикання?
- Як може бути покращено призначення ліків від депресії в майбутньому, щоб збільшити ймовірність того, що препарат буде працювати і мінімізувати побічні ефекти?
Лексика
- Агоністи
- Препарат, який збільшує або підсилює ефект нейромедіатора.
- Антагоніст
- Препарат, який блокує ефект нейромедіатора.
- Фермент
- Білок, що виробляється живим організмом, який дозволяє або допомагає хімічній реакції відбуватися.
- Індукція ферменту
- Процес, за допомогою якого препарат може посилити вироблення ферменту.
- Метаболізм
- Розщеплення речовин.
- Нейромедіатор
- Хімічна речовина, що виробляється нейроном, який використовується для зв'язку між нейронами.
- Фармакокінетика
- Дія препарату через організм, включаючи всмоктування, розподіл, обмін речовин та виведення.
- Поліфармація
- Застосування багатьох медикаментозних препаратів.
- психоактивні препарати
- Препарат, який змінює настрій або те, як хтось відчуває.
- психотропний препарат
- Препарат, який змінює настрій або емоції, зазвичай використовується, коли говорять про препарати, призначені при різних психічних станах (депресія, тривожність, шизофренія тощо).
- Синапс
- Крихітний простір, що розділяє нейрони.
Посилання
- Бейлі Д. Г., Дрессер Г., Арнольд Дж. М. (2013). Грейпфрут-медикаментозна взаємодія: заборонений плід або наслідки, яких можна уникнути? Журнал Канадської медичної асоціації, 185, 309—316.
- Браун, М.Дж., Мезук Б. Мозок, кістки та старіння: психотропні препарати та здоров'я кісток серед людей похилого віку. Поточні звіти про остеопороз, 10, 303—311.
- Центри контролю та профілактики захворювань (2011) Поширеність розладів аутистичного спектру — мережа моніторингу аутизму та порушень розвитку, 14 сайтів, США, 2008. Щотижневий звіт про захворюваність та смертність 61 (SS03) 1—19.
- Центри контролю та профілактики захворювань. (2013) Нагляд за психічним здоров'ям серед дітей — США, 2005—2011 рр. Щотижневий звіт про захворюваність та смертність 62 Suppl, 1-35.
- Хільмер, Н., і Гнідікт Д. Ефекти поліфармації у літніх людей. Клінічна фармакологія та терапія, 85, 86—88.
- Іоаннідіс, Дж. П.А. (2008). Ефективність антидепресантів: доказовий міф, побудований з тисячі рандомізованих випробувань? Філософія, етика та гуманітарні науки в медицині, 3 ,14.
- Кесслер, Р.К., Чіу, В.Т., Демлер, О., і Уолтерс, Е. Е. (2005). Поширеність, тяжкість та коморбідність дванадцятимісячних розладів DSM-IV в Національному реплікації обстеження коморбідності (NCS-R). Архів загальної психіатрії, 62, 617—627.
- Морено, К., Лає, Г., Бланко, К., Цзян, Х., Шмідт, А.Б., і Ольфсон, М., (2007). Національні тенденції амбулаторної діагностики та лікування біполярного розладу у молоді. Архів загальної психіатрії, 64 (9), 1032—1039.
- Поллок, Б.Г., Форсайт, К. Е., & Біс, Р.Р. (2008). Визначено критичну роль клінічної фармакології в геріатричній психофармакології. Клінічна фармакологія та терапія, 85, 89—93.
- Рохсенов, Дж., Ніаура, Р.С., Чайлдресс, А.Р., Абрамс, Д.Б., &, Монті, П.М. (1990). Реактивність Cue при звикання поведінки: теоретичні та лікувальні наслідки. Міжнародний журнал наркоманії, 25, 957—993.
- Шварц, Дж. Б., & Абернеті, Д.Р. (2008). Старіння та ліки: минуле, сьогодення, майбутнє. Клінічна фармакологія та терапія, 85, 3—10.
- Всесвітня організація охорони здоров'я. Сприяння психічному здоров'ю: концепції, нові докази, практика (Підсумковий звіт). Женева, Швейцарія: Автор. Отримано з http://www.who.int/mental_health/evi...moting_mhh.pdf
- Чжоу С.Ф. Поліморфізм людського цитохрому Р450 2Д6 та його клінічне значення: Частина II. Клінічна фармакокінетика, 48, 761—804.