24.3: Бактеріальні інфекції шлунково-кишкового тракту
- Page ID
- 4117
Цілі навчання
- Визначте найпоширеніші бактерії, які можуть викликати інфекції шлунково-кишкового тракту
- Порівняйте основні характеристики специфічних бактеріальних захворювань, що вражають шлунково-кишковий тракт
Широкий спектр захворювань шлунково-кишкового тракту викликається бактеріальним зараженням їжі. Нагадаємо, що харчова захворюванняможе виникнути або від інфекції, або від інтоксикації. В обох випадках бактеріальні токсини, як правило, відповідають за спричинення ознак та симптомів захворювання. Різниця полягає в тому, де виробляються токсини. При інфекції мікробний агент потрапляє в організм, колонізує кишечник, а потім виробляє токсини, які пошкоджують клітини господаря. При інтоксикації бактерії виробляють токсини в їжі перед її потраплянням в організм. У будь-якому випадку токсини спричиняють пошкодження клітин, що вистилають шлунково-кишковий тракт, як правило, товсту кишку. Це призводить до загальних ознак і симптомів діареї або водянистого стільця і спазмів у животі, або більш важкої дизентерії. Симптоми харчових захворювань також часто включають нудоту та блювоту, які є механізмами, які організм використовує для вигнання токсичних матеріалів.
Більшість бактеріальних захворювань шлунково-кишкового тракту є короткочасними і самообмежуються; однак втрата рідини через важку діарейну хворобу може призвести до зневоднення, яке в деяких випадках може призвести до летального результату без належного лікування. Пероральна регідратаційна терапія розчинами електролітів є важливим аспектом лікування більшості пацієнтів із захворюваннями шлунково-кишкового тракту, особливо у дітей та немовлят.
Харчове отруєння стафілококом
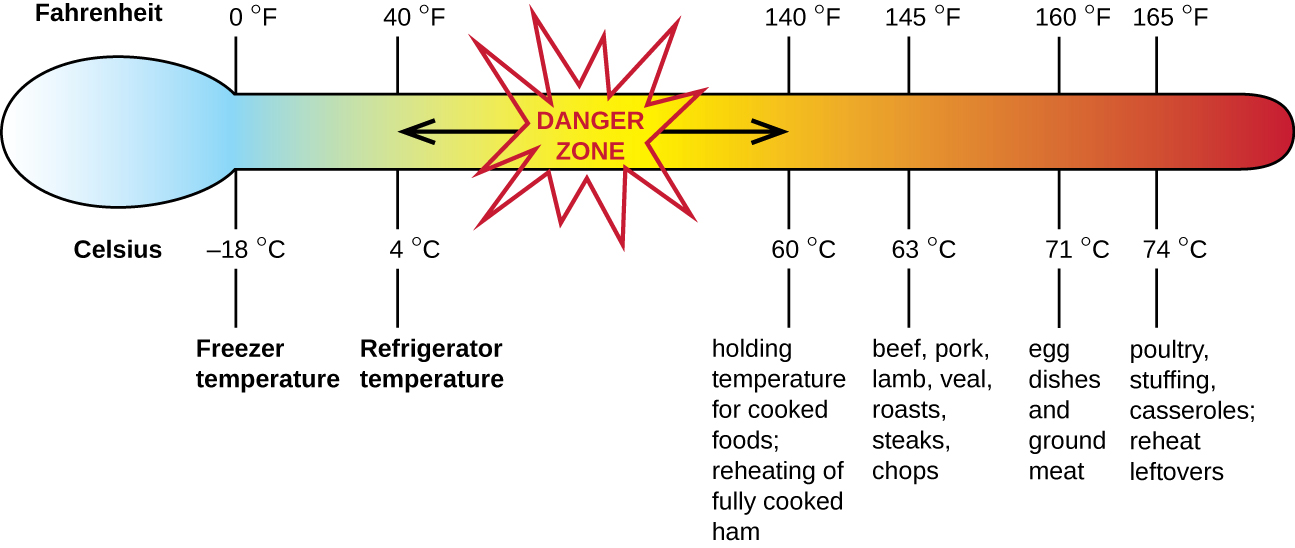
Стафілококові харчові отруєння є однією з форм харчової інтоксикації. Коли золотистий стафілокок росте в їжі, він може виробляти ентеротоксини, які при прийомі всередину можуть викликати такі симптоми, як нудота, діарея, спазми та блювота протягом одного-шести годин. У деяких важких випадках це може спричинити головний біль, зневоднення та зміни артеріального тиску та частоти серцевих скорочень. Ознаки та симптоми розсмоктуються протягом 24 - 48 годин. S. aureus часто асоціюється з різноманітними сирими або недовареними та вареними продуктами, включаючи м'ясо (наприклад, м'ясні консерви, шинку та ковбаси) та молочні продукти (наприклад, сири, молоко та масло). Він також часто зустрічається на руках і може передаватися готовим продуктам через погану гігієну, включаючи погане миття рук та використання забруднених поверхонь для приготування їжі, таких як обробні дошки. Найбільший ризик становить їжа, яка залишається при температурі нижче 60° C (140° F), що дозволяє бактеріям рости. Приготовані продукти, як правило, слід розігрівати щонайменше до 60° C (140° F) для безпеки, а більшість сирого м'яса слід готувати до ще більш високих внутрішніх температур (рис.\(\PageIndex{1}\)).
Існує не менше 21 стафілококових ентеротоксинів і стафілококових ентеротоксиноподібних токсинів, які можуть викликати харчову інтоксикацію. Ентеротоксини - це білки, стійкі до низького рН, дозволяючи їм проходити через шлунок. Вони стійкі до нагрівання і не руйнуються при кип'ятінні при 100° C, хоча сама бактерія може бути вбита, самі по собі ентеротоксини можуть викликати блювоту і діарею, хоча механізми не до кінця вивчені. Принаймні деякі симптоми можуть бути викликані ентеротоксином, що функціонує як суперантиген і провокує сильну імунну відповідь шляхом активації проліферації Т-клітин.
Швидке виникнення ознак і симптомів допомагає діагностувати це харчове захворювання. Оскільки бактерія не повинна бути присутньою, щоб токсин викликав симптоми, діагноз підтверджується шляхом виявлення токсину у зразку їжі або в біологічних зразках (кал або блювота) у пацієнта. Серологічні методи, включаючи ІФА, також можуть бути використані для ідентифікації токсину в пробах їжі.
Стан, як правило, вирішується відносно швидко, протягом 24 годин, без лікування. У деяких випадках може знадобитися підтримуюче лікування в стаціонарі.
Вправа\(\PageIndex{1}\)
Як S. aureus може викликати харчову інтоксикацію?
Шигеллез (бацилярна дизентерія)
Коли шлунково-кишкові захворювання пов'язані з паличкоподібної, грамнегативної бактерією Shigella, її називають бацилярної дизентерією, або шигеллезом. Інфекції можуть бути викликані S. dysenteriae, S. flexneri, S. boydii та/або S. sonnei, які колонізують шлунково-кишковий тракт. Шигельоз може поширюватися з рук в рот або через забруднену їжу та воду. Найчастіше вона передається фекально-оральним шляхом.
Бактерії шигели вторгаються в епітеліальні клітини кишечника. При прийомі в фагосому вони можуть втекти, а потім жити всередині цитоплазми клітини або переміститися до сусідніх клітин. У міру розмноження організмів епітелій і структури з M клітинами плям Пейєра в кишечнику можуть бути виразковими і викликати втрату рідини. Часто розвиваються спазми в шлунку, лихоманка та водяниста діарея, які також можуть містити гній, слиз та/або кров. Більш важкі випадки можуть призвести до виразки слизової, зневоднення і ректальної кровотечі. Крім того, у пацієнтів може пізніше розвинутися гемолітико-уремічний синдром (ГУС), серйозний стан, при якому пошкоджені клітини крові накопичуються в нирках і можуть спричинити ниркову недостатність або реактивний артрит, стан, при якому артрит розвивається в декількох суглобах після інфекції. У пацієнтів також може розвинутися хронічний постінфекційний синдром подразненого кишечника (СРК).
S. dysenteriae 1 типу здатний продукувати токсин Шига, який націлений на ендотеліальні клітини дрібних кровоносних судин в тонкому і товстому кишечнику шляхом зв'язування з глікосфінголіпідом. Потрапивши всередину ендотеліальних клітин, токсин націлений на велику рибосомальну субодиницю, впливаючи таким чином на синтез білка цих клітин. Може призвести крововилив і ураження товстої кишки. Токсин може націлити на клубочок нирок, кровоносні судини, де починається фільтрація крові в нирці, що призводить до ГУС.
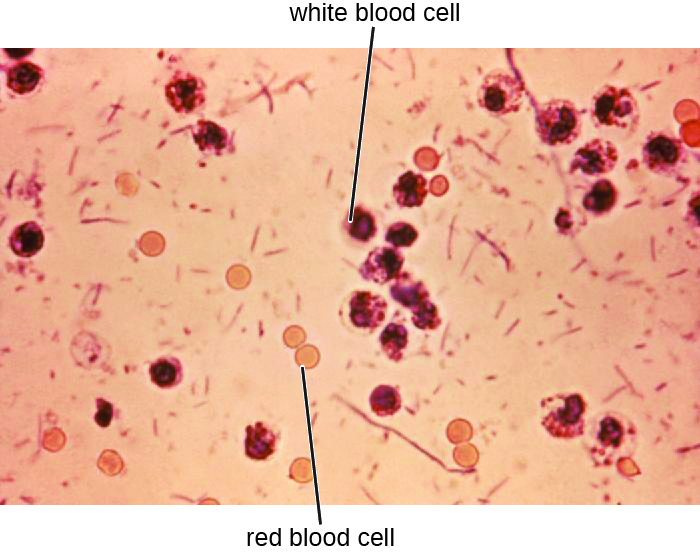
Зразки калу, які повинні бути негайно оброблені, аналізуються за допомогою серологічних або молекулярних методів. Одним із поширених методів є проведення імуноаналізів на S. dysenteriae. (Інші методи, які можуть бути використані для ідентифікації Шигели, включають тест-смужки API, системи Enterotube або ПЛР-тестування. Наявність лейкоцитів і крові в зразках калу зустрічається приблизно у 70% пацієнтів 1 (рис.\(\PageIndex{2}\)). Важкі випадки можуть вимагати антибіотиків, таких як ципрофлоксацин та азитроміцин, але їх слід обережно призначати, оскільки резистентність все частіше зустрічається.
Вправа\(\PageIndex{2}\)
Порівняйте і порівняйте інфекції шигелли і інтоксикації.
сальмонельоз
Сальмонельозний гастроентерит, який також називають сальмонельозом, викликається паличкоподібної, грамнегативною бактерією Salmonella. Два види, S. enterica і S. bongori, викликають захворювання у людини, але S. enterica є найбільш поширеним. Найбільш поширеними серотипами S. enterica є Enteritidis і Typhi. Окремо ми обговоримо черевний тиф, викликаний серотипами Typhi і Paratyphi A. Тут мова піде про сальмонельоз, викликаний іншими серотипами.
Сальмонела входить до складу нормальної кишкової мікробіоти багатьох особин. Однак сальмонельоз викликається екзогенними агентами, і зараження може відбуватися залежно від серотипу, розміру щеплення та загального стану здоров'я господаря. Інфекція викликана попаданням забрудненої їжі, обробкою яєчної шкаралупи або впливом певних тварин. Сальмонела входить до складу мікробіоти птиці, тому вплив сирих яєць та сирої птиці може збільшити ризик зараження. Ретельне миття рук та приготування їжі значно знижують ризик передачі. Бактерії сальмонели можуть пережити заморожування протягом тривалого періоду, але не можуть пережити високих температур.
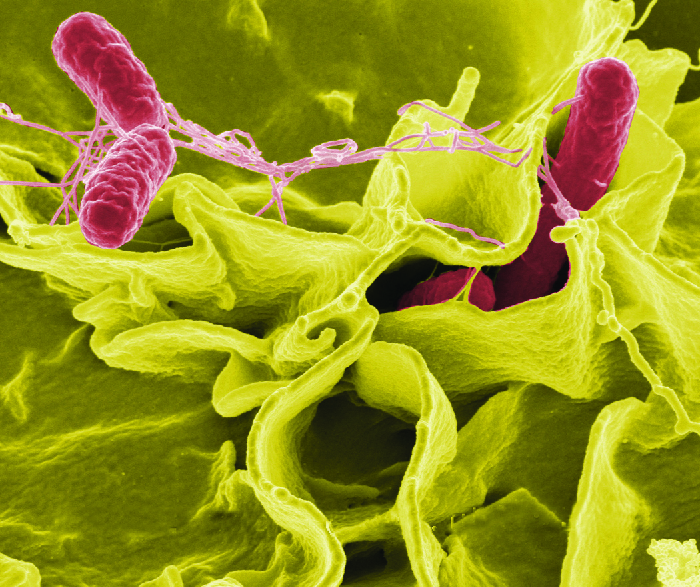
Після того, як бактерії потрапляють в організм, вони розмножуються в кишечнику і проникають в епітеліальні клітини слизової через M клітини, де вони продовжують рости (рис.\(\PageIndex{3}\)). Вони запускають запальні процеси і гіперсекрецію рідин. Потрапивши всередину організму, вони можуть зберігатися всередині фагосом макрофагів. Сальмонели можуть перетинати мембрану епітеліальних клітин і потрапляти в кровотік і лімфатичну систему. Деякі штами сальмонели також виробляють ентеротоксин, який може викликати інтоксикацію.
У інфікованих осіб розвивається лихоманка, нудота, спазми в животі, блювота, головний біль та діарея Ці ознаки та симптоми зазвичай тривають від декількох днів до тижня. За даними Центрів контролю та профілактики захворювань (CDC), щорічно нараховується 1 000 000 випадків, при цьому 380 смертей щороку. 2 Однак, оскільки захворювання, як правило, самообмежується, багато випадків не повідомляються лікарям, і загальна захворюваність може бути заниженою. Діагностика включає культуру з подальшим серотипуванням та дактилоскопією ДНК, якщо це необхідно. Позитивні результати повідомляються в CDC. При виявленні незвичайного серотипу зразки відправляються в CDC для подальшого аналізу. Серотипування важливо для визначення лікування. Зазвичай використовується пероральна регідратаційна терапія. Антибіотики рекомендуються тільки в серйозних випадках. Коли необхідні антибіотики, як і у пацієнтів з ослабленим імунітетом, рекомендуються фторхінолони, цефалоспорини третього покоління, ампіцилін. Резистентність до антибіотиків викликає серйозне занепокоєння.
Черевний тиф
Деякі серотипи S. enterica, насамперед серотип Typhi (S. typhi), а також Paratyphi, викликають більш важкий тип сальмонельозу, який називається черевний тиф. Це серйозне захворювання, яке має неліковану смертність 10%, викликає високу температуру, ломоту в тілі, головний біль, нудоту, млявість і можливу висип.
Деякі люди переносять S. typhi, не представляючи ознак або симптомів (відомих як безсимптомні носії) і постійно проливають їх через свій кал. Ці носії часто мають бактерії в жовчному міхурі або кишковому епітелії. Особи, які споживають їжу або воду, забруднені цими фекаліями, можуть заразитися.
S. typhi проникають у слизову оболонку кишечника, ростуть всередині макрофагів і транспортуються через організм, особливо в печінку та жовчний міхур. Зрештою, макрофаги лізують, вивільняючи S. typhi в кров і лімфатичну систему. Смертність може бути наслідком виразки і перфорації кишечника. Широкий спектр ускладнень, таких як пневмонія і жовтяниця, може виникати при дисемінованому захворюванні.
S. typhi мають острови патогенності сальмонели (SPI), які містять гени для багатьох їх факторів вірулентності. Два приклади важливих токсинів черевного тифу - антиген Vi, який кодує для виробництва капсул, і химерний токсин A2B5, який викликає багато ознак і симптомів гострої фази черевного тифу.
Для постановки діагнозу використовується клінічний огляд і посів. Бактерії можна культивувати з калу, сечі, крові або кісткового мозку. Серологія, включаючи ІФА, використовується для виявлення найбільш патогенних штамів, але необхідне підтвердження за допомогою тестування ДНК або культури. ПЛР-тест також може бути використаний, але не є широко доступним.
Рекомендоване лікування антибіотиками включає фторхінолони, цефтриаксон та азитроміцин. Особи повинні бути гранично обережними, щоб уникнути зараження оточуючих під час лікування. Черевний тиф можна запобігти за допомогою вакцинації для осіб, які подорожують у частини світу, де вона поширена.
Вправа\(\PageIndex{3}\)
Чому серотипування особливо важливо при сальмонельозних інфекціях та черевному тифі?
Мері Маллон була ірландською іммігранткою, яка працювала кухарем в Нью-Йорку на початку 20-го століття. Протягом семи років, з 1900 по 1907 рік, Маллон працював у ряді різних домогосподарств, несвідомо поширюючи хвороби людям, які жили в кожному з них. У 1906 році одна сім'я найняла Джорджа Сопера, експерта з епідемій черевного тифу, щоб визначити причину хвороб у їхньому господарстві. Врешті-решт, Сопер відстежив Маллона вниз і безпосередньо пов'язував 22 випадки черевного тифу з нею. Він виявив, що Маллон є носієм черевного тифу, але сам був несприйнятливий до нього. Хоча активні носії були визнані раніше, це був перший випадок, коли був виявлений безсимптомний носій інфекції.
Оскільки вона сама ніколи не хворіла, Маллону було важко повірити, що вона може бути джерелом хвороби. Вона втекла від Сопера та влади, тому що не хотіла бути на карантині або змушена відмовитися від своєї професії, яка відносно добре оплачувалася комусь із її досвідом. Однак Маллон врешті-решт був спійманий і утримувався в ізоляційному закладі в Бронксі, де вона залишалася до 1910 року, коли департамент охорони здоров'я Нью-Йорка випустив її за умови, що вона більше ніколи не працює з їжею. На жаль, Маллон не підкорилася, і незабаром вона знову почала працювати кухарем. Після того, як почали з'являтися нові випадки, які призвели до смерті двох осіб, влада знову вистежила її і повернула в ізоляцію, де вона залишалася ще 23 роки до своєї смерті в 1938 році. Епідеміологам вдалося простежити 51 випадок черевного тифу і трьох смертей безпосередньо до Маллона, який невтішно згадується як «Тиф Мері».
Справа Тиф Марії має прямі кореляції в галузі охорони здоров'я. Розглянемо Качі Хікокс, американську медсестру, яка лікувала пацієнтів з Еболою в Західній Африці під час епідемії 2014 року. Після повернення до Сполучених Штатів Хікокс був поміщений на карантин проти її волі на три дні, а пізніше виявили, що не хворіє на Еболу. Хікокс рішуче виступив проти карантину. У редакційній статті, опублікованій у британській газеті The Guardian, 3 Хікокс стверджував, що карантин безсимптомних медичних працівників, які не мали позитивного результату на хворобу, не тільки завадить таким особам практикувати свою професію, але й відштовхне інших добровільно працювати в райони, охоплені хворобами, де медичні працівники відчайдушно потрібні.
Яка відповідальність такої людини, як Мері Меллон, змінити свою поведінку, щоб захистити інших? Що відбувається, коли людина вважає, що вона не є ризиком, але інші вважають, що вона є? Як би ви відреагували, якби ви були у взутті Маллона і були поміщені в карантин, який ви не вважали необхідним, за рахунок власної свободи і, можливо, вашої кар'єри? Було б мати значення, якщо ви точно були заражені чи ні?
Інфекції кишкової палички
Грамнегативний паличка Escherichia coli є загальним членом нормальної мікробіоти товстої кишки. Хоча переважна більшість штамів кишкової палички є корисними комменсальними бактеріями, деякі з них можуть бути патогенними і можуть спричинити небезпечні діарейні захворювання. Патогенні штами мають додаткові фактори вірулентності, такі як fimbriae типу 1, які сприяють колонізації товстої кишки або можуть виробляти токсини (див. Фактори вірулентності бактеріальних та вірусних патогенів). Ці фактори вірулентності набуваються шляхом горизонтального перенесення генів.
Позакишкове захворювання може закінчитися, якщо бактерії поширюються з шлунково-кишкового тракту. Хоча ці бактерії можуть поширюватися від людини до людини, вони часто купуються через забруднену їжу або воду. Існує шість визнаних патогенних груп кишкової палички, але ми зупинимося тут на чотирьох, які найчастіше передаються через їжу і воду.
Ентеротоксигенна кишкова паличка (ETEC), також відома як діарея мандрівника, викликає діарейну хворобу і поширена в менш розвинених країнах. У Мексиці інфекція ETEC називається Помста Монтесуми. Після прийому забрудненої їжі або води у інфікованих осіб розвивається водяниста діарея, спазми в животі, нездужання (відчуття нездужання) та низька температура. ETEC виробляє термостійкий ентеротоксин, подібний до токсину холери, і адгезинами називають колонізаційними факторами, які допомагають бактеріям прикріпитися до кишкової стінки. Деякі штами ЕТЕК також виробляють теплолабільні токсини. Хвороба, як правило, відносно легка і самообмежується. Діагностика передбачає культивування і ПЛР. При необхідності лікування антибіотиками фторхінолонами, доксицикліном, рифаксиміном та триметоприм-сульфаметоксазолом (ТМП/СМЗ) може скоротити тривалість інфекції. Однак резистентність до антибіотиків є проблемою.
Ентероінвазивна кишкова паличка (EIEC) дуже схожа на шигеллез, включаючи його патогенез внутрішньоклітинної інвазії в кишкову епітеліальну тканину. Ця бактерія несе велику плазміду, яка бере участь в проникненні епітеліальних клітин. Хвороба, як правило, самообмежується, з симптомами, включаючи водянисту діарею, озноб, судоми, нездужання, лихоманку та дизентерію. Для діагностики можна використовувати культивування та ПЛР-тестування. Лікування антибіотиками не рекомендується, тому при необхідності застосовується підтримуюча терапія.
Ентеропатогенна кишкова паличка (EPEC) може спричинити потенційно смертельну діарею, особливо у немовлят та людей у менш розвинених країнах. Лихоманка, блювота та діарея можуть призвести до сильного зневоднення. Ці кишкові палички вводять білок (Tir), який прикріплюється до поверхні кишкових епітеліальних клітин і запускає перестановку актину клітини-хазяїна з мікроворсинок до п'єдесталів. Tir також буває рецептором для Intimin, поверхневого білка, що виробляється EPEC, тим самим дозволяючи кишковій паличці «сидіти» на п'єдесталі. Гени, необхідні для цього формування п'єдесталу, кодуються на острові патогенності ефекції ентероцитів (LEE). Як і у випадку з ЕТЕК, діагностика передбачає культивування та ПЛР. Лікування подібне до лікування для ETEC.
Найбільш небезпечними штамами є ентерогеморагічна кишкова паличка (EHEC), які є штами, здатними викликати епідемії. Зокрема, штам O157: H7 був відповідальним за кілька останніх спалахів. Нагадаємо, що О і Н відносяться до поверхневих антигенів, які сприяють патогенності і запускають імунну відповідь господаря («О» відноситься до О-бічного ланцюга ліпополісахариду, а «Н» відноситься до джгутиків). Подібно до EPEC, EHEC також утворює п'єдестали. EHEC також виробляє шигаподібний токсин. Оскільки геном цієї бактерії був секвенований, відомо, що гени токсину Шига, швидше за все, були придбані шляхом трансдукції (горизонтальний перенесення генів). Гени шигатоксину походять від дизентерій шигели. Профаг від бактеріофага, який раніше інфікував Шигелла, інтегрований в хромосому кишкової палички. Шигаподібний токсин часто називають веротоксином.
EHEC може спричинити захворювання, починаючи від відносно легкої до небезпечної для життя. Симптоми включають криваву діарею з сильними спазмами, але без температури. Хоча це часто самообмеження, це може призвести до геморагічного коліту та рясних кровотеч. Одним з можливих ускладнень є ГУС. Діагностика включає культуру, часто використовуючи МакКонкі з сорбітоловим агаром для диференціації кишкової палички O157: H7, яка не ферментує сорбіт, та іншими менш вірулентними штамами кишкової палички, які можуть ферментувати сорбіт.
Також може використовуватися серологічне типування або ПЛР-тестування, а також генетичне тестування на токсин Шига. Щоб відрізнити ЕПЕК від EHEC, оскільки вони обидва утворюють п'єдестали на клітині епітелію кишечника, необхідно провести тест на гени, що кодують як для шигаподобного токсину, так і для LEE. І EPEC, і EHEC мають LEE, але EPEC не вистачає гена для токсину Шига. Антибактеріальна терапія не рекомендується і може погіршити ГУС через токсини, що виділяються при знищенні бактерій, тому необхідно використовувати підтримуючу терапію. Таблиця\(\PageIndex{1}\) узагальнює характеристики чотирьох найбільш поширених патогенних груп.
| Груповий | Фактори вірулентності та гени | Ознаки та симптоми | Діагностичні тести | Лікування |
|---|---|---|---|---|
| Ентеротоксигенна кишкова паличка (ETEC) | Термостійкий ентеротоксин, схожий на холерний токсин | Відносно легка, водяниста діарея | Культивування, ПЛР | Самообмеження; при необхідності фторхінолони, доксициклін, рифаксимін, ТМП/СМЗ; антибіотикорезистентність є проблемою |
| Ентероінвазивна кишкова паличка (ЕКЕ) | Inv (інвазивні плазмідні) гени | Відносно легка, водяниста діарея; може виникнути дизентерія або запальний коліт | Культивування, ПЛР; тестування на ген inv; додаткові аналізи на відрізнення від шигелли | Тільки підтримуюча терапія; антибіотики не рекомендуються |
| Ентеропатогенна кишкова паличка (EPEC) | Локус острова патогенності ентероцитів (LEE) | Сильна лихоманка, блювота, некров'яниста діарея, зневоднення; потенційно | Культивування, ПЛР; виявлення LEE, що не вистачає генів шигаподібного токсину | Самообмеження; при необхідності - фторхінолони, доксициклін, рифаксимін (ТМП/СМЗ); антибіотикорезистентність є проблемою |
| Ентерогеморагічна кишкова паличка (EHEC) | Веротоксин | Може бути легким або дуже важким; кривава діарея; може призвести до ГУС | Культивування; пластинка на агарі МакКонкі з сорбітоловим агаром, оскільки він не ферментує сорбіт; ПЛР-виявлення LEE, що містить гени шигаподібного токсину | Антибіотики не рекомендуються через ризик ГУС |
Вправа\(\PageIndex{4}\)
Порівняйте та порівняйте фактори вірулентності та ознаки та симптоми інфекцій з чотирма основними групами кишкової палички.
Холера та інші вібріони
Хвороба шлунково-кишкового тракту холера - це серйозна інфекція, часто пов'язана з поганою санітарією, особливо після стихійних лих, оскільки вона поширюється через забруднену воду та їжу, яка не була нагріта до температури, достатньо високої, щоб вбити бактерії. Його викликає Vibrio cholerae серотип О1, грамнегативна, джгутикова бактерія у формі вигнутого стрижня (вібріона). За даними CDC, холера викликає приблизно від 3 до 5 мільйонів випадків та 100 000 смертей щороку. 4
Оскільки V. cholerae вбивається шлунковою кислотою, відносно великі дози необхідні для того, щоб кілька мікробних клітин вижили, щоб дістатися до кишечника і викликати інфекцію. Рухливі клітини подорожують по слизовому шару кишечника, де прикріплюються до епітеліальних клітин і виділяють холерний ентеротоксин. Токсин - це токсин А-В з активністю через аденілатциклазу (див. Фактори вірулентності бактеріальних та вірусних збудників). Усередині клітини кишечника підвищуються циклічні рівні АМФ (цАМФ), що активує хлоридний канал і призводить до викиду іонів в просвіт кишечника. Це підвищення осмотичного тиску в просвіті призводить до того, що вода також потрапляє в просвіт. Оскільки вода і електроліти залишають організм, це викликає швидке зневоднення і дисбаланс електролітів. Діарея настільки рясна, що її часто називають «рисовим водяним стільцем», а хворих укладають на ліжечка з отвором в них для контролю втрати рідини (рис.\(\PageIndex{4}\)).
Холера діагностується шляхом взяття зразка калу та культивування на вібріон. Бактерії є оксидазними позитивними і демонструють безлактозне бродіння на агарі МакКонкі. Грамнегативні ферментатори лактози утворюватимуть червоні колонії, тоді як неферментери утворюватимуть біли/безбарвні колонії. Грампозитивні бактерії не будуть рости на МакКонкі. Ферментація лактози зазвичай використовується для ідентифікації патогенів, оскільки нормальна мікробіота зазвичай ферментує лактозу, тоді як патогени цього не роблять. V. cholerae може також культивуватися на тіосульфатних цитратних жовчних солей сахарози (TCBS) агарі, селективному та диференційованому середовищі для Vibrio spp., які виробляють виразну жовту колонію.
Холера може бути самообмежуючою, а лікування передбачає регідратацію і поповнення електролітів. Хоча антибіотики зазвичай не потрібні, їх можна використовувати при важких або дисемінованих захворюваннях. Рекомендуються тетрацикліни, але можуть застосовуватися доксициклін, еритроміцин, орфлоксацин, ципрофлоксацин та ТМП/СМЗ. Останні дані свідчать про те, що азитроміцин також є хорошим антибіотиком першої лінії. Хороша санітарія - включаючи відповідну очистку стічних вод, чисті запаси для приготування їжі та очищену питну воду - важлива для запобігання зараженню (рис.\(\PageIndex{4}\))

V. холера - не єдиний вид Vibrio, який може викликати захворювання. V. parahemolyticus пов'язаний із споживанням забруднених морепродуктів і викликає шлунково-кишкові захворювання з ознаками та симптомами, такими як водяниста діарея, нудота, лихоманка, озноб та спазми в животі. Бактерії виробляють термостійкий гемолізин, що призводить до дизентерії та можливого дисемінованого захворювання. Це також іноді викликає ранові інфекції. V. parahemolyticus діагностується за допомогою посівів з крові, калу або рани. Як і при В. холері, добре працює селективне середовище (особливо TCBS агар). Тетрациклін і ципрофлоксацин можна використовувати для лікування важких випадків, але антибіотики, як правило, не потрібні.
Vibrio vulnificus зустрічається в теплій морській воді і, на відміну від V. cholerae, не пов'язаний з поганими санітарними умовами. Бактерії можна знайти в сирих морепродуктах, а прийом всередину викликає шлунково-кишкові захворювання. Його також можуть придбати особини з відкритими шкірними ранами, які піддаються впливу води з високими концентраціями збудника. У деяких випадках інфекція поширюється в кров і викликає септицемію. Шкірна інфекція може призвести до набряків, екхімозу (зміна кольору шкіри внаслідок кровотечі) та абсцесів. Пацієнти з основним захворюванням мають високий рівень летальності близько 50%. Це викликає особливе занепокоєння для людей з хронічними захворюваннями печінки або які інакше імунодефіцитні, оскільки здорова імунна система часто може запобігти розвитку інфекції. V. vulnificus діагностується шляхом культивування збудника з зразків калу, зразків крові або абсцесів шкіри. Дорослим пацієнтам проводять лікування доксицикліном в поєднанні з цефалоспорином третього покоління або з фторхінолонами, а дітей лікують ТМП/СМЗ.
Два інших вібріона, Aeromonas hydrophila та Plesiomonas shigelloides, також пов'язані з морським середовищем та сирими морепродуктами; вони також можуть викликати гастроентерит. Як і V. vulnificus, A. hydrophila частіше асоціюється з інфекціями в ранах, як правило, придбаних у воді. У деяких випадках це також може викликати септицемію. Інші види Aeromonas можуть стати причиною хвороби. P. shigelloides іноді асоціюється з більш серйозними системними інфекціями при попаданні всередину забрудненої їжі або води. Культуру можна використовувати для діагностики інфекцій A. hydrophila і P. shigelloides, для яких антибіотикотерапія взагалі не потрібна. При необхідності тетрациклін та ципрофлоксацин, серед інших антибіотиків, можуть бути використані для лікування A. hydrophila, а фторхінолони та триметоприм є ефективними методами лікування P. shigelloides.
Вправа\(\PageIndex{5}\)
Як V. холерна інфекція викликає швидке зневоднення?
Кампілобактер кишки гастроентерит
Campylobacter - рід грамнегативних, спіральних або вигнутих бактерій. У них може бути один або два джгутика. Гастроентерит Campylobacter jejuni, форма кампілобактеріозу, є поширеним захворюванням, яке викликається Campylobacter jejuni. Основний шлях передачі - через птицю, яка забруднюється під час забою. Обробка сирої курки в свою чергу забруднює варильні поверхні, посуд та інші продукти. Непастеризоване молоко або забруднена вода також є потенційними засобами передачі. У більшості випадків хвороба самообмежується і включає лихоманку, діарею, судоми, блювоту, а іноді і дизентерію. Іноді виникають більш серйозні ознаки і симптоми, такі як бактеріємія, менінгіт, панкреатит, холецистит, гепатит. Це також було пов'язано з аутоімунними станами, такими як синдром Гієна-Барре, неврологічне захворювання, яке виникає після деяких інфекцій і призводить до тимчасового паралічу. Також може статися наступна інфекція ГУС. Вірулентність у багатьох штамів є результатом вироблення гемолізину та наявності цитолетального дистирующего токсину Campylobacter (CDT), потужної дезоксирибонуклеази (ДНКАзи), яка необоротно пошкоджує ДНК клітин господаря.
Діагностика включає культуру в особливих умовах, таких як підвищена температура, низька напруга кисню і часто середовище, доповнене антимікробними засобами. Ці бактерії слід культивувати на селективному середовищі (наприклад, Campy CV, деревне селективне середовище або цефаперазон вугільний дезоксихолатний агар) і інкубировать в мікроаерофільних умовах не менше 72 годин при 42° C. лікування антибіотиками зазвичай не потрібно, але можна використовувати еритроміцин або ципрофлоксацин.
Виразкова хвороба
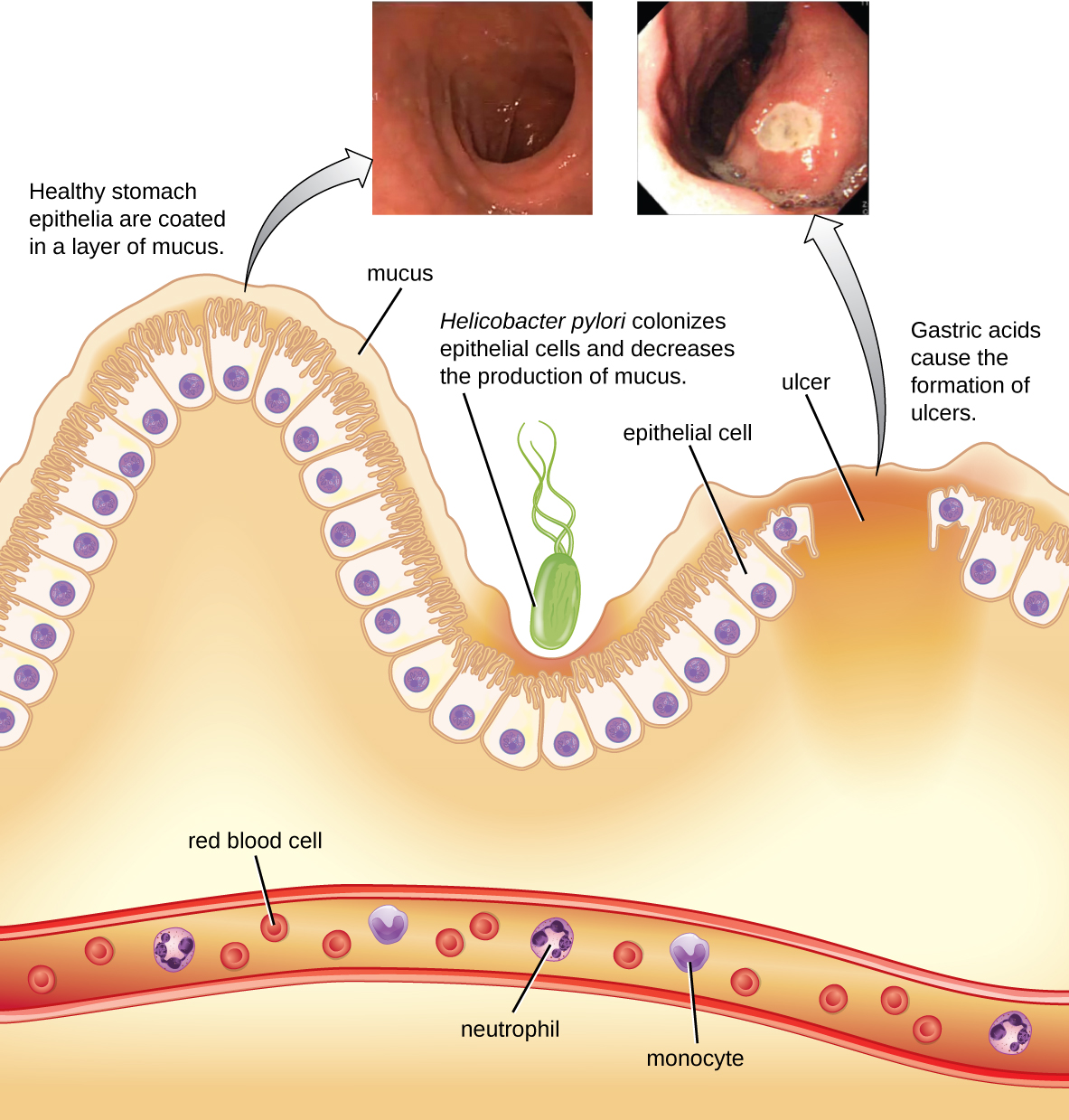
Грамнегативна бактерія Helicobacter pylori здатна переносити кисле середовище шлунка людини і, як було показано, є основною причиною виразкових захворювань, якими є виразки шлунка або дванадцятипалої кишки. Бактерія також пов'язана з підвищеним ризиком раку шлунка (рис.\(\PageIndex{5}\)). За даними CDC, приблизно дві третини населення інфіковані H. pylori, але менше 20% мають ризик розвитку виразки або раку шлунка. H. pylori зустрічається приблизно в 80% виразки шлунка та понад 90% виразки дванадцятипалої кишки. 5
H. pylori колонізує епітеліальні клітини в шлунку, використовуючи пілі для адгезії. Ці бактерії виробляють уреазу, яка стимулює імунну відповідь і створює аміак, який нейтралізує шлункові кислоти для забезпечення більш гостинного мікросередовища. Інфекція пошкоджує клітини слизової оболонки шлунка, включаючи ті, які зазвичай виробляють захисну слиз, яка служить бар'єром між тканиною та шлунковою кислотою. В результаті виникає запалення (гастрит) і повільно можуть розвиватися виразки. Утворення виразки також може бути викликано активністю токсинів. Повідомлялося, що 50% клінічних ізолятів H. pylori мають виявлені рівні активності екзотоксину in vitro. 6 Цей токсин, VaCA, індукує утворення вакуолі в клітинах-господарях. VaCA не має гомології первинної послідовності з іншими бактеріальними токсинами, а в моделі миші існує кореляція між наявністю гена токсину, активністю токсину та пошкодженням епітеліальної тканини шлунка.
Ознаки та симптоми включають нудоту, відсутність апетиту, здуття живота, відрижку та втрату ваги. Кровотечі виразки можуть виробляти темний стілець. Якщо лікування не буде надано, виразки можуть стати глибшими, може бути залучено більше тканин, може статися перфорація шлунка. Оскільки перфорація дозволяє травним ферментам і кислоті просочуватися в організм, це дуже серйозний стан.
Для діагностики інфекції H. pylori доступні кілька методів. При дихальному тесті пацієнт ковтає радіомарковану сечовину. Якщо присутній H. pylori, бактерії вироблять уреазу для розщеплення сечовини. Ця реакція виробляє радіомаркований вуглекислий газ, який можна виявити в диханні пацієнта. Аналіз крові також може бути використаний для виявлення антитіл до H. pylori. Самі бактерії можуть бути виявлені за допомогою тесту стільця або біопсії стінки шлунка.
Для лікування інфекції можна використовувати антибіотики. Однак, унікальна для H. pylori, рекомендація від Управління з контролю за продуктами та ліками США полягає у використанні потрійної терапії. Нинішні протоколи - 10 днів лікування омепразолом, амоксициліном та кларитроміцином (ОАК); 14 днів лікування субсаліцилатом вісмуту, метронідазолом та тетрацикліном (BMT); або 10 або 14 днів лікування лансопразолом, амоксициліном та кларитроміцином (ЛАК). Омепразол, субсаліцилат вісмуту та лансопразол не є антибіотиками, але замість цього використовуються для зниження рівня кислоти, оскільки H. pylori віддає перевагу кислотним середовищам.
Хоча лікування часто цінне, існують також ризики викорінення H. pylori. Інфекція H. pylori може насправді захистити від деяких видів раку, таких як аденокарцинома стравоходу та гастроезофагеальна рефлюксна хвороба. 7 8
Вправа\(\PageIndex{6}\)
Як H. pylori викликає виразкову хворобу?
Clostridium perfringens Гастроентерит
Гастроентерит Clostridium perfringens - це, як правило, легке захворювання харчового походження, пов'язане з недовареним м'ясом та іншими продуктами харчування. C. perfringens - грампозитивна, стрижнева, ендоспороутворююча анаеробна бактерія, яка терпима до високих і низьких температур. При високій температурі бактерії можуть утворювати ендоспори, які будуть швидко проростати в продуктах або в кишечнику. Харчове отруєння штамами типу А є поширеним явищем. Цей штам завжди виробляє ентеротоксин, іноді також присутній в інших штамах, що викликає клінічні симптоми спазмів і діареї. Більш важка форма хвороби, звана свинь-бел або ентерит некротичний, викликає крововилив, біль, блювоту, здуття живота. Може закінчитися гангрена кишечника. Ця форма має високий рівень смертності, але зустрічається рідко в Сполучених Штатах.
Діагностика включає виявлення токсину C. perfringens у зразках калу за допомогою методів молекулярної біології (ПЛР-виявлення гена токсину) або методів імунології (ІФА). Самі бактерії також можуть бути виявлені в продуктах харчування або в зразках калу. Лікування включає регідратаційну терапію, заміщення електролітів та внутрішньовенне введення рідини. Антибіотики не рекомендуються, оскільки вони можуть пошкодити баланс мікробіоти в кишечнику, і є побоювання щодо стійкості до антибіотиків. Захворювання можна запобігти шляхом правильного поводження з продуктами і приготування їжі, включаючи швидке охолодження при досить низьких температурах і приготування їжі до досить високої температури.
Клостридіум складний
Clostridium difficile - грампозитивний стрижень, який може бути комменсальної бактерією як частина нормальної мікробіоти здорових осіб. Коли нормальна мікробіота порушується тривалим прийомом антибіотиків, це може дозволити надмірне зростання цієї бактерії, що призводить до діареї, пов'язаної з антибіотиками, викликаної C. difficile. Антибіотик-асоційовану діарею також можна вважати внутрішньолікарняним захворюванням. Пацієнти з найбільшим ризиком зараження C. difficile - це ті, хто має ослаблений імунітет, тривалий час перебуває в медичних установах, старше, нещодавно приймав антибіотики, проводив шлунково-кишкові процедури або використовують інгібітори протонної помпи, які знижують кислотність шлунка та дозволяють проліферацію C. difficile. Оскільки цей вид може утворювати ендоспори, він може виживати протягом тривалого періоду часу в навколишньому середовищі в суворих умовах і викликає значне занепокоєння в медичних установах.
Ця бактерія виробляє два токсини, Clostridium difficile токсин A (TCDA) і Clostridium difficile токсин B (TCdB). Ці токсини інактивують дрібні білки, що зв'язують ГТФ, в результаті чого відбувається конденсація актину і округлення клітин з подальшою загибеллю клітин. Інфекції починаються з вогнищевого некрозу, потім виразки ексудатом, і можуть прогресувати в псевдомембранозний коліт, який передбачає запалення товстої кишки і розвиток псевдомембрани фібрину, що містить мертві епітеліальні клітини і лейкоцити (рис.\(\PageIndex{6}\)). Водяниста діарея, зневоднення, лихоманка, втрата апетиту та біль у животі можуть призвести. Може статися перфорація товстої кишки, що призводить до септицемії, шоку та смерті. C. difficile також пов'язаний з некротизуючим ентероколітом у недоношених дітей та нейтропенічним ентероколітом, пов'язаним з терапією раку.
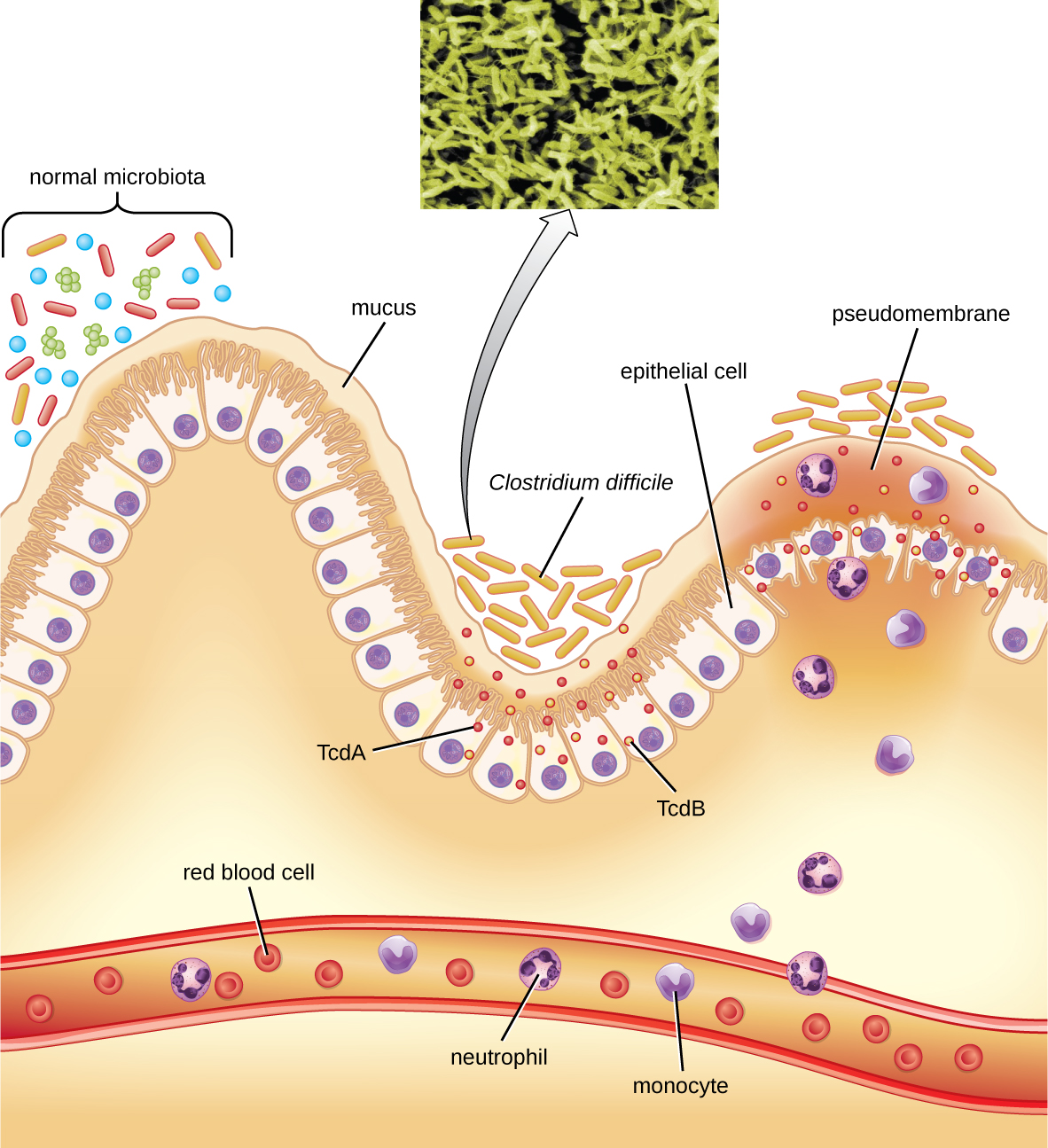
Діагноз ставиться шляхом розгляду анамнезу пацієнта (наприклад, впливу антибіотиків), клінічної картини, візуалізації, ендоскопії, лабораторних аналізів та інших доступних даних. Виявлення токсину в зразках калу використовується для підтвердження діагнозу. Хоча культура є кращою, вона рідко практична в клінічній практиці, оскільки бактерія є облігатним анаеробом. Тести на ампліфікацію нуклеїнових кислот, включаючи ПЛР, вважаються кращими, ніж тестування ІФА для молекулярного аналізу.
Першим кроком звичайного лікування є припинення використання антибіотиків, а потім проведення підтримуючої терапії з заміною електролітів та рідин. Метронідазол є кращим лікуванням, якщо діагноз C. difficile був підтверджений. Ванкоміцин також може бути використаний, але його слід зарезервувати для пацієнтів, для яких метронідазол був неефективним або які відповідають іншим критеріям (наприклад, у віці до 10 років, вагітних або алергії на метронідазол).
Новий підхід до лікування, відомий як трансплантація калу, зосереджений на відновленні мікробіоти кишечника з метою боротьби з інфекцією. У цій процедурі здорова людина здає зразок калу, який змішується з фізіологічним розчином і пересаджується реципієнту за допомогою колоноскопії, ендоскопії, ректороманоскопії або клізми. Повідомлялося, що ця процедура має більше 90% успіху у вирішенні C. difficile інфекцій. 9
Вправа\(\PageIndex{7}\)
Як прийом антибіотиків призводить до інфекцій C. difficile?
Харчові хвороби через Bacillus cereus
Bacillus cereus, зазвичай зустрічається в ґрунті, є грампозитивною ендоспороутворюючою бактерією, яка іноді може викликати харчові захворювання. B. cereus endospores може пережити приготування їжі та виробляти ентеротоксини в їжі після її нагрівання; хвороби часто виникають після вживання рису та інших готових продуктів, залишених при кімнатній температурі занадто довго. Ознаки та симптоми з'являються протягом декількох годин після прийому їжі і включають нудоту, біль і спазми в животі. B. cereus виробляє два токсини: один викликає діарею, а інший викликає блювоту. Іноді можуть розвиватися більш важкі ознаки і симптоми.
Діагностика може бути досягнута шляхом виділення бактерій із зразків калу або блювоти та нез'їденої інфікованої їжі. Лікування передбачає регідратацію і підтримуючу терапію. Антибіотики зазвичай не потрібні, оскільки хвороба, як правило, відносно легка і обумовлена активністю токсинів.
Харчова хвороба через Yersinia
Рід Yersinia найвідоміший Yersinia pestis, грамнегативний стрижень, який викликає чуму. Однак Y. enterocolitica і Y. pseudotuberculosis можуть викликати гастроентерит. Інфекція, як правило, передається фекально-оральним шляхом, при попаданні їжі або води, забрудненої калом. Інтоксикація може виникнути також через активність його ендотоксину і екзотоксинів (ентеротоксин і цитотоксин некротизуючий фактор). Хвороба, як правило, відносно легка і самообмежується. Однак важка діарея і дизентерія можуть розвинутися у немовлят. У дорослих інфекція може поширюватися і викликати такі ускладнення, як реактивний артрит, порушення щитовидної залози, ендокардит, гломерулонефрит, запалення очей та/або вузлувата еритема. Бактеріємія може розвинутися в рідкісних випадках.
Діагноз, як правило, проводиться шляхом виявлення бактерій у зразках калу. Зразки також можуть бути отримані з інших тканин або рідин організму. Лікування, як правило, підтримуюче, включаючи регидратацию, без антибіотиків. Якщо присутній бактеріємія або інше системне захворювання, то можуть застосовуватися такі антибіотики, як фторхінолони, аміноглікозиди, доксициклін, триметоприм-сульфаметоксазол. Відновлення може зайняти до двох тижнів.
Вправа\(\PageIndex{8}\)
Порівняйте та порівняйте харчові хвороби через B. cereus та Yersinia.
Бактеріальні інфекції шлунково-кишкового тракту
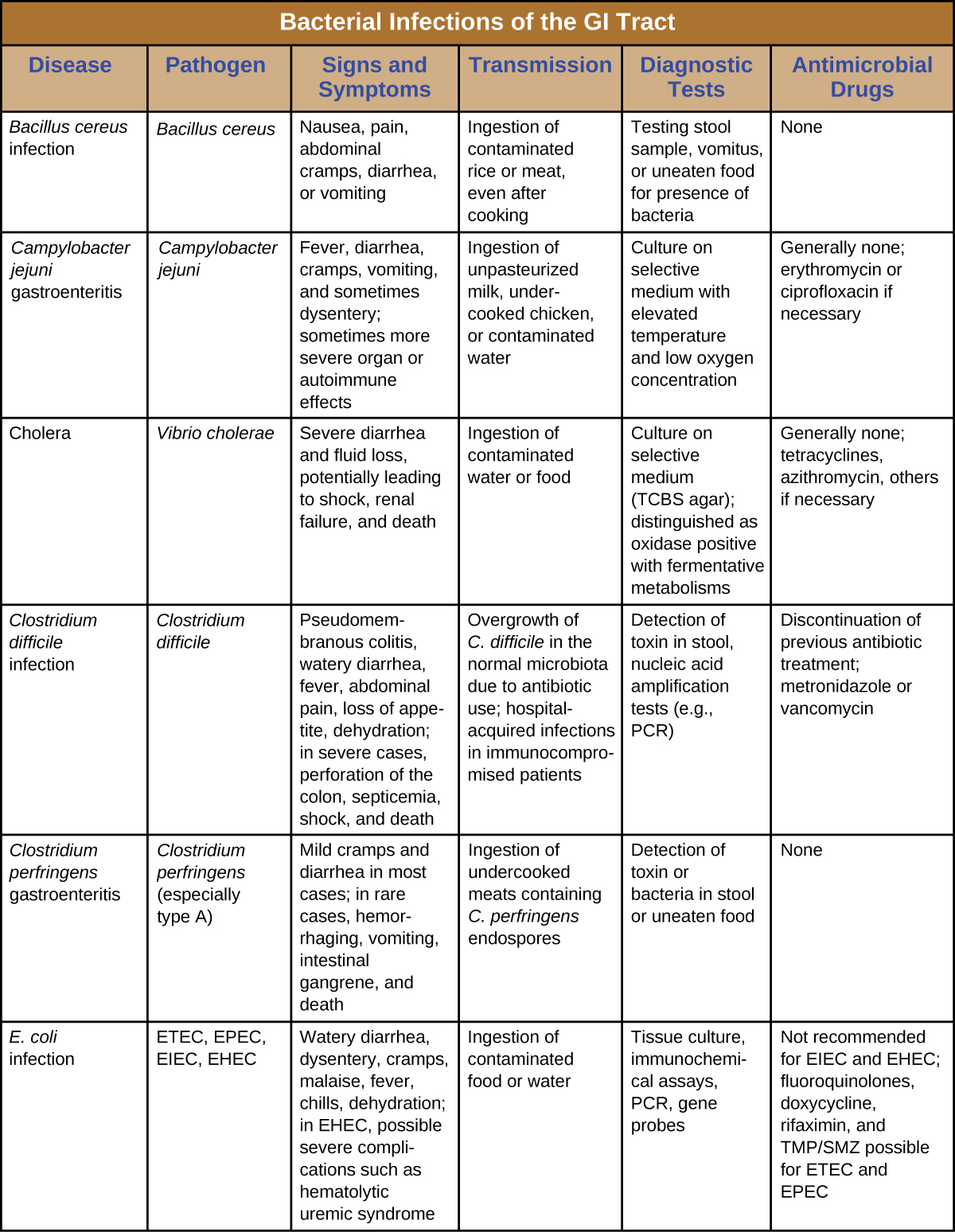
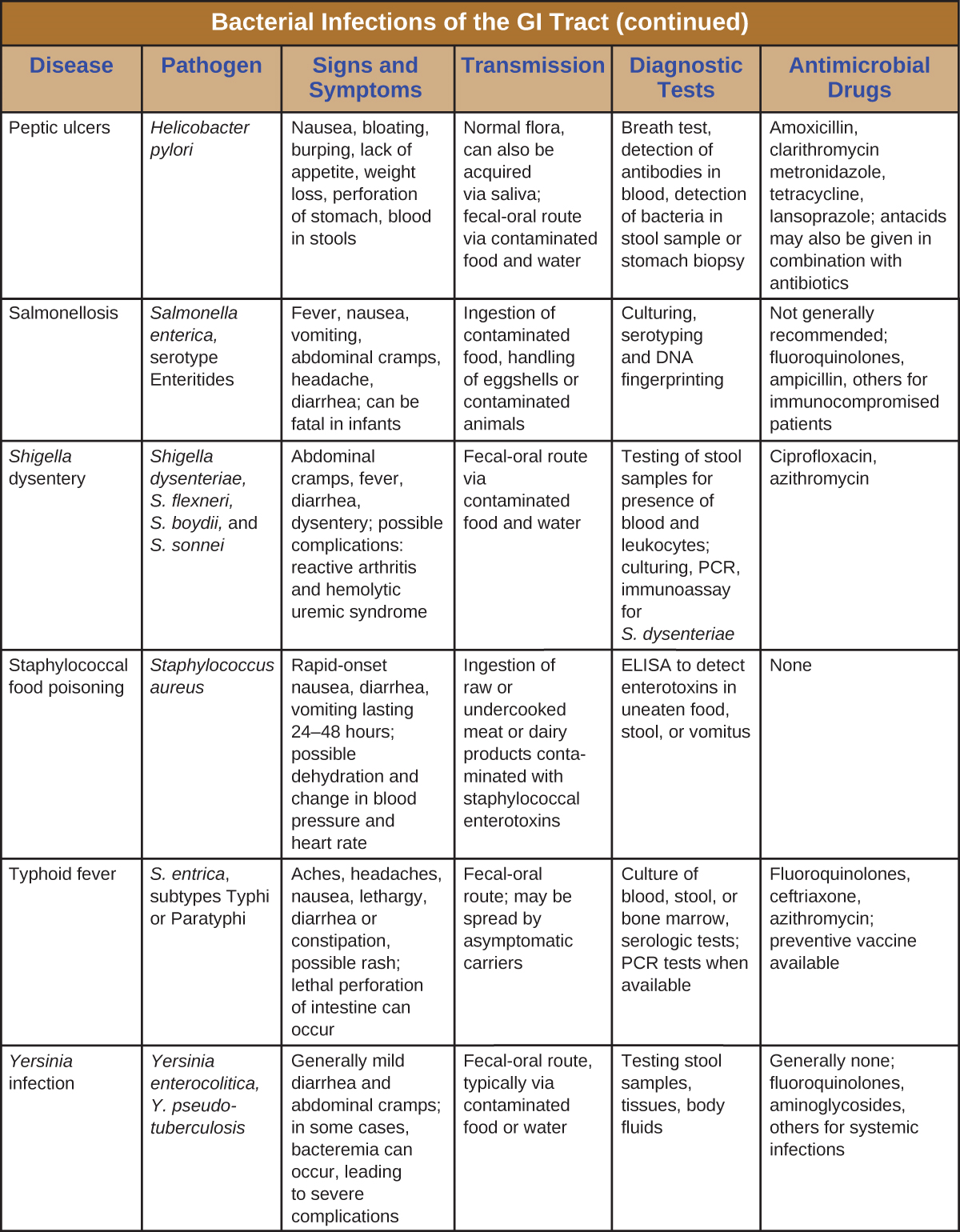
Бактеріальні інфекції шлунково-кишкового тракту зазвичай виникають, коли бактерії або бактеріальні токсини потрапляють в забруднену їжу або воду. Токсини та інші фактори вірулентності можуть спричинити запалення шлунково-кишкового тракту та загальні симптоми, такі як діарея та блювота. Бактеріальні інфекції шлунково-кишкового тракту можуть сильно відрізнятися за ступенем тяжкості та лікування. Деякі можуть лікуватися антибіотиками, але в інших випадках антибіотики можуть бути неефективними в боротьбі з токсинами або навіть контрпродуктивними, якщо вони порушують мікробіоту шлунково-кишкового тракту. Малюнок\(\PageIndex{7}\) і\(\PageIndex{8}\) намалюйте ключові особливості поширених бактеріальних інфекцій шлунково-кишкового тракту.
Клінічна спрямованість: Частина 2
У лікарні лікар Карлі почав замислюватися про можливі причини її важкого шлунково-кишкового розладу. Однією з можливостей було харчове отруєння, але більше ніхто в її родині не хворів. Лікар запитав про те, що Карлі їла напередодні; її мати згадала, що у неї були яйце на обід, і що вони, можливо, були трохи недоварені. Лікар взяв зразок калу Карлі і відправив його на лабораторне дослідження в рамках її обстеження. Вона підозрювала, що Карлі може мати випадок бактеріального або вірусного гастроентериту, але їй потрібно було знати причину, щоб призначити відповідне лікування.
У лабораторії техніки мікроскопічно ідентифікували грамнегативні бацили в зразку калу Карлі. Вони також встановили чисту культуру бактерій і проаналізували її на антигени. Це тестування показало, що збудником була сальмонела.
Вправа\(\PageIndex{9}\)
Що повинен робити лікар зараз, щоб лікувати Карлі?
Ключові поняття та резюме
- Основні причини шлунково-кишкових захворювань включають Salmonella spp., Staphylococcus spp., Helicobacter pylori, Clostridium perfringens, Clostridium difficile, Bacillus cereus та бактерії Yersinia.
- C. difficile є важливою причиною стаціонарної набутої інфекції.
- Холерний вібріон викликає холеру, яка може бути важким діарейним захворюванням.
- Різні штами кишкової палички, включаючи ETEC, EPEC, EIEC та EHEC, викликають різні захворювання з різним ступенем тяжкості.
- H. pylori пов'язаний з виразковою хворобою.
- Серотипи Salmonella enterica можуть викликати черевний тиф, більш важке захворювання, ніж сальмонельоз.
- Регідратація та інші підтримуючі терапії часто використовуються як загальні методи лікування.
- Обережне застосування антибіотиків потрібно для зниження ризику виникнення інфекцій C. difficile і при лікуванні резистентних до антибіотиків інфекцій.
Виноски
- 1 Джая Сурешбабу. «Обробка інфекції шигели». Медскейп. Оновлено 28 червня 2016 р. http://emedicine.medscape.com/article/968773-workup.
- 2 Центри з контролю та профілактики захворювань. сальмонела. Оновлено 25 серпня 2016 року. https://www.cdc.gov/salmonella.
- 3 Качі Хікокс. «Перестаньте називати мене «медсестрою Еболи». Опікун. Листопад 17, 2014. www.theguardian.com/коментар... се-каци-хікокс.
- 4 Центри з контролю та профілактики захворювань. Холера — Вібріон холерна інфекція. Оновлено 6 листопада 2014 року. http://www.cdc.gov/cholera/general. Доступ до 14 вересня 2016 року.
- 5 Центри з контролю та профілактики захворювань. «Helicobacter pylori: Інформаційний лист для постачальників медичних послуг». Оновлене липень 1998. www.cdc.gov/виразка/файли/hpfacts.pdf.
- 6 т. л. кришки. «Вакуолюючий цитотоксин хелікобактер пілорі». Молекулярна мікробіологія 20 (1996) 2: с. 241—246. http://www.ncbi.nlm.nih.gov/pubmed/8733223.
- 7 Мартін Блейзер. «Зникаюча мікробіота: Helicobacter pylori Захист від аденокарциноми стравоходу». Дослідження профілактики раку 1 (2008) 5: с. 308—311. http://cancerpreventionresearch.aacr....full.pdf+html.
- 8 Іван Ф.Н. Хунг і Бенджамін К.Ю. Вонг. «Оцінка ризиків та переваг лікування інфекції Helicobacter pylori». Терапевтичні досягнення в гастроентерології 2 (2009) 3: стор, 141—147. doi: 10.1177/1756283X08100279.
- 9 Віра Рольке і Ніл Столлман. «Трансплантація фекальної мікробіоти при рецидивуючій інфекції Clostridium difficile» Терапевтичні досягнення в гастроентерології 5 (2012) 6:403—420. doi: 10.1177/1756283X12453637.
