1.42: Хірургічний дренаж абсцесів шиї
- Page ID
- 68970
АТЛАС ВІДКРИТОГО ДОСТУПУ ОТОЛАРИНГОЛОГІЇ, ОПЕРАТИВНОЇ ХІРУРГІЇ ГОЛОВИ ТА ШИЇ
ХІРУРГІЧНИЙ ДРЕНАЖ АБСЦЕСІВ ШИЇ
Йохан Фаган, Жан Моркель
Абсцеси шиї можуть бути важко дренувати і мати смертельні наслідки, якщо вчасно не діагностувати, точно локалізувати і швидко розрізати і дренувати. Проте керівництво зазвичай залишається в руках хірургічних стажистів.
У цьому розділі представлені відповідні хірургічні анатомії та хірургічні підходи до різних фасціальних просторів голови та шиї. Оскільки фасціальні площини як прямі, так і обмежують поширення сепсису, важливо мати розуміння фасціальних площин і фасціальних просторів голови та шиї.
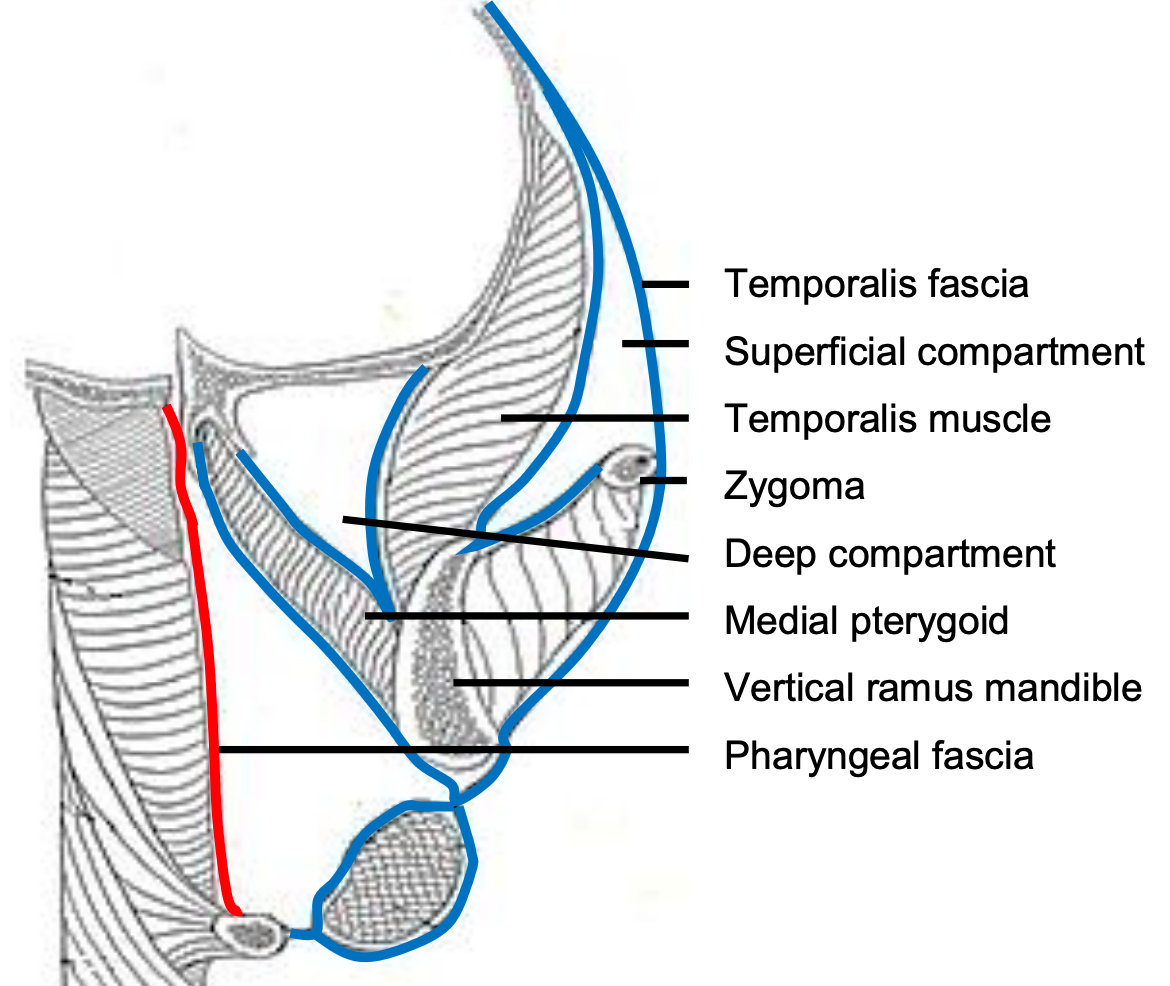
Класифікація шийних фасцій
- Поверхнева шийна фасція (рис. 1, 2)
- Глибока шийна фасція (рис. 2-4)
- Поверхневий (інвестиційний) шар
- Середній шар
- м'язовий шар
- Вісцеральний шар
- Глибокий шар
- Алар фасція
- (Попередньо) хребетна фасція
Поверхнева шийна фасція
Малюнок 1: Делікатна поверхнева шийна фасція над зовнішньою яремною веною та жиром після поділу платизми над латеральною шиєю
Ця дуже тонка, ніжна фасція знаходиться просто глибоко до шкіри і огортає м'язи голови та шиї, включаючи платизму та м'язи міміки. Вона настільки тонка, що її може бути важко визначити при розрізі шиї. Він простягається від епікраніума вище до пахвових западин і верхньої частини грудної клітини нижче і включає поверхневу м'язово-апоневротичну систему/SMAS. Простір глибоко до поверхневої шийної фасції містить жир, судини (наприклад, передні та зовнішні яремні вени), нерви та лімфатичні засоби і за визначенням не є глибоким простором шиї (рис. 1). Абсцеси, розташовані або поверхнево, або всередині тканинного простору відразу глибоко до поверхневої шийної фасції, лікуються простим розрізом і дренажем.
Глибока шийна фасція (рис. 2-4)
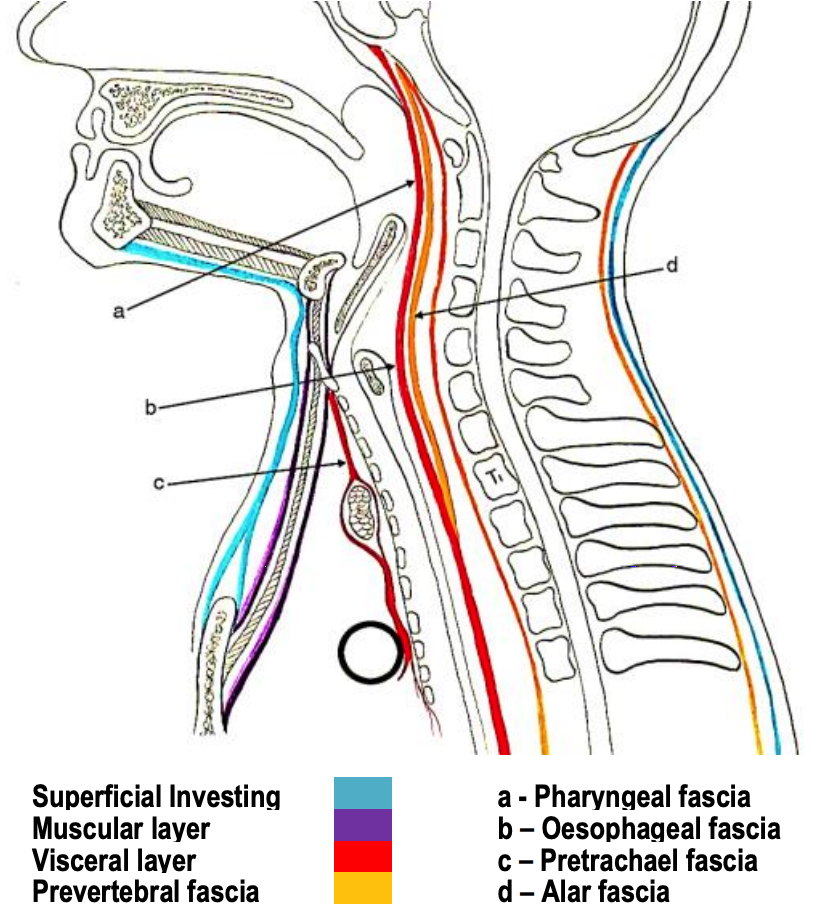
Малюнок 2: Сагітальний вигляд 3 шарів глибокої шийної фасції
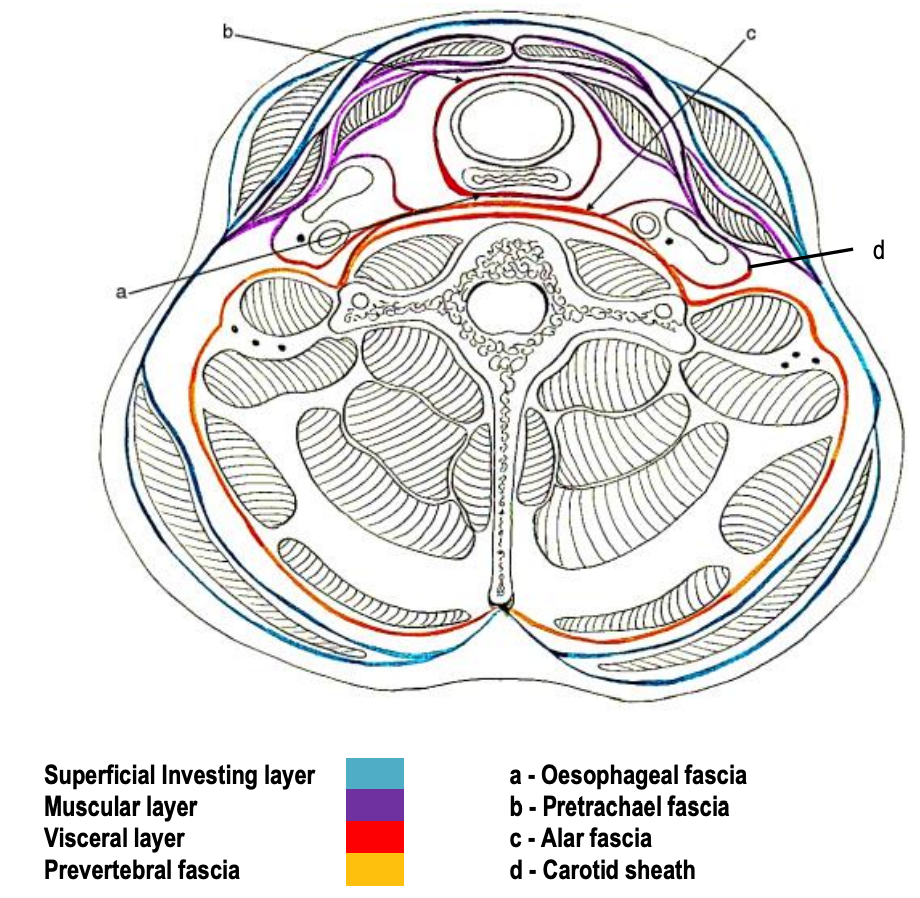
Малюнок 3: Інфрагіоїдний перетин глибоких шийних фасцій

Малюнок 4: Надгньоїдний перетин глибоких шийних фасцій
Це охоплює глибокі шийні простори; отже, розуміння його анатомії є ключовим для управління глибоким сепсисом шиї. Він складається з 3 шарів, тобто поверхневого, середнього та глибокого.
Глибока шийна фасція: поверхневий шар (рис. 2-5)
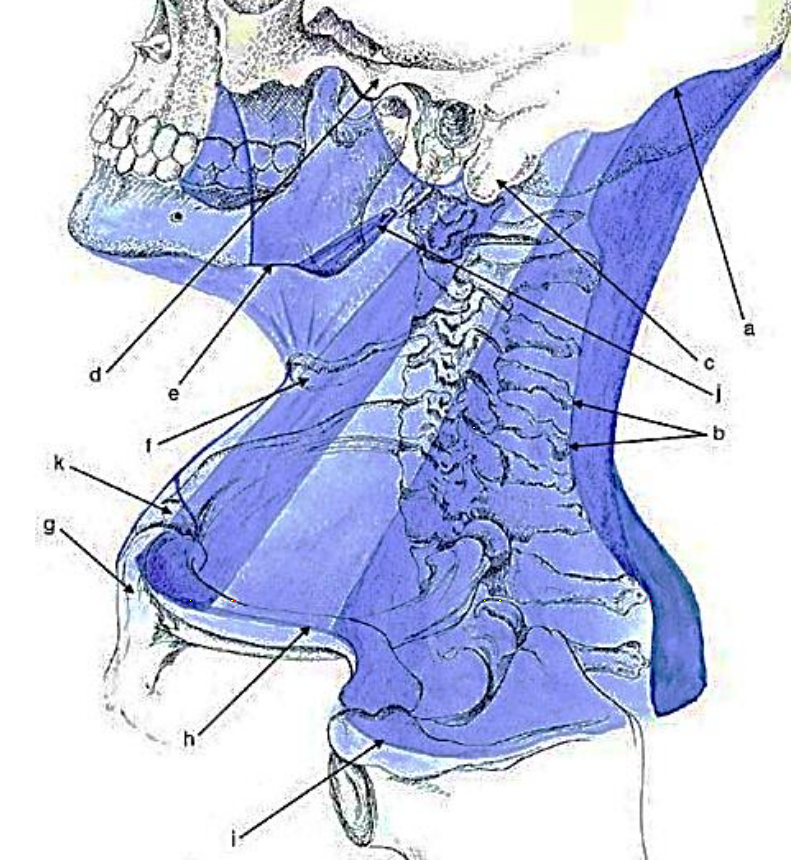
Малюнок 5: Прикріплення поверхневого шару глибокої шийної фасції
Поверхневий шар, також відомий як інвестиційний шар, оточує шию і огинає м'язи жувальних, тобто масажист, букцинатор, дігастральний і мілогіоїдний (рис. 4, 5).
Прикріплення поверхневого шару глибокої шийної фасції такі (рис. 5):

Малюнок 6: Поверхневий/інвестиційний шар глибокої шийної фасції прикріплюється до верхньої ничової лінії та лігаментної нухи
а) Верхня ничова лінія потиличної кістки (рис. 2, 6)
б) Сзаду зливається з ligamentum nuchae, серединним міжм'язовим розширенням надостистой зв'язки (рис. 2, 3, 6).
в) Соскоподібні відростки скроневих кісток
г) виличні дуги
д) Нижня межа нижньої щелепи
е) Під'язикова кістка
г) Манубрій стерни
з) ключиці
i) Акроміон
j) Утворює стиломандибулярну зв'язку
k) Частини фасції трохи вище manubrium sterni містять передні яремні вени, і прикріплюються до передньої та задньої поверхонь манубріума (рис. 2)

Малюнок 7: Поверхневий/інвестиційний шар глибокої шийної фасції охоплює підщелепну залозу та латеральний аспект магістральних судин як частину зовнішньої поверхні сонної оболонки та грудино-ключично-соскоподібний м'яз
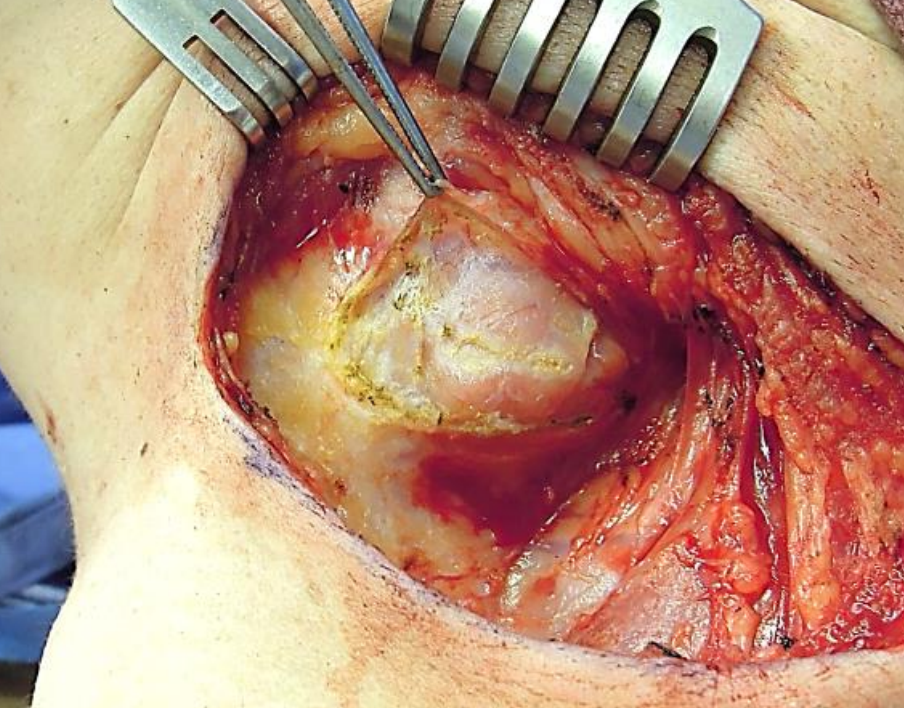
Малюнок 8: Підщелепна капсула розрізана, щоб продемонструвати свою тонку капсулу
Фасція розщеплюється на поверхневий і глибокий шари, щоб охопити трапецієподібний і грудино-ключично-соскоподібний (рис. 3). Він також інкапсулює підщелепну і привушну залози (рис. 4, 7, 8), і сприяє утворенню сонної оболонки (рис. 3).

Малюнок 9: Корональний вигляд поверхневого (інвестиційного) шару (синього кольору), що оточує жувальні м'язи (вісцеральна фасція: червоний)
Між рамусом нижньої щелепи і під'язикової кісткою він огинає передню черевце дігастрального м'яза (рис. 9). Таким чином, поверхневий шар глибокої шийної фасції визначає привушні, підщелепні і жувальні простори і сприяє стінці сонного простору (рис. 4, 7).
Глибока шийна фасція: середній шар
Середній шар глибокої шийної фасції простягається верхньо від основи черепа по сонній оболонці до перикарда (рис. 2, 3, 10). Має м'язовий і вісцеральний шари:
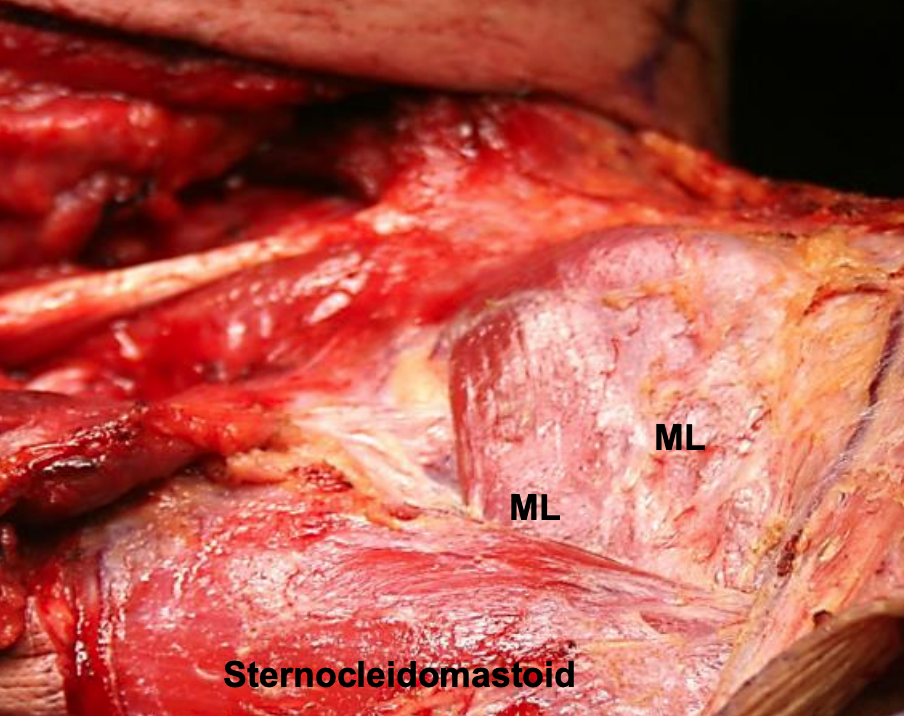
Малюнок 10: М'язовий шар (МЛ) середнього шару глибокої шийної фасції, що знаходиться над м'язами інфрагіоїдного ремінця

Малюнок 11: Тонка сонна оболонка піднімається від внутрішньої яремної вени

Малюнок 12: Середній і глибокий шари глибокої шийної фасції: Вісцеральний шар (VL), Alar Fascia (AF), Ligamentum Nuchae (LN), М'язовий шар (ML) та Превертебральна фасція (PV)
- М'язовий шар (рис. 2, 3, 10, 11, 12): Огинає м'язи інфрагіоподібного ремінця (грудиноїдна, грудинно-щитовидна, омогіоїдна, щитовидна), сонну артерію і внутрішню яремну вену (сонну оболонку і сонний простір)
- Вісцеральний шар (рис. 2, 3, 4, 9, 12): Він лежить глибоко до інфрагіоїдних м'язів і розщеплюється, щоб охопити щитовидну залозу, трахею, глотку та стравохід
Глибока шийна фасція: глибокий шар
Це оточує превертебральную і параспінальную м'язи, а також сприяє роботі сонної оболонки. Його поділяють на передхребетні і алярні фасції.
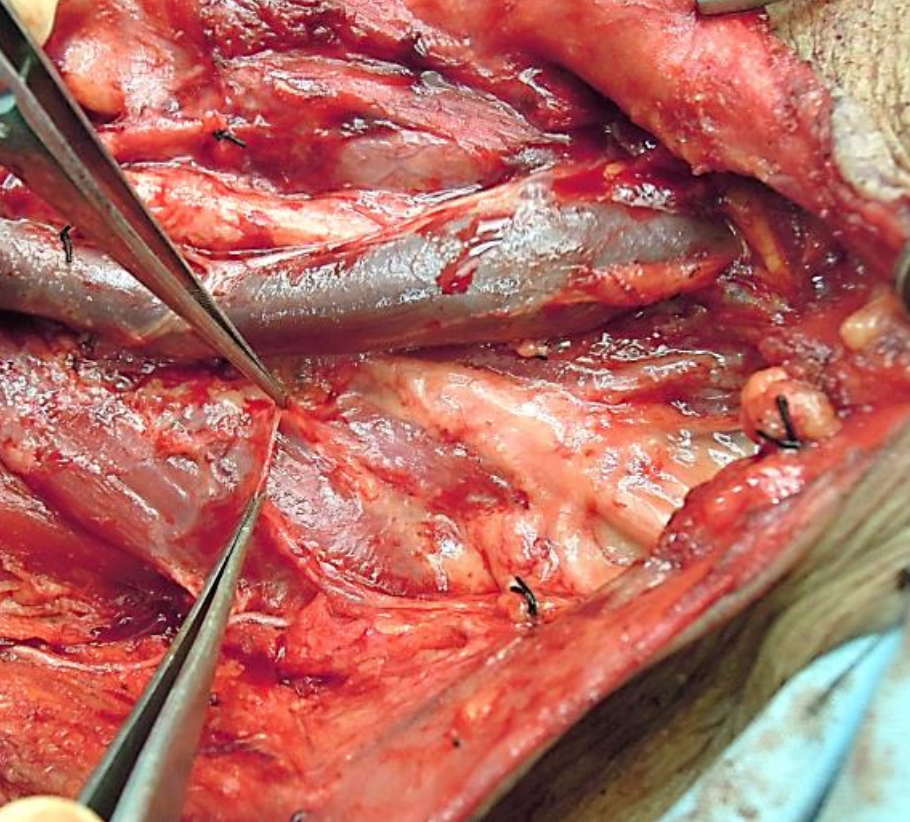
Малюнок 13: Тонка передхребцева фасція, яка охоплює передхребетні м'язи і плечове сплетіння
- Превертебральна фасція (вона ж хребетна фасція) (рис. 2, 3, 4, 12, 13): Це прикріплюється до тіл хребців в середній лінії і поширюється латерально над передхребцевими м'язами, щоб прикріпитися до поперечних відростків хребців, а потім обволікає параспінальні м'язи зустрітися з поверхневим шаром глибокої шийної фасції у зв'язки nuchae в середній лінії ззаду (рис. 3, 12). Вона простягається від основи черепа до Т3 (рис. 12). Він охоплює підлогу заднього трикутника шиї; поступально він являє собою фасциальний покрив над плечовим сплетінням, звідки він поширюється латерально як пахвова оболонка для охоплення пахвових судин і плечового сплетення (рис. 13).
- Алар фасція (рис. 1, 2, 3, 12): Ця фасція розміщена між передхребцевої та вісцеральної фасціями і утворює задню стінку заглоткового/ретровісцерального простору. Він простягається між поперечними відростками від основи черепа до верхнього середостіння, де зливається з вісцеральним шаром глибокої фасції на задній поверхні стравоходу на рівні Т2, тим самим закінчуючи заглотковий простір нижньо (рис. 2).
Класифікація глибоких шийних просторів
Глибокі фасції створюють клінічно відповідні глибокі шийні простори, деякі з яких з'єднуються між собою. Деякі з них є потенційними просторами і стають очевидними лише при роздутті гноєм або повітрям (хірургічна емфізема). Термінологія та класифікації глибоких шийних просторів, що використовуються в літературі, не зовсім узгоджені.
Працюючи від цефалади до каудаду, глибокі шийні простори можуть бути згруповані наступним чином:
I. область обличчя
a. буккальний простір
б. собачий простір
c Простір жувальника
i. масажист простір
II. крилоподібний простір
III. Тимчасовий простір
d. привушної простір
ІІ. Супрагіоїдна область
a. під'язиковий простір
b. субментальний простір
c. підщелепний простір
d. стенокардія Людвіга (IIa + IIb +IIc)
е. парафарингеальний простір
f. перитонзіллярний простір
ІІІ. Інфрагіоїдна область: Претрахеальний простір
IV. Вся шия
а. заглотковий простір
б. небезпека простір
c. сонний простір
d. превертебральний простір
Стоматологічні системи нумерації

Малюнок 14: Три стоматологічні системи нумерації
Інфекції фасциального простору часто мають одонтогенне походження. Отже, важливо знати, як пронумерувати зуби, особливо при інтерпретації радіологічних звітів. У стоматології використовуються три різні системи нумерації (рис. 14).
Хірургічний дренаж глибоких просторів шиї
І.А. абсцес щечного простору

Малюнок 15: Абсцес щічного простору; зверніть увагу, як зубний сепсис стікає вище і нижче букцинаторного м'яза (B)
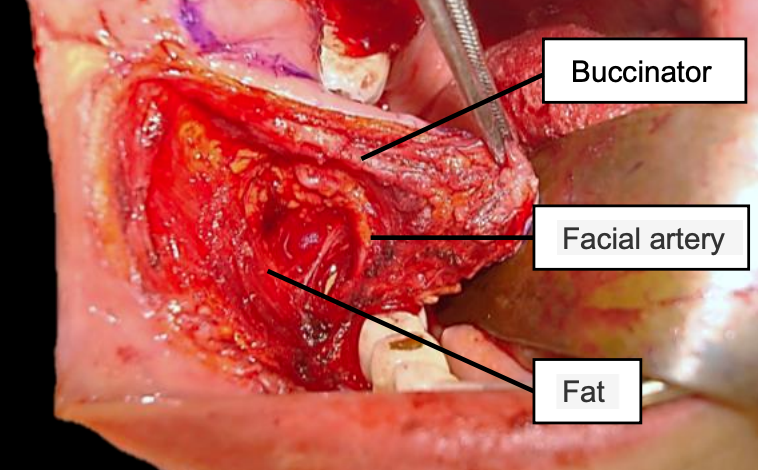
Малюнок 16: Правий щічний простір, оголений під час підняття букцинаторного клаптя; Зверніть увагу на букцинаторний м'яз, лицьову артерію та жир, який містить кінцеві гілки лицьового нерва
Щічний простір обмежений латерально поверхневою шийною фасцією просто глибоко до шкіри, медіально вкладенням шару шийної фасції, який перекриває букцинаторний м'яз, спереду губною мускулатурою, ззаду крилоподібно-нижньощелепної рафою, вище виличної дугою і нижньою нижньою межею нижньої щелепи (рис. 15). У ньому міститься щечний жир, протока Стенсона, кінцеві гілки лицьового нерва, а також лицьова артерія і вени (рис. 16).

Малюнок 17: Абсцес щічного простору з вираженим набряком щоки і мінімальним тризмом
Сепсис щічного простору в основному має одонтогенне походження у дорослих (рис. 15); сюди входять верхньощелепні двостулкові та корінні зуби і навіть нижньощелепні еквіваленти. Однак сепсис щічного простору у дітей також може мати неодонтогенні причини. Інфекція легко діагностується, оскільки часто відзначається набряк щоки, тризм не є важким (рис. 17) і часто є каріозні двостулкові або молярні зуби. Більш конкретно абсцес проявляється втратою носогубної шкірної складки, округлим, ніжним набряком щоки і набряком нижньої повіки (рис. 17). Діагностична голкова аспірація виконується легко.
Малюнок 18: КТ абсцесу щічного простору
Початкова радіологія повинна включати ортопантомограф (ОПГ) або КТ конусного променя (CBCT), щоб виключити одонтогенні причини. Більш досконалі візуалізації, такі як КТ з підвищеним контрастом (рис. 18) або МРТ, можуть бути корисними в більш складних випадках.
Хірургічні підходи до щічного простору
Лікуйте причину, наприклад, каріозні зуби. Трансоральний дренаж робиться якраз поступається точці коливання. Як правило, розріз робиться внутрішньоперорально просто поступається отвору привушної протоки; при необхідній обережності та використанні тупого розсічення лише в периферію простору уникають травмування гілок лицьового нерва. Внутрішньоротовий підхід не дозволяє проводити залежний дренаж.
Якщо вибрати зробити більш низько розміщений зовнішній розріз паралельно нижній межі нижньої щелепи, тупе розсічення повинно бути спрямоване вище і наперед залишаючись поверхневим до масажиста. Слідкуйте за тим, щоб не травмувати крайовий нижньощелепний нерв, лицьову артерію або вену.
По черзі можна розмістити розрізи в нижньощелепних і/або верхньощелепних передодні, і розсікати тупо або нижньою щелепою (нижня щелепа) або верхня (верхня щелепа) через букцинаторний м'яз в абсцес.
Ib. абсцес собачого простору

Малюнок 19: Кутовий м'яз ліватора (жовтий)
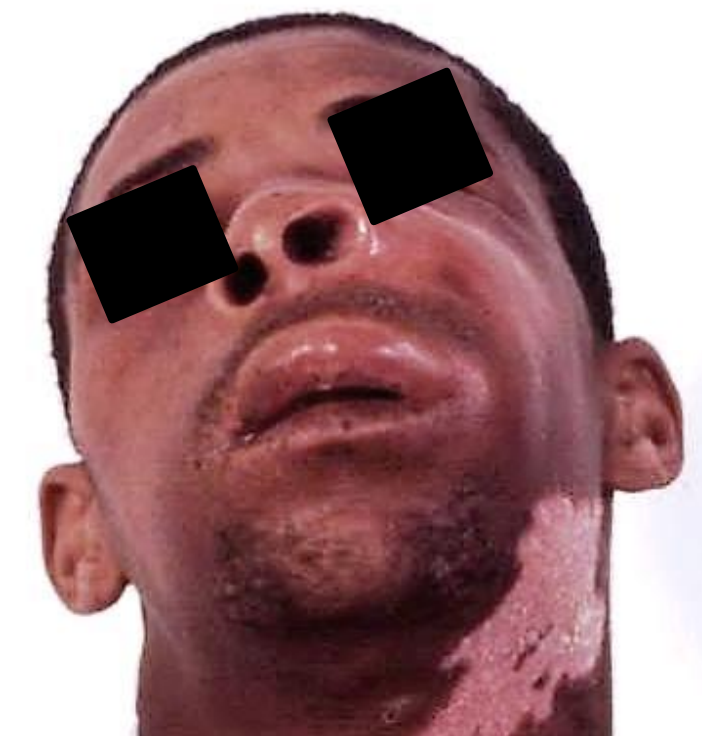
Малюнок 20: Абсцес собачого простору з набряком латерально до ножів і верхньої губи.

Малюнок 21: Інфекція собачого простору, що викликає виражений целюліт повік

Малюнок 22: Утворення синуса та ектропріон після абсцесу собачого простору
Чи є собачий простір справжнім фасціальним простором або просто м'язистою квартирою - питання для дискусій. Інфекція собачого простору зазвичай викликається верхньощелепної куспідальної інфекцією, яка перфорає бічну кору верхньої щелепи над введенням ліватора anguli oris м'язи верхньої губи (рис. 19). Походження м'яза - верхньощелепна стінка високо вгору в собачій ямці; вона вставляється в кут рота з орбікулярними і виличними м'язами. Якщо інфекція поширюється нижче введення ліваторної м'язи, як це частіше зустрічається, вона проявляється як набряк губної борозди або, рідше, як піднебінний набряк. Однак інфекція собачого простору, як правило, представляє як набряк бічний до ноздів і верхньої губи (рис. 20). Він може викликати виражений целюліт повік (рис. 21) або стікати мимовільно, створюючи пазуху і викликати подальше рубцювання (рис. 22).

Малюнок 23: Септичні тромби кутової вени можуть подорожувати по верхніх і нижніх офтальмологічних венах і викликати тромбоз кавернозного синуса
Септичні тромби кутової вени можуть поширюватися через верхню і нижню офтальмологічні вени в кавернозний синус і викликати тромбоз кавернозного синуса з класичними ознаками птозу, проптозу, хемозу і офтальмоплегії/парезу (черепні нерви III, IV, VI) (рис. 23).
Хірургічні підходи до собачого простору
Дренаж зазвичай досягається за допомогою внутрішньоротового підходу, з доступом високо в верхньощелепної губної передодня. Розсікайте верхньо через ліваторний кутовий м'яз oris, використовуючи тупе розсічення, щоб уникнути травми підглазничного нерва.
Ic Простір (и) мастикатора

Малюнок 24: Простір жувальника (синій контур), парафарингеальний простір (жовтий контур) та привушної простір (зелений контур)
Жувальний простір (и) визначається поверхневим (інвестуючим) шаром глибокої шийної фасції (рис. 9). Він містить масажер, медіальні і латеральні крилоподібні, рамус і тіло нижньої щелепи, сухожилля скроневої, а також нижні альвеолярні судини і нерв. Він пов'язаний зверху з часовим простором; позамедіально - до парафарингеального простору; і ззаду - до привушного простору (рис. 24).

Малюнок 25ab: Осьові та корональні види жувального простору та відповідної анатомії та інших просторів: 1-бічний крилоподібний m, 2-Temporalis m, 3-Masseter m, 4-медіальний крилоподібний m, 5-мілогіоїдний m, 6-жувальний простір, 7-нижня щелепа, 8-підщелепний простір, 9-підщелепна залоза, 10- під'язиковий простір, 11- Парафарингеальний простір, 12-привухі/привушної простір
Література не узгоджується з тим, як визначити простір мастикатора, і часто говорить про «жувальні простори» або «жувальний простір з відсіками». Жувальний простір (и) має масажерний, крилоподібний і скроневий простори/відсіки, які спілкуються між собою, а також з щічним, підщелепним і парафарингеальним просторами (рис. 25 а, б).

Малюнок 26: Голкова аспірація - цінний діагностичний інструмент
Сепсис в першу чергу зубного походження, особливо від 3-го нижнього корінного зуба. Інфекція може бути обмежена лише одним відділенням жувальних відділень або може поширюватися на будь-які або всі вищезазначені відділення/простори. Пацієнти, як правило, мають локальний біль і виражений тризм. Голкова аспірація є цінним діагностичним інструментом (рис. 26).
Далі буде обговорюватися дренаж абсцесів жувальних просторів відповідно до окремих масажерних, крилоподібних та скроневих просторів/відділень.
I.C.I. масажистський простір

Рисунок 27: (Sub) масетеричний простір (жовта лінія); крилоподібний простір (червона лінія); Медіальний крилоподібний (MPT); нижня щелепа (M); і масажист (Mas)
Масетеріческій (підмасажерний) простір розташовується між м'язом масажиста латерально і нижньощелепним висхідним рамусом медіально (рис. 27). Спереду простір пов'язаний внутрішньою поверхнею масажерної фасції, а ззаду - привушною фасцією, коли вона розщеплюється, щоб обволікати привушну залозу. Верхня і нижня межі - це, відповідно, вилична дуга і кут і нижня межа рамуса, де прикріплена м'яз масажиста.

Малюнок 28: Абсцес масажерного простору з випинанням масажиста і важким тризмом
Клінічно у пацієнтів відзначається випинання м'язи масажиста, виражений тризм і біль (рис. 28). Через свого субмасетерного розташування при пальпації часто виявляється нефлуктуаціонний, дуже твердий набряк.
Хірургічні підходи до масажистського простору

Малюнок 29: Пригнічувачі язика, що використовуються для подолання тризм
Пригнічувачі мови є корисною допомогою для подолання важкого тризма та отримання доступу до рота для внутрішньоротових місцевих анестезуючих блоків, процедур розрізу та дренажу та навіть для інтубації (рис. 29).
Як правило, використовується зовнішній підхід. Розріз робиться під кутом нижньої щелепи, паралельно нижньої межі нижньої щелепи. Після прорізання через шкіру і підшкірну клітковину тупе розсічення направляють зверху через платизму і підщелепний простір. Слід дотримуватися обережності, щоб уникнути травмування нижньощелепної гілки лицьового нерва. Інтраоральний підхід може бути використаний через вертикальний розріз, зроблений вздовж криломандибулярного рафу; використовувати тупе розсічення латерально до нижньощелепного рамусу і медіальний/глибокий до масажерного м'яза, щоб досягти абсцесу. Можуть застосовуватися і комбіновані підходи. Дренаж під контролем ультразвуку можна розглядати у пацієнтів з унілокулярною субмасетеричною інфекцією простору та важким тризмом, що спричиняє значний ризик анестезії.
I.C.II. крилоподібний простір
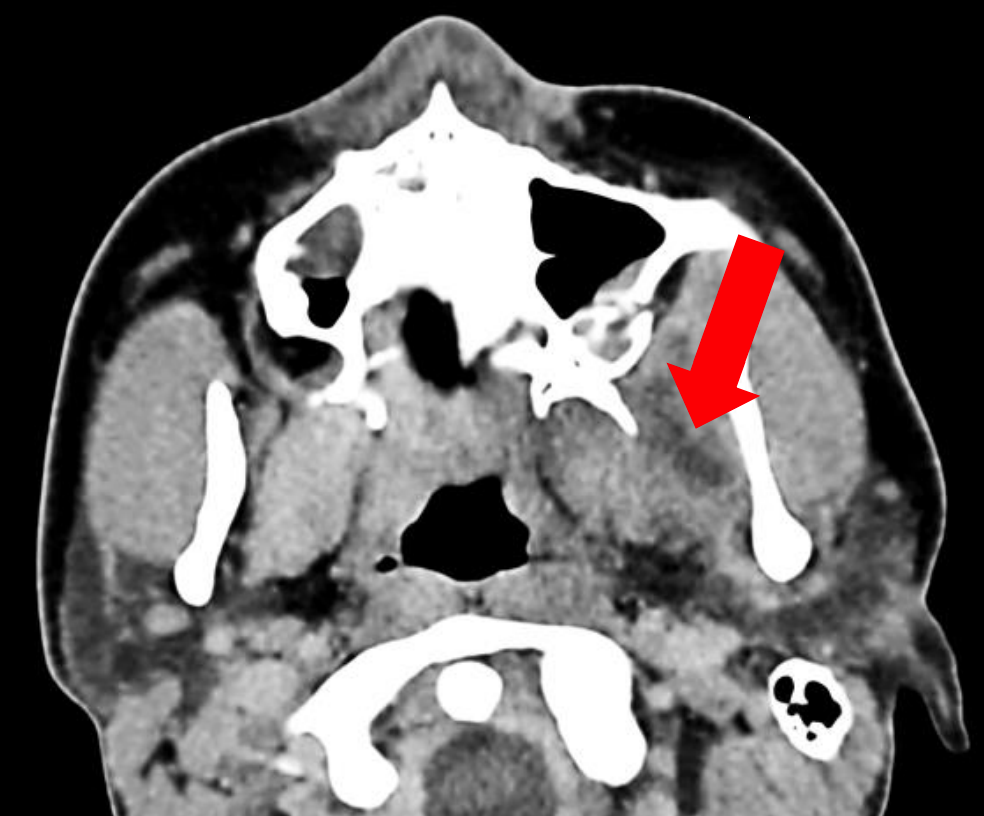
Малюнок 30: Абсцес лівого крилоподібного простору
крилоподібний (крилоподібний) простір складається здебільшого з пухкої ареолярної тканини. Розташовується між крилоподібними м'язами і рамусом нижньої щелепи (рис. 27, 30). Інша номенклатура включає «внутрішній крилоподібний простір» або «поверхневий крилоподібний простір».
Він пов'язаний медіально і неповноцінно медіальним крилоподібним м'язом і крилоподібним слінгом відповідно. Латеральний крилоподібний м'яз розташовується суперомедіально. Медіальний рамус нижньої щелепи розташований латерально. Привушна залоза вигинається медіально навколо задньої частини нижньощелепного рамусу, утворюючи її задню межу, тоді як спереду букцинатор і верхні звужувальні м'язи приєднуються, утворюючи фіброзний з'єднання, криломандибулярний раф. Крилоподібний простір містить нижній альвеолярний нерв, артерію і вену, мовний нерв і нерв до мілогіоподібного м'яза.
Сепсис крилоподібного простору зазвичай обумовлений інфекцією 3-го молярного зуба або результатом інфекції після 3-ї молярної хірургії або ортогнатичної хірургії нижньої щелепи; він також може слідувати нижньощелепних місцевих анестезуючих блоків. Тризм і біль часто є ознакою і симптомом.
Хірургічні підходи до крилоподібного простору
Зазвичай застосовується позаротовий підщелепний підхід. Розсікати тупо через крилоподібну стропу вгору до крилоподібного простору, залишаючись медіальним до рамусу і латерально до медіальної крилоподібної м'язи. Інтраоральний підхід здійснюється через вертикальний розріз, латеральний і паралельний криломандибулярної рафи. Тупе розсічення потім використовується для досягнення крилоподібного простору шляхом розтину уздовж медіальної поверхні рамуса. Комбінований підхід з наскрізними стоками також може бути використаний.
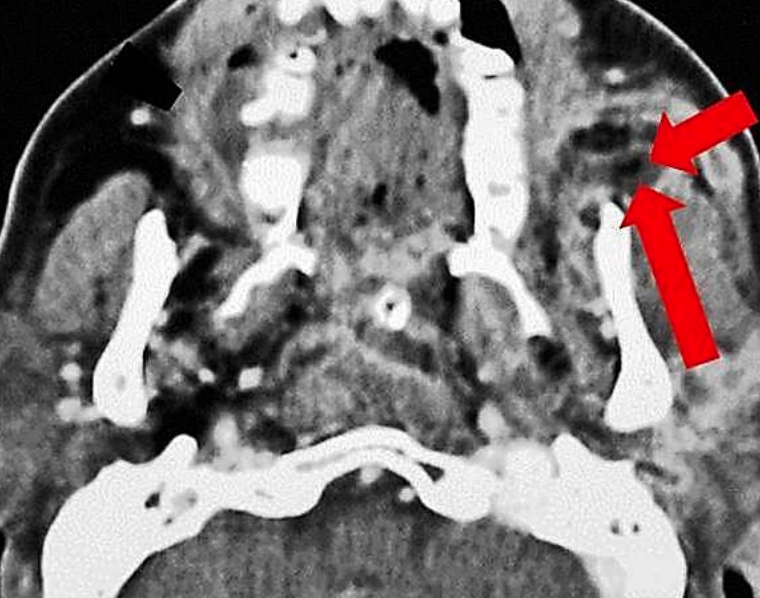
I.C.III. Тимчасовий простір (рис. 31, 32)
Малюнок 31: Глибокі і поверхневі відсіки часового простору
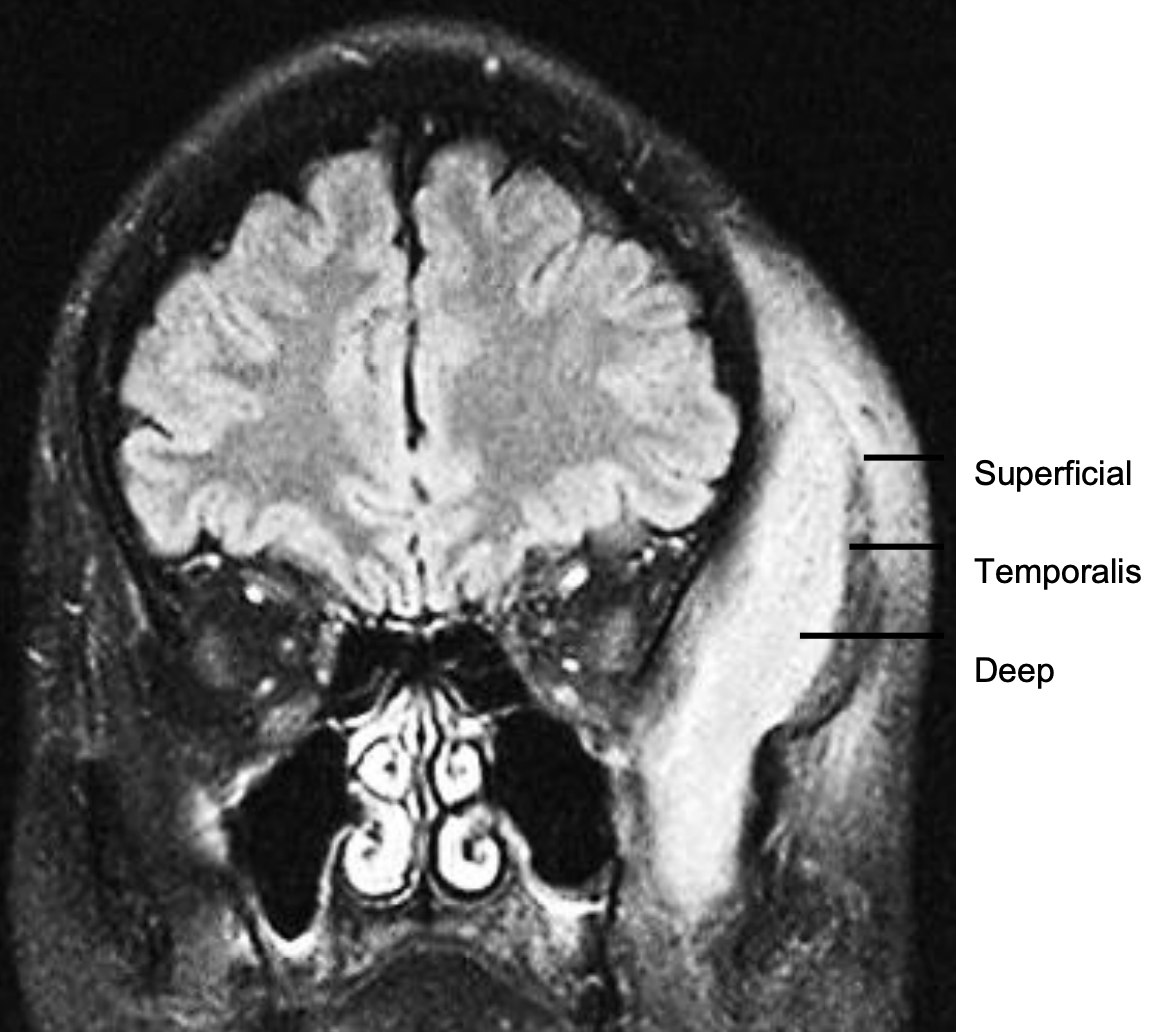
Малюнок 32: МРТ глибоких і поверхневих абсцесів скроневого простору (BMJ Case Reports 2010; doi:10.1136/bcr.01.2010.2656)
Скроневий м'яз розділяє цей простір на глибокі і поверхневі відсіки. Поверхневий відсік міститься латерально скроневою фасцією (поверхневий/інвестиційний шар глибокої фасції), а медіально скроневою м'язом; глибокий відсік обмежений латерально глибокою поверхнею скроневого м'яза, а медіально окістя, що знаходиться над скроневою кісткою.
Він містить внутрішню верхньощелепну артерію та її гілки, нижню альвеолярну артерію і нерв, і розділений скроневою м'язом. Він неповноцінно пов'язаний з жувальним простором. Джерела сепсису включають верхньощелепну молярну інфекцію або постекстракційний сепсис; гайморит, переломи верхньощелепних пазух; скронево-нижньощелепну артроскопію і сепсис після ін'єкцій в скронево-нижньощелепний суглоб.
Сепсис скроневого простору зазвичай проявляється як набряк скроневої ямки, біль і тризм. Контрастне посилення КТ або МРТ вказує на зв'язок абсцесу до скроневого м'яза та розширення до інших просторів, наприклад жувального простору (рис. 32).
Хірургічні підходи до скроневого простору

Малюнок 33: Лицьовий нерв, що перетинає ви

Малюнок 34: Зовнішній підхід до поверхневого і глибокого відсіків скроневого простору
Зовнішній підхід до поверхневих і глибоких відділень: Розріз робиться на 3 см латерально до латерального кантусу ока, дбаючи про те, щоб не травмувати лобні/скроневі гілки лицьового нерва, які проходять через поверхневу скроневу жирову подушечку, глибоко до очного м'яза orbicularis. , якраз збоку до орбітального обідка (рис. 33, 34); або горизонтальним розрізом брів. Глибоке відділення дренується шляхом просування гемостата через скроневий м'яз в простір між скроневою м'язом і скроневою і клиноподібною кісткою.

Малюнок 36: Внутрішньоротовий дренаж: Червона стрілка: медіальний до короноїдного відростка, щоб досягти глибокого відсіку; Синя стрілка: латеральна до короноїдного відростка для досягнення поверхневого відділення
Внутрішньоротовий дренаж: скроневий м'яз прикріплюється до короноїдного відростка нижньої щелепи (рис. 35). Таким чином, ключовим анатомічним орієнтиром для внутрішньоротового дренажу є вертикальний рамус нижньої щелепи, де він піднімається з ретромолярної тригони. Для дренування поверхневого відсіку роблять колотий розріз в слизовій латерально до вертикального рамуса нижньої щелепи і просувають гемостат латерально до короноїдного відростка в абсцес. Для дренування глибокого відділення роблять колотий розріз в слизовій медіальній до вертикального рамусу і просувають гемостат медіальний до короноїдного відростка в абсцес. Також може бути використаний комбінований підхід.
Ідентифікатор привушної простору

Малюнок 36: (R) привушної простір (жовтий контур) і (L) привушної абсцес
Привушної простір пов'язане поверхневим (вкладає) шаром глибокої шийної фасції (рис. 24, 36). Інвестуюча фасція розщеплюється на рівні стиломандибулярної зв'язки, щоб закрити залозу поверхневими та глибокими привушними капсулами. Простір простягається від зовнішнього слухового проходу до кута нижньої щелепи. Він розташований латерально до сонного і парафарингеального просторів і ззаду до жувального простору (рис. 24). Він містить привушну залозу, проксимальну частину привушної протоки, лицьовий нерв, задню лицьову/ретронижньощелепну вену, внутрішньопривушні лімфатичні вузли і кінцеві гілки зовнішньої сонної артерії. Поверхнева капсула міцна, але глибока капсула тонка, що дозволяє інфекції легко поширюватися в парафарингеальний простір.

Малюнок 37: Абсцес привушного простору
Джерелами сепсису є паротит, сіаладеніт і прилеглий сепсис. Сепсис привушного простору зазвичай проявляється болючістю, набряком та тризмом (рис. 37). Флуктуація часто відсутня і клінічно може бути важко відрізнити паротит і привушної абсцес. УЗД або контрастне посилене КТ корисно для діагностики привушного абсцесу (рис. 36).
Хірургічні підходи до привушного простору
Травма лицьового нерва - це принципова турбота. Розріз і дренаж проводиться під загальною анестезією шляхом підняття шкірного клапота паротидектомії, щоб оголити привушну капсулу. У привушної капсулі по осі лицьового нерва робляться розрізи, в абсцес (и) тупо пропускають гемостат, вводять дренажі. Дозвіл привушного набряку, як правило, досить затримується.
II.a. під'язиковий простір
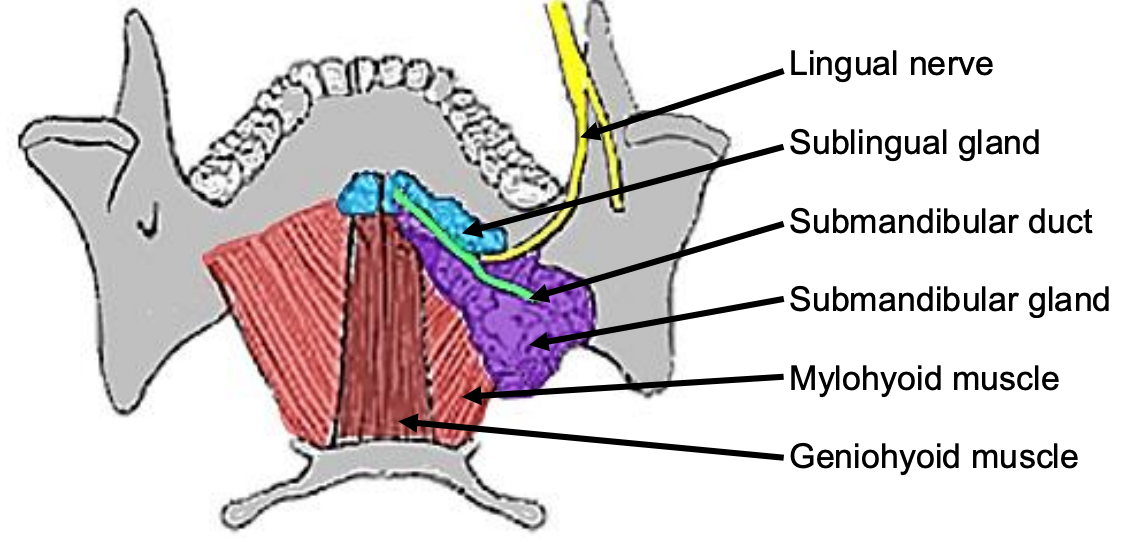
Малюнок 38: Покращений внутрішньоротовий вигляд SMG, протоки, мовного нерва та мілогіоїдних та геніоїдних м'язів
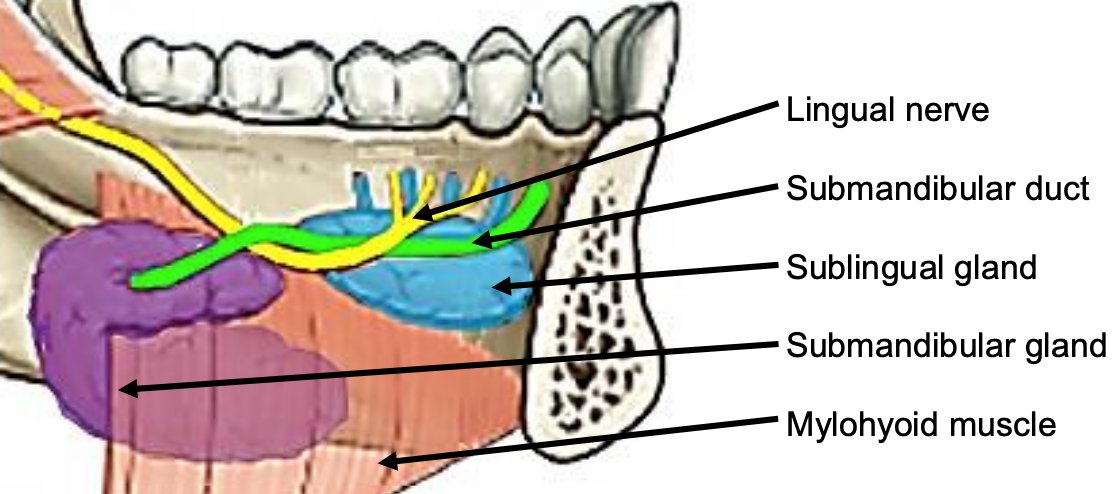
Малюнок 39: Внутрішньоротовий вигляд лівої під'язикової залози з протоками Rivinus, SMG і протоки, мовного нерва і мілогіоїдних м'язів
Під'язиковий простір міститься слизовою оболонкою підлоги рота вище, мілогіоїдної м'язом внизу (рис. 38, 39), і безперервно протилежною стороною поперек середньої лінії. Спереду і збоку вона пов'язана нижньою щелепою. Задня межа - під'язикова кістка. Простір містить під'язикові слинні залози, внутрішньоротові компоненти підщелепних слинних залоз і підщелепних проток, а також підглосальний і мовний нерви (рис. 35, 36).
Простір пов'язаний з підщелепним простором у заднього краю мілогіоїдного м'яза, навколо якого може відстежувати гній; а також з підщелепним простором нижче з мілогіоїдним м'язом; і парафарингеальний простір ззаду.

Малюнок 40: Набряк підлоги рота з підняттям мови

Рисунок 41: Абсцес під'язикового простору, розташований над мілогіоїдом

Малюнок 42: Корональна КТ абсцесу під'язикового простору, розташованого над мілогіоїдом
Джерела інфекції включають зубний сепсис, особливо 3-го нижнього корінного зуба, сіалолітіаз та інфіковану ранулу. У пацієнтів присутній біль, набряклість, ущільнення в підлозі рота і піднесення мови (рис. 40-42).
Хірургічні підходи до під'язикового простору
Злийте під'язиковий простір трансорально, розрізаючи слизову в передній підлозі рота, бажано паралельно підщелепної протоці, і продовжуйте тупе розсічення, намагаючись не травмувати мовний нерв або підщелепні протоки. Якщо також уражено підщелепний простір, обидва простори можна досягти за допомогою піднижньощелепного підходу.
II.b. субментальний простір

Малюнок 43: Підняття вмісту субментального простору між передніми животинами дігастральної під час розсічення шиї
Субментальний простір розташований нижче підборіддя, перетинає середню лінію і пов'язаний поверхнево поверхневим шаром шийної фасції і шкіри, латерально передніми животиками дігастральних м'язів і глибоко вкладається шаром шийної фасції, що знаходиться над мілогіоїдним м'язом. Анатомічними відносинами є під'язиковий простір (над мілогіоїдом) і підщелепні простори латерально. У ній міститься жир, лімфатичні вузли і передня яремна вена (рис. 43).
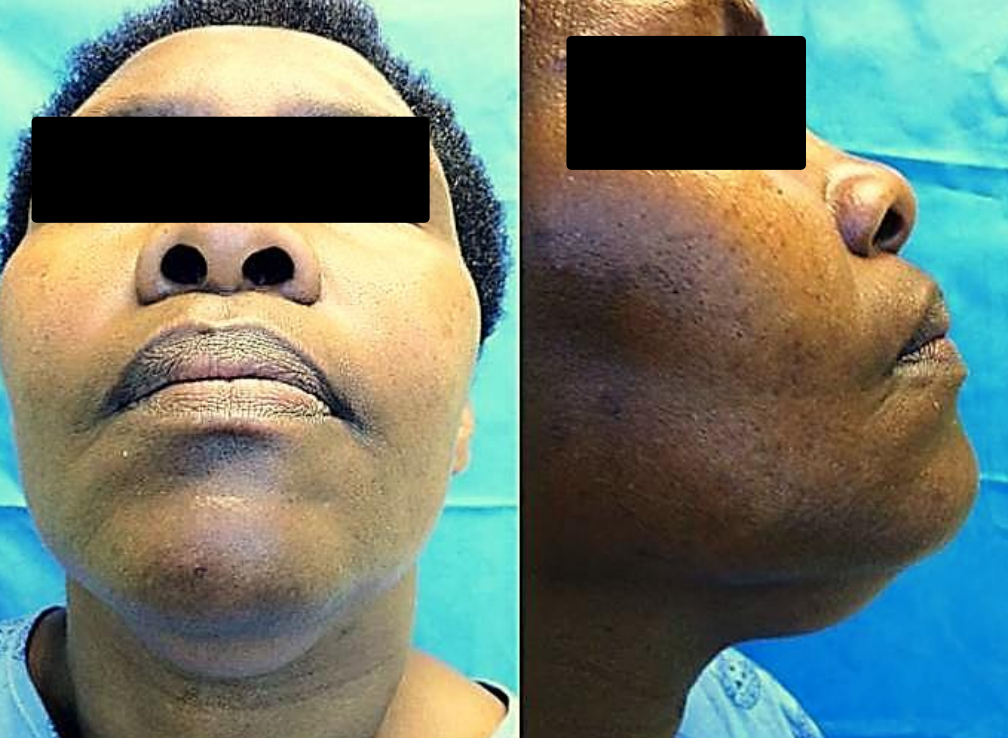
Малюнок 44: Клінічна картина інфекції субментального простору, вторинного по відношенню до каріозного різця нижньої щелепи

Малюнок 45: Абсцес субментального простору перед під'язиковою кісткою
Джерелами сепсису зазвичай є зубний (нижньощелепний різець), інфікована ранула, лімфаденіт або розширення інфекцій підщелепного простору. Пацієнти присутні з ніжним субментарним набряком (рис. 44, 45).
Хірургічні підходи до субментального простору
Дренаж досягається за допомогою зовнішнього поперечного розрізу шкіри, зробленого між під'язиковою кісткою і ментумом.
II.c. підщелепний простір
Невідповідність існує в літературі про те, що мається на увазі під «підщелепним простором». Одні поділяють «підщелепний простір» на підщелепні, під'язикові і під'язикові простори, а інші вважають синонімічними підщелепні і підщелепні простори. Щоб найкраще відповідати звичайній термінології хірургії голови та шиї, останнє використання цього слова прийнято в цьому розділі.
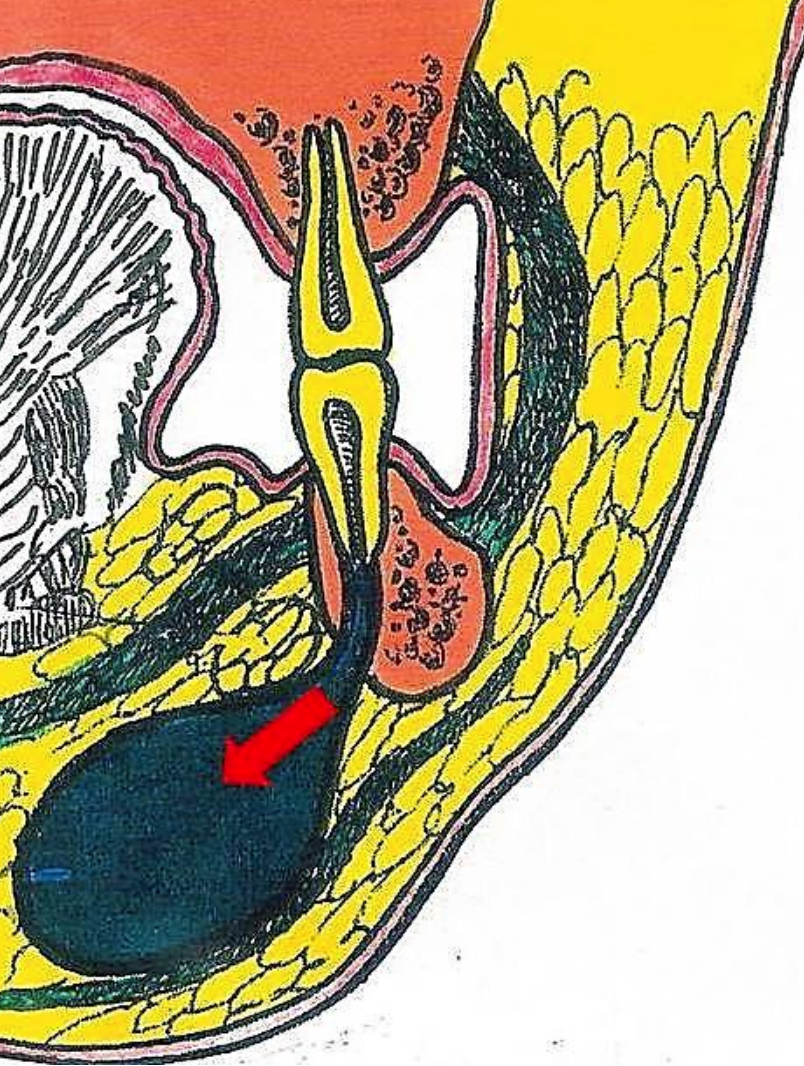
Малюнок 46: Корональний вид із зображенням одонтогенного абсцесу підщелепного простору
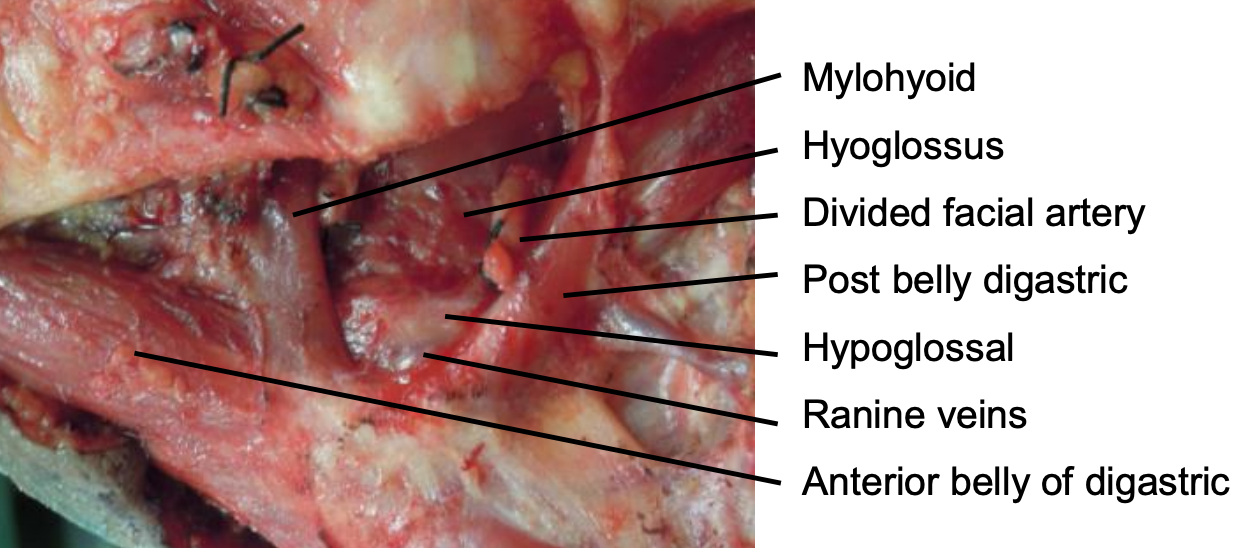
Малюнок 47: Медіальна стінка (L) підщелепного простору, що містить тонку вкладену фасцію, що покриває мілофіоїдний м'яз, підглосовий нерв, ранінові вени та під'язиковий м'яз
Будучи самим нижнім простором надпід'язикової шиї, підщелепний простір простягається вгору від під'язикової і міститься латерально між під'язикової і нижньою щелепою поверхневим (інвестуючим) шаром глибокої шийної фасції і медіальною поверхнею нижньої щелепи до її мілогіоїдної лінії (рис. 7, 8, 9, 46). Медіально він обмежений вкладеної фасцією, яка охоплює мілогіоїдний м'яз, підглянцевий нерв, ранінові вени і під'язиковий м'яз (рис. 47). Він містить поверхневу частину підщелепної залози, підщелепні і підщелепні лімфатичні вузли, лицьову артерію і вену, жир і нижню петлю підглосного нерва. Передній живіт дігастральної відокремлює його від субментального простору (рис. 47). Підщелепна залоза і її протока проходять навколо заднього краю мілогиоида, щоб увійти в під'язиковий простір в підлозі рота (рис. 38, 39). За заднім краєм мілогіоподібного м'яза знаходиться пряме сполучення між підщелепним і під'язиковим просторами. Інфекція може поширюватися вперед в субментальний простір і ззаду в парафарингеальні і/або заглоткові простори.
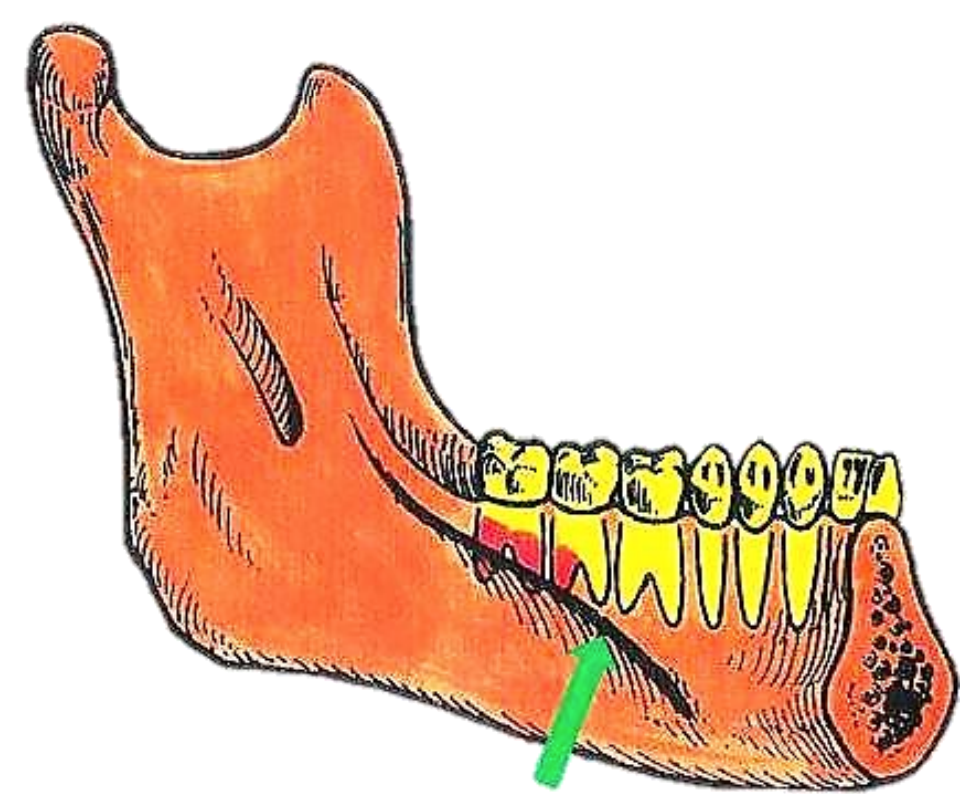
Малюнок 48: Одонтогенні інфекції зазвичай викликаються 2-м і 3-м нижньощелепними молярами, оскільки верхівки зубних коренів простягаються нижче мілогіоїдної лінії (зелена стрілка)
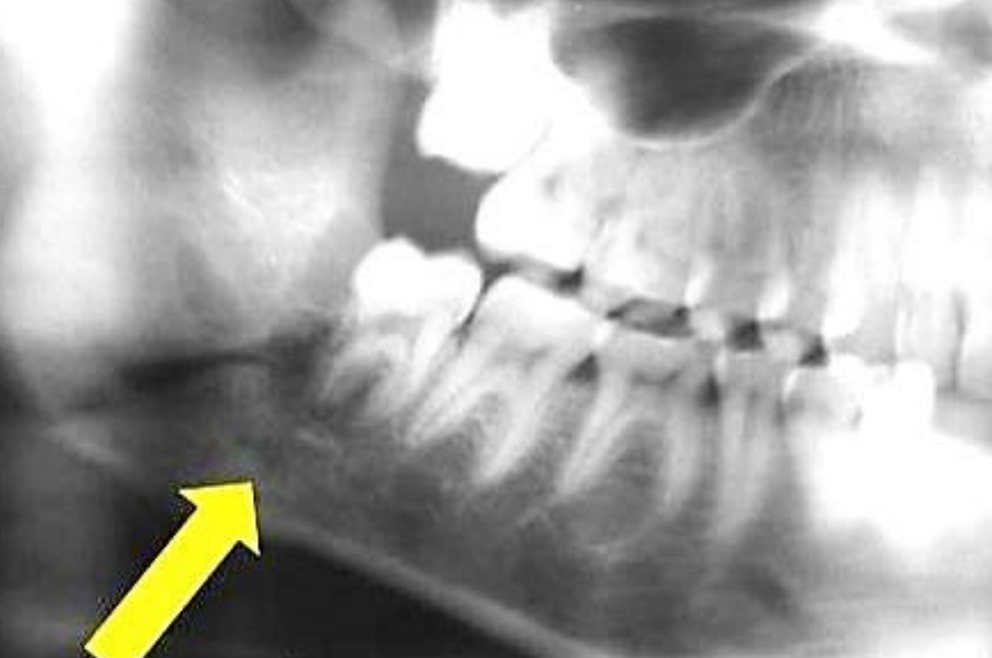
Малюнок 49: ОПГ із зображенням перирадикулярної радіопролучності 3-го моляра

Малюнок 50: Абсцес підщелепного простору
Джерелами сепсису є сіаладеніт, сіалолітіаз і зубний сепсис (рис. 46, 48, 49). Пацієнти зазвичай мають набряки і болючість над підщелепним трикутником шиї і лише дуже незначні тризм (рис. 50).
Хірургічні підходи до підщелепного простору
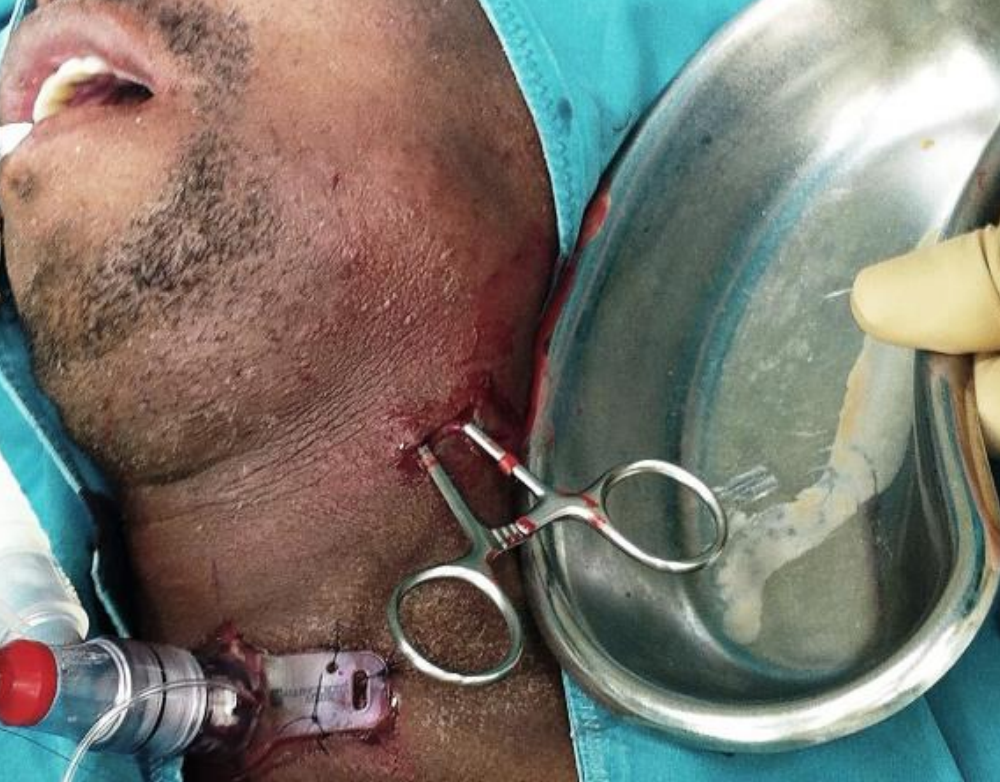
Рисунок 51: Горизонтальний розріз складки шкіри, зроблений на рівні під'язикової простягнутої через платизний м'яз з тупим розсіченням

Малюнок 52: Гофрований позаротовий дренаж на місці
Зробіть горизонтальний розріз складки шкіри на рівні під'язикової оболонки, щоб уникнути перетину крайового нижньощелепного нерва. Продовжити розріз через м'яз платизми за допомогою тупого розсічення (рис. 51, 52).
II.D. ангіна Людвіга

Малюнок 53: Типова поява стенокардії Людвіга з під'язиковим, субментальним і підщелепним набряком
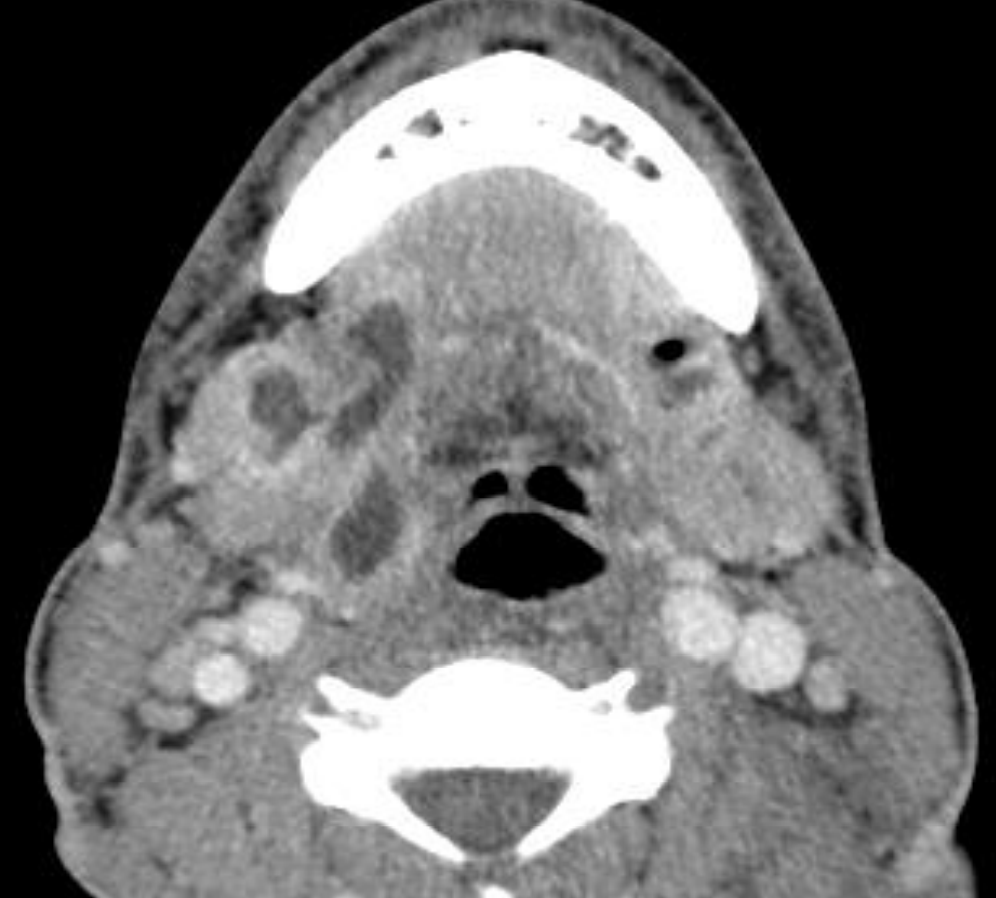
Малюнок 54: Двосторонні абсцеси підщелепного простору
Ангіна Людвіга, названа на честь Вільгельма Фрідріха фон Людвіга (1790-1865), відноситься до запалення, целюліту або абсцесу, як правило, стоматологічного походження, що включає під'язиковий, субментальний та підщелепний простору. «Ангіна» походить від латинського терміна «angere», що означає «задушити». Пацієнти мають біль, слинотеча, дисфагія, підщелепний набряк і тризм. Вгору і ззаду зміщення язика може спричинити серйозний компроміс дихальних шляхів (рис. 53), який є первинною захворюваністю та смертністю. У доантибіотичну еру смертність становила 50%; сьогодні рівень смертності становить < 5%. Сепсис зазвичай двосторонній (рис. 54).
Для виявлення джерела зубного сепсису слід запросити ортопантомограму (ОПГ) або КТ; особливу увагу слід приділити стану 2-го і 3-го нижніх молярів. КТ з посиленням контрасту або навіть МРТ забезпечує дорожню карту хірурга для дренажу всіх септичних вогнищ на шиї (рис. 54).
Хірургічні підходи до ангіни Людвіга

Малюнок 55: Фіброоптичний гнучкий ендоскоп для назотрахеальної інтубації
Забезпечення дихальних шляхів є початковою метою. Слід мати низький поріг для проведення трахеостомії неспання під місцевою анестезією, щоб забезпечити дихальні шляхи перед індукуванням анестезії. Трансоральна інтубація може бути небезпечною і часто буває невдалою. Фіброоптична інтубація вимагає навичок і досвіду і може спричинити кровотечу з носа і носоглотки (рис. 55).

Малюнок 56: День 1 після операції із зображенням сильно скомпрометованих дихальних шляхів із помітним піднесенням язика
Для створення більш контрольованих умов гнучкої назотрахеальної інтубації запропоновано небулізований адреналін (1 мл 1:1000 адреналіну, розведений до 5 мл 0,9% фізіологічного розчину) та внутрішньовенний дексаметазон (спірний). Важливо зазначити, що після розрізу та дренажу часто виникає ще більше набряків, які можуть скомпрометувати дихальні шляхи на 1-2 день після операції (рис. 56).
Слід застосовувати ранню агресивну емпіричну внутрішньовенну антибіотикотерапію, спрямовану на грампозитивні та анаеробні організми.
Розріз і дренаж: Ангіна Людвіга починається як швидко поширюється целюліт без лімфатичного втручання і взагалі без утворення абсцесу. Існує абсолютний консенсус, що дренаж показаний, коли є гнійна інфекція та/або рентгенологічні докази збору рідини або повітря в м'яких тканині.
Однак однією з головних суперечок у лікуванні ангіни Людвіга є те, чи завжди вказується хірургічний дренаж на ранніх стадіях інфекції. З досвіду авторів у всіх випадках слід дотримуватися більш агресивного хірургічного підходу, тобто ранньої трахеостомії та емпіричного розміщення стоків в уражених просторах після видалення основної причини. Однак слід зазначити, що цей комбінований медичний та хірургічний протокол продиктований логістичними проблемами хірургічної/анестезії/інтенсивної терапії, які часто виникають у світовій практиці, що розвивається.
Дренаж може бути внутрішньоротовим та/або зовнішнім, залежно від задіяних просторів. Підщелепні простори дренуються зовні. Якщо сепсис поширюється як вище, так і нижче мілогіоїдного м'яза, можуть бути введені наскрізні стоки, що проходять між ротовою порожниною і шкірою шиї.
Тобто парафарингеальний простір (PPS)
PPS простягається від основи черепа до під'язикової кістки у вигляді перевернутої піраміди в центрі голови та шиї і складається здебільшого з жиру. Він також відомий як бічний глотковий простір, крилощелепний простір або глотково-верхньощелепний простір.
Медіально він визначається вісцеральним шаром глибокої шийної фасції (фарингобазилярна фасція вище і буккоглоткова фасція, що покриває верхню глоткову сужаючу м'яз). Задня межа утворена превертебральной фасцією глибокого шару і заднім аспектом сонної оболонки. Латерально простір обмежений поверхневим/інвестиційним шаром глибокої шийної фасції, який перекриває нижню щелепу, медіальні крилоподібні та привушні. Передня межа - міжкрилоподібна фасція і крилощелепна рафа.

Малюнок 57: Схематичний осьовий вигляд престилоїдного (жовтого) та постстилоїдного (рожевого) парафарингеального просторів
Простір часто ділиться на престилоїдний і постстилоїдний відділення/простір, оскільки стилоїдний процес і стилоїдна фасція розділяють цей простір. Деякі автори вирішили використовувати терміни престилоїдний парафарингеальний простір і парафарингеальний простір синонімами, оскільки постстилоїдний парафарингеальний простір розглядається як окремий простір, а саме сонна оболонка або простір. Рисунок 57 ілюструє престилоїдний і постстилоїдний компоненти ППС, розділені стилоїдним відростком, тензором veli palatini і його фасцією. Престилоїдний ППС містить внутрішню верхньощелепну артерію, нижній альвеолярний нерв, мовний нерв та вушно-скроневий нерв, глибоку частку привушної залози, жир і зрідка позаматкову тканину слинних залоз. Постстилоїдний простір охоплює сонний простір і містить внутрішню сонну артерію, внутрішню яремну вену, черепні нерви IX - XII і симпатичний стовбур (рис. 57).
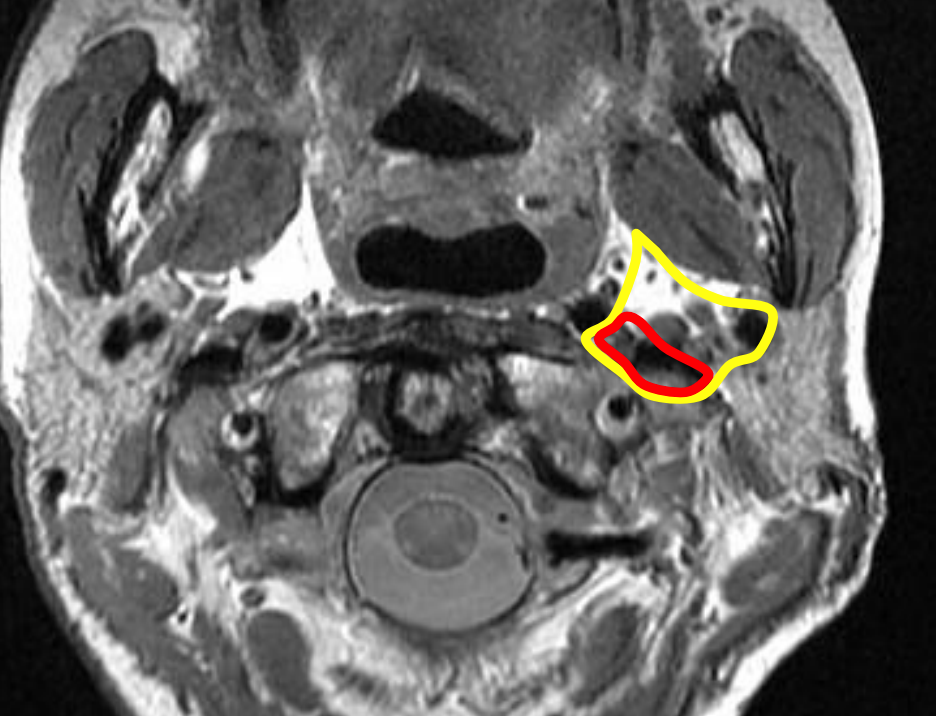
Малюнок 58: Парафарингеальний простір (жовтий контур) та сонний простор/постстилоїдний простір (червоний контур)
PPS (рис. 58) є центральним з'єднанням для всіх інших глибоких просторів шиї і був найбільш часто ураженим простором до сучасної епохи антибіотиків. Він взаємодіє заднелатерально з привушним простором, позамедіально з задньоглотковим простором і нижче з підщелепним простором. Передньо-латерально вона впирається в жувальний простір. Каротидні космічні курси через ППС. Інфекції можуть виникати з мигдалин, глотки, зубів, слинних залоз, носа або можуть поширюватися від абсцесу Безольда (соскоподібний абсцес).

Малюнок 59: Абсцес парафарингеального простору (осьовий вид)
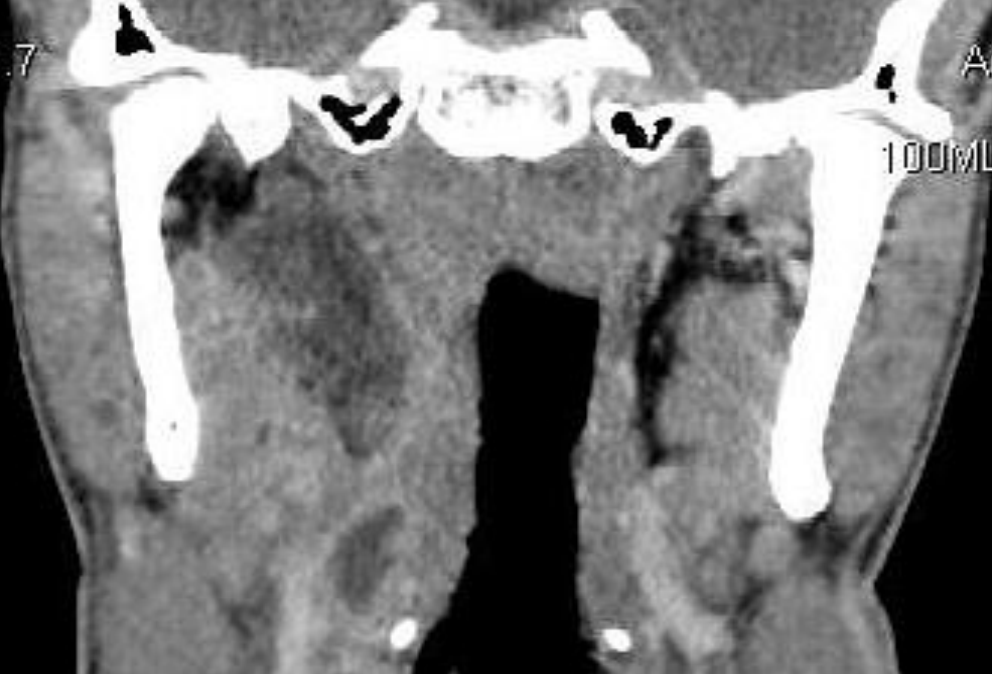
Малюнок 60: Абсцес парафарингеального простору, що простягається від під'язикової до основи черепа

Малюнок 61: Типова клінічна картина престилоїдного абсцесу ППС і розрізу
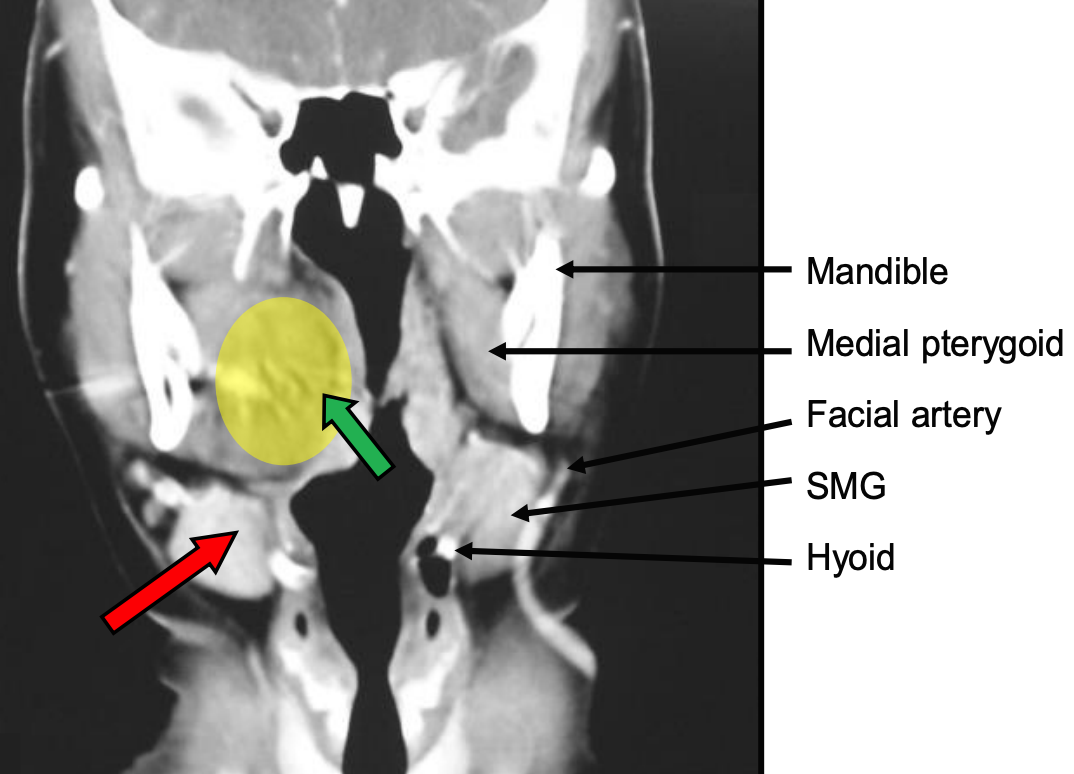
Малюнок 62: Анатомічні відносини абсцесу та дренажу PPS наближаються або через ротову порожнину (зелена стрілка), розрізаючи передній мигдалиновий стовп латерально до мигдалини або через підщелепний трикутник вище під'язикової шляхом розтину тупо пальцем задньої до підщелепної залози (червона стрілка)
Медіальне зміщення латеральної стінки глотки і мигдалини є відмінною рисою інфекції ППС (рис. 59-62). Тризм, слинотеча, дисфагія, одинофагія, скутість шиї, «гарячий картопляний» голос і набряк нижче кута нижньої щелепи можуть бути присутніми при залученні переднього відсіку. Іпсилатеральна біль в шиї може посилюватися при бічному згинанні шиї в контралатеральну сторону, яка здавлює бічний глотковий простір. Тризм передбачає запалення крилоподібного м'яза, яка лежить близько до переднього відсіку. Інфекція заднього відсіку часто не має тризм або видимого набряку.
Хірургічні підходи до ППС
Залежно від місця розташування абсцесу можуть застосовуватися три підходи. Додатковими підходами можна вважати дренування сусіднього сепсису.
Престилоїдний ППС можна дренувати трансорально (рис. 61), розрізавши бічну стінку глотки, або через супрагіоїдний підхід (рис. 62).
Ретростилоїдний ППС найкраще наближається трансцервічно від рівня 2а шиї. Роблять поперечний шийний розріз шкіри, а підплатізмальні клапті піднімають, щоб оголити передню межу грудино-соскоподібної кістки. Інвестуючий шар глибокої шийної фасції розділений уздовж передньої межі грудино-ключично-соскоподібної, а палець пропускають глибоко до заднього черева двогастральної, розсікаючи тупо по сонній оболонці аж до кінчика шилоїда.
II.f. перитонзіллярний простір
Перитонзіллярний простір пов'язаний медіально капсулою піднебінної мигдалини, латерально - верхнім констриктором, тоді як передня і задня кордони визначаються переднім і заднім мигдаликовими стовпами. Це потенційний простір і не має важливого вмісту, переважно пухкої сполучної тканини. Латерально він примикає до жувального простору; це пояснює типове виникнення тризм із запальними процесами. Ззаду вона межує з парафарингеальним простором.
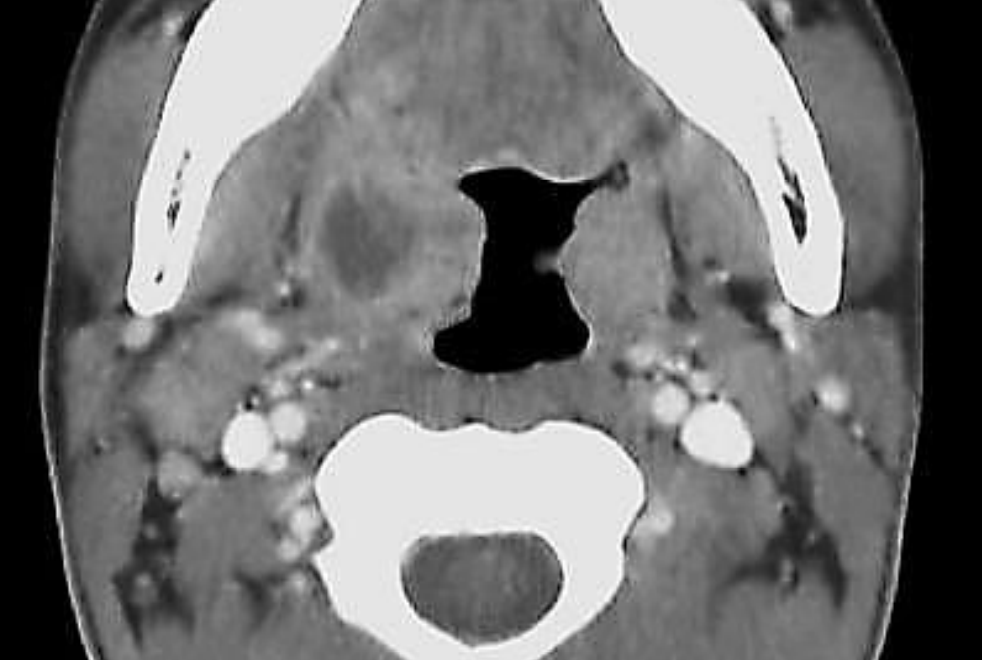
Малюнок 63: Перитонзіллярний абсцес, що витісняє мигдалину медіально
Перитонзіллярні абсцеси (рис. 63) є найбільш поширеними абсцесами глибокого шийного простору і виникають як наслідок інфекції мигдалин. Також було запропоновано, що це наслідок запалення залоз Вебера, які є незначними слинними залозами, що знаходяться в перитонзіллярному просторі.

Малюнок 64: Уникайте потрапляння в мигдалину, почавши аспірацію там, де горизонтальна лінія біля основи язичка перетинається вертикальною лінією через молярні зуби; якщо не вдалося, то аспірація вздовж вертикальної лінії
У пацієнтів зазвичай спостерігаються болі, одинофагія, слинотеча, зневоднення, тризм, медіальне зміщення мигдалини, піднебінна асиметрія, набряк і контралатеральное зміщення язичка (рис. 64). Діагноз є клінічним і спеціальні рентгенологічні дослідження, як правило, не потрібні.
Хірургічні підходи до перитонзілярного простору
Перитонзіллярні абсцеси можна лікувати голковою аспірацією, розрізом та дренажем або тонзилектомією з ангіни.
Аспірація/розріз голки та дренаж: Місцевий анестетик вводять вздовж переднього мигдалинового стовпа з подальшою трансоральною аспірацією голки та/або розрізом та дренажем скальпелем суперомедіально. Потім розріз широко розкривається гемостатом. Класичні місця аспірації голки продемонстровані на малюнку 64. Голка, введена занадто медіально, увійде в тканину мигдалин і пропустить порожнину абсцесу.
Тонзилектомія ангіни: Це підтримують деякі хірурги для пацієнтів з рецидивуючим тонзилітом або у дітей, які не перенесли б процедуру під місцевою анестезією. Пацієнт, однак, спочатку повинен бути регідратований і оптимізований для операції. Оскільки тризм, як правило, обумовлений м'язовим спазмом, він розсмоктується при індукції анестезії. Отже, інтубація, як правило, не є проблемою. Тонзилектомія на стороні ангіни зазвичай досить пряма після введення порожнини абсцесу, оскільки стінка абсцесу визначає бічну площину розсічення. Для гемостазу необхідна біполярна припікання, оскільки лігування судин у запалених тканині може виявитися важким.
III.a. претрахеальний простір

Малюнок 65ab: Претрахеальні абсцеси
Претрахеальний (переднє вісцеральне або передцеральний простір) укладено вісцеральним шаром середнього шару глибокої шийної фасції. Вона лежить безпосередньо перед трахеєю, впирається в вентральну стінку стравоходу ззаду і простягається від верхньої межі щитовидного хряща до верхнього середостіння на рівні Т4 (рис. 65 а, б). Етіологія включає перфорацію передньої стінки стравоходу ендоскопічним інструментарієм, чужорідні тіла, травми і тиреоїдит. У пацієнтів спостерігається дисфагія, одинофагія, біль, лихоманка, зміна голосу і стридор.
Хірургічні підходи до претрахеального простору
Дренаж досягається поперечним переднім шкірним складкою шийного розрізу.
IV.A. заглотковий простір
Заглотковий простір розташовується відразу за носоглоткою, ротоглоткою, гортанню, трахеєю. Він пов'язаний спереду вісцеральним шаром середнього шару глибокої шийної фасції, де він оточує глоткові констриктори, а ззаду - аларним шаром глибокого шару глибокої шийної фасції. Він простягається від основи черепа до Т2/біфуркації трахеї, де вісцеральний і алярний шари зливаються (рис. 2, 3, 4). Він містить ретрофарингеальні лімфатичні та лімфатичні вузли і спілкується латерально з парафарингеальними просторами, де він примикає до сонних оболонок.
Оскільки заглоткові лімфатичні вузли зазвичай регресують у віці 5 років, інфекція заглоткового простору частіше зустрічається у маленьких дітей. Більшість ретроглоткових абсцесів у дітей пов'язані з інфекціями верхніх дихальних шляхів. У дорослих вони, як правило, викликані прямою травмою та сторонніми тілами, а також можуть бути викликані травматичними перфораціями задньої стінки глотки або стравоходу. Сепсис може також поширюватися з парафарингеального простору, або від інфекцій, що походять в носі, аденоїдів, носоглотки, пазух. Диференціальний діагноз включає абсцес, вторинний до туберкульозу хребта.

Рисунок 66: Бічний рентген, що демонструє сплощення хребта та набряк м'яких тканин >½ тіл хребців (стрілка) (Вікіпедія)
У пацієнтів спостерігається нездужання, скутість шиї, одинофагія, випинання задньої стінки глотки, тризм, стертор або стридор. Сепсис може поширюватися ззаду до передхребетного простору, в грудну клітку, викликаючи медіастиніт і емпієму, або латерально до парафарингеального простору. Це може спричинити розрив сонної артерії та тромбоз яремної вени. КТ - це візуалізаційне дослідження вибору. Бічні рентгенівські знімки шийки матки показують втрату шийного лордозу і розширення передхребцевих м'яких тканин, які в нормі повинні бути менше ½ ширини відповідного тіла хребця (рис. 66). CXR або КТ роблять для виключення внутрішньогрудного розширення сепсису.
Хірургічні підходи до заглоткового простору
Слід уникати седації та міорелаксантів, щоб запобігти втраті контролю над дихальними шляхами.
Невеликі абсцеси можуть бути аспіровані трансорально голкою у сумісного пацієнта. Більші абсцеси вимагають розрізу та дренажу за допомогою трансоральних та/або трансцервікальних підходів.
При трансоральному дренажі може бути корисно локалізувати абсцес, спочатку аспірацією його перед розрізом і дренажем. Зробіть надріз через слизову задню стінку глотки, а гнійник розкрийте тупим розсіченням.
Трансцервікальний дренаж досягається поперечним шийним розрізом шкіри, підняттям субплатізмальних клаптів для оголення шиї і розсічення по передній межі грудино-соскоподібного відділу. Потім грудино-ключично-соскоподібний м'яз і сонну оболонку втягують латерально і роблять тупе розсічення до гіпоглотки, щоб відкрити абсцес заглоткового простору.
IV.b. небезпека простір

Малюнок 67: Небезпечний простір (помаранчевий); передвертебральний простір (червоний), заглотковий простір (жовтий) та претрахеальний простір

Малюнок 68: Небезпечний простір (помаранчевий); передвертебральний простір (червоний), заглотковий простір (жовтий) та претрахеальний простір
Термін «простір небезпеки» походить від потенціалу швидкого поширення інфекції вздовж цього простору до заднього середостіння. Це потенційний простір, який містить переважно жир. Розташовується між алярним і превертебральним шарами глибокого шару глибокої шийної фасції і латерально межує з поперечними відростками (рис. 67, 68). Він знаходиться відразу ззаду від задньоглоткового простору, спереду до передхребцевого простору, і простягається від основи черепа вище до заднього середостіння і діафрагми нижче.
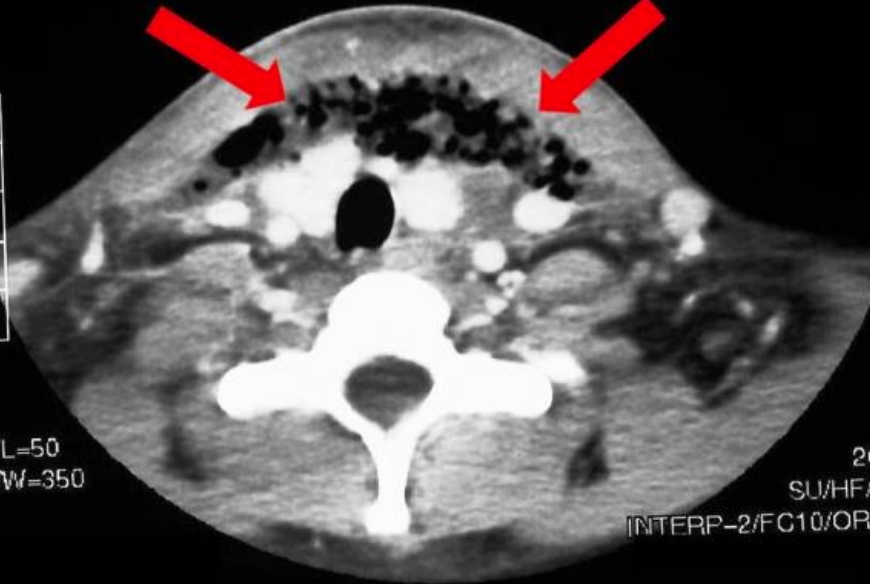
Малюнок 69: КТ із зображенням повітря м'яких тканин у пацієнта з медіастинітом, викликаним поширенням інфекції фасціального простору
Інфекція зазвичай походить від сусіднього ретроглоткового, парафарингеального або передвертебрального сепсису і може швидко поширюватися через пухку ареолярну тканину, яка займає цей простір, щоб викликати медіастиніт (рис. 69), емпієму та септицемію.
Клінічно інфекцію важко відрізнити від інфекції заглоткового простору. Навіть КТ з підвищеним контрастом може не адекватно диференціювати інфекцію заглоткового та небезпечного простору, але розширення нижче Т4 свідчить про залучення небезпечного простору. Диференціальний діагноз включає туберкульоз.
Хірургічні підходи до небезпечного простору
Хірургічний дренаж досягається зовнішнім трансцервікальним підходом по передній межі грудино-ключично-соскоподібного, розсікаючи між гортанню і сонної оболонкою. Може знадобитися розділити верхню щитовидну артерію для доступу.
IV.C. сонний простір

Рисунок 70: Парафарингеальний простір (жовтий контур) та сонний/постстилоїдний простір (червоний контур)
Сонний простір - це потенційний простір, що міститься всередині сонної оболонки (рис. 70). Номенклатура заплутана, і такі терміни, як сонна оболонка та пост-стилоїдний парафарингеальний простір (PPS), використовуються синонімами. Сонна оболонка утворена м'язовим шаром середнього шару глибокої шийної фасції. Інвестуючий шар глибокої шийної фасції сприяє передня стінка (рис. 3, 4).

Рисунок 71: Абсцес сонного простору в просвіті внутрішньої яремної вени як наслідок мастоидиту
Простір містить внутрішню сонну артерію, внутрішню яремну вену, черепні нерви IX-XII, лімфатичні вузли і симпатичний стовбур. Вище рівня під'язикової кістки він міститься всередині ретростилоїдного компонента ППС (рис. 71). У надгьевидной шиї простір межує спереду з шилоїдним відростком і ППС, латерально переднім животом дігастрального і привушного простору і медіально латеральним краєм заглоткового простору.
Сепсис може виникати внаслідок інфекції всередині ППС, від внутрішньовенного зловживання наркотиками, сепсису центральної венозної лінії (ЦВП) або від тромбозу латерального синуса, пов'язаного з мастоидитом (рис. 71). Пацієнти можуть спочатку не мати локалізуючих ознак, оскільки інфекція глибоко засаджується. Часто клінічні ознаки можуть проявлятися лише після початку неврологічних або судинних ускладнень. У пацієнтів може бути кривошия в сторону, протилежну сепсису, і хворобливість по ходу сонної артерії. Їм не вистачає тризм. Судинні ускладнення включають гнійний тромбофлебіт яремної вени (синдром Лем'єра), септичну легеневу емболію, тромбоз сонної артерії, аневризму сонної артерії, інсульт або продування сонної або яремної вени. Залучення симпатичного стовбура може викликати синдром Горнера. Рекомендується контрастна підвищена КТ. Дуплексне УЗД дозволяє виявити судинні ускладнення.
Хірургічні підходи до сонного простору
Лікування направлено на дренаж сепсису через поперечний шийний розріз шкірної складки з підняттям субплатізмальних клаптів зверху і нижче для впливу. Розмноження згустків і легенева емболія обмежуються антикоагуляцією.
IV.d. превертебральний простір
Це потенційний простір і простягається від основи черепа до куприка. Завдяки анатомії потенційного простору його також назвали перивертебральним простором. Він ділиться на два відділи, а саме превертебральний і параспінальний простору. Він знаходиться відразу ззаду від Небезпечного простору і пов'язаний переднелатерально сонним простором. Розташовується спереду від тіл хребців, позаду передвертебрального фасциального шару глибокого шару глибокої шийної фасції, що відокремлює її від Небезпечного простору (рис. 67, 68). Латерально він обмежується зрощенням превертебральной фасції з поперечними відростками тіл хребців.
Інфекція може бути викликана травмою, особливо хірургічним втручанням, або може виникати з шийного або грудного відділу хребта. Діагноз поставити складно. Пацієнти можуть мати біль у шиї та/або спині, просто лихоманку та/або неврологічну дисфункцію, починаючи від болю в нервовому корінці до паралічу. МРТ - це спосіб візуалізації вибору для оцінки епідурального або спинного мозку.
Хірургічні підходи до передхребцевого простору
Розріз і дренаж може здійснюватися за допомогою трансорального або трансцервікального підходів. Останній підхід проводиться по передній межі грудино-ключично-соскоподібної, розсікаючись між гортанню і сонної оболонкою. Можливо, доведеться розділити верхню щитовидну артерію для доступу.
Антибіотики при одонтогенних інфекціях
Антибіотики спочатку слід вводити емпірично, парентерально, у високих дозах, і повинні охоплювати широкий спектр флори порожнини рота, тобто грампозитивні, грамнегативні та анаеробні організми. Література радить емпіричне лікування комбінаціями пеніциліну, кліндаміцину та метронідазолу. Автори віддають перевагу комбінації пеніциліну G та метронідазолу. Як варіант, може бути використаний амоксицилін-клавуланат з метронідазолом, або кліндаміцин для пацієнтів, які мають алергію на пеніцилін. Антибіотичний покрив потрібно розширити, щоб охопити метицилін-стійкий золотистий стафілокок (MRSA) та грамнегативні палички у пацієнтів з ослабленим імунітетом. Антибіотики слід модифікувати на основі результатів мікроскопії, посівної культури та звітів про чутливість.
Рекомендоване читання
Автор
Jean Morkel BchD, MChB, MchD, FCMFOS
професор та академічний керівник
відділу щелепно-лицевої та ротової
хірургії та анестезіології та седації
факультету стоматології
Університету Західного
Кейптауна, Південна Африка
jamorkel@uwc.ac.za
Автор & Редактор
Йохан Фаган MbChB, FCS (ORL),
професор та голова
відділу отоларингології
Університету Кейптауна,
Кейптаун, Південна Африка
johannes.fagan@uct.ac.za
