1.43: Тонзиллотомія (часткова) та повна хірургічна техніка тонзилектомії
- Page ID
- 69103
АТЛАС ВІДКРИТОГО ДОСТУПУ ОТОЛАРИНГОЛОГІЇ, ОПЕРАТИВНОЇ ХІРУРГІЇ ГОЛОВИ ТА ШИЇ
ТОНЗИЛЛОТОМІЯ (ЧАСТКОВА) ТА ПОВНА ТОНЗИЛЕКТОМІЯ - ХІРУРГІЧНА ТЕХНІКА
Клаус Стелтер і Гетц Ленердт
Гострий тонзиліт лікується стероїдами, наприклад дексаметазон, НПЗЗ, наприклад ібупрофен та бета-лактамні антибіотики, наприклад пеніцилін або цефуроксим. Тільки 10 днів антибіотикотерапії виявилися ефективними для профілактики ревматичної лихоманки і гломерулонефриту.
Тонзилектомія проводиться лише при рецидивуючому гострому бактеріальному тонзиліті або з неінфекційних причин, таких як підозра на неоплазію.
Часткова тонзилектомія (тонзиллотомія) - це лікування 1-ї лінії хропіння через гіперплазію мигдалин. Він малоризикований, а післяопераційний біль і ризик крововиливу набагато менше, ніж при тонзилектомії. Неважливо, чи робиться тонзиллотомія лазером, радіочастотою, бритвою, кобальцією, біполярними ножицями або монополярною електрокаутерією, до тих пір, поки крипти залишаються відкритими, а деякі тканини мигдалин залишаються.
Біль і крововилив є основною захворюваністю тонзилектомії. Кровотеча може виникнути в будь-який час до повного загоєння рани, що зазвичай відбувається через 2-3 тижні. Пацієнти повинні бути проінформовані про те, що робити в разі крововиливу. Загрожують життю крововиливу часто передують менші кровотечі, які можуть спонтанно припинитися. Саме тому кожне крововилив, навіть найменший, доводиться лікувати як стаціонарне. Масивний крововилив є надзвичайним викликом для кожного фельдшера або лікаря швидкої допомоги через складне управління дихальними шляхами.
Функція і анатомічна будова мигдалин в дитячому і юнацькому віці
Мигдалини дозволяють придбати імунітет і забезпечити імунний захист за допомогою антигенної презентації. Саме тому вони містять Т-лімфоцити, зародкові центри В-лімфоцитів 1 і макрофаги. Вони є першою і найлегшою для досяжності станцією слизової системи лімфоїдної тканини (MALT) 2-4. Оскільки основна фаза придбання імунітету триває до 6-річного віку, піднебінні мигдалини фізіологічно гіперпластичні в цей час 5, 6. За цим слідує інволюція, яка відображається регресією розміру мигдалин до віку 12 років 7.
Лімфоїдна тканина відокремлена капсулою від навколишнього м'яза (верхнього глоткового констриктора) 8. Кровопостачання відбувається з чотирьох різних судин, мовної артерії, висхідної глоткової артерії та висхідної і низхідної піднебінних артерій. Ці судини випромінюють переважно до верхнього і нижнього мигдалинового полюсів, а також до центру мигдалини з латерально 9. Мигдалини мають глибокі крипти, які створюють велику площу поверхні, щоб забезпечити стикувальну поверхню для потенційних антигенів 10.
хвороби мигдалин
Епізоди болю в горлі (R07.0)
До синонімів відносять «гострий біль у горлі», і «інфекція горла». «Біль в горлі» є неточним терміном і клінічно не розрізняє гострий тонзиліт і фарингіт. Ні причина, ні точне місце розташування не визначено 11. При «ангіні» залишається незрозумілим, чи має справу з гострим (бактеріальним) тонзилітом, який, якщо рецидивуючий, є показанням до тонзилектомії 12.
Гострий тонзиліт (J03.0 - J03.9)
Також відомий як «важкий тонзиліт» 13, «справжній тонзиліт» або «гострий біль у горлі» 11, це стосується вірусного або бактеріального тонзиліту з одинофагією, набряком та почервонінням мигдалин, можливо з тонзилярним ексудатом, шийною лімфаденопатією та лихоманкою>38,3° C (ректальна) 14, 15. Одинофагія протягом 24-48 годин, як частина продромальних симптомів нежиті (вірусна інфекція верхніх дихальних шляхів), виключається з терміну «гострий тонзиліт» 11. Залежно від стадії і зовнішнього вигляду мигдалин відкладень або ексудату, можна виділити катаральну ангіну з почервонінням і набряком мигдалин (рання стадія), від фолікулярної ангіни з стіпплеподібними відкладеннями фібрину, від лакунарної ангіни зі злитими відкладеннями (пізня стадія) 16, 17. «Гострий тонзиліт» може бути діагностований фахівцем чисто за клінічними ознаками 18. Мазки, аналізи крові або вірусні докази непотрібні в більшості випадків 19-23. Пеніцилін або інший бета-лактамний антибіотик - перша лінія лікування.
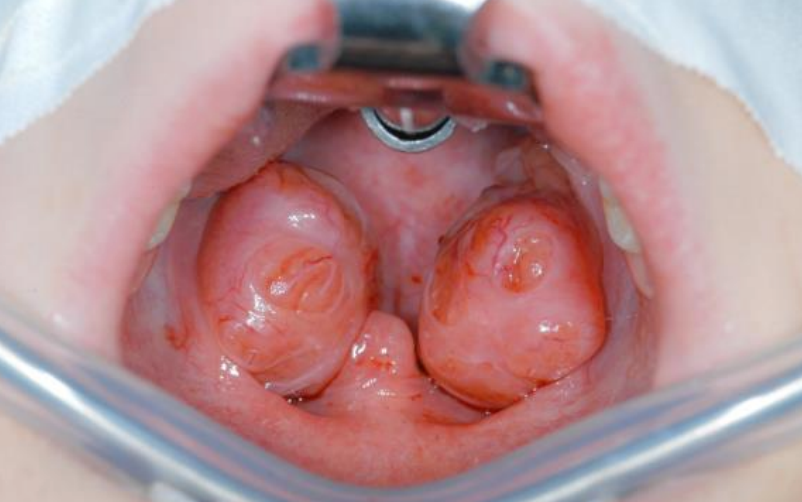
Малюнок 1: Гіперпластика мигдалин у дитини
Хронічний тонзиліт (J35.0 і J35.9)
Також називається «хронічний (гіперпластичний) тонзиліт», він не є чітко вираженим і тому не повинен використовуватися 24. Краще говорити про (хронічному) рецидивуючому тонзиліті 25, 26, тому що істинного хронічного тонзиліту зі стійкимисимптомами тривалістю >4 тижні при адекватному лікуванні і відновленні слизової оболонки (як при риносинуситі) не існує.
Рецидивуючий гострий тонзиліт (J35.0)
Також називається «рецидивуючим тонзилітом» або «рецидивуючими інфекціями горла» 27, це стосується рецидивуючих нападів гострого тонзиліту. На відміну від одноразового нападу гострого тонзиліту, він зазвичай викликається багатьма різними бактеріальними збудниками 28, 29 і спалахує знову через кілька тижнів після припинення антибіотикотерапії 30. Залежно від частоти і тяжкості таких епізодів це є показанням до тонзилектомії.
Перитонзіллярний абсцес (J36)
Це також називається «перитонзиліт», або «ангіна» 31, 32, і це гострий тонзиліт, ускладнений абсцесом, як правило, одностороннім 33. Абсцес може утворюватися в інтратонзилярному, пара/перитонзіллярному або ретротонзіллярному просторах. Збудниками зазвичай є стафілококи 34, стрептококи і фузобактерії necrophorum 35. На відміну від гострого тонзиліту, віруси не грають ніякої ролі в абсцесах 36. Перитонзіллярний абсцес дренують шляхом аспірації або дренажу або шляхом односторонньої тонзилектомії.
Гіперплазія мигдалин (J35.1 і J35.3)
Гіперплазія мигдалин 37, також відома як (ідіопатична) гіпертрофія мигдалин 38, відноситься до аномального розширення піднебінної мигдалини. Його слід відрізняти від фізіологічної педіатричної гіперплазії піднебінних мигдалин 39, 40, що не є ознакою або наслідком рецидивуючого запалення 41, 42. Також діти з гіперплазією мигдалин не страждають гострим тонзилітом 43, 44 або інфекціями середнього вуха 45. Дитяча мигдалина є лише «патологічно» гіперпластичною, якщо хропіння (з або без обструктивного апное сну) або рідко дисфагія 46 або навіть рідше виникає дисфонія 47.
Хірургічні процедури
Тонзилектомія
(Екстракапсулярна) тонзилектомія означає, що вся мигдалина, включаючи її капсулу, видаляється з ямки мигдалини; між передньою і задньою піднебінними дугами не залишається лімфатичної тканини 48. З кінця 1960-х років, з усвідомленням того, що мигдалина є вогнищем інфекції 49-52, ця форма операції мигдалин була золотим стандартом і до цих пір є найбільш поширеним хірургічним втручанням в світі 53.
Тонзиллотомія (часткова тонзилектомія)
Видаляється тільки медіальна частина мигдалини. Він вимагає, щоб (добре перфузірованная) лімфатична тканина була резекція, а інші крипти залишалися відкритими для ротоглотки 54, 55. Активна лімфатична тканина, з вторинними фолікулами і криптами, залишається в ямки мигдалин 56. Тонзиллотомію можна зробити більшістю методів розтину та згортання. Найбільш поширеними є лазерна тонзиллотомія і радіочастотна тонзилотомія і детально описані в цьому розділі.
Інтракапсулярна тонзилектомія
Інтракапсулярна, субкапсулярна або субтотальна тонзилектомія описує метод, при якому лімфатична тканина мигдалини, включаючи всі крипти і фолікули, видаляється 57, 58, але капсула мигдалини зберігається; таким чином, нижні м'язи не піддаються впливу 59. В кінці операції залишається порожня мигдалина ямка без типових подальших рубців 59. Показаннями до інтракапсулярної тонзилектомії є foetor ex ore (галітоз) і рецидивуючий детрит (сміття) в криптах мигдалин. Відрізняється від тонзиллотомії, при якій набагато більше тканини мигдалин залишається позаду.
Термо- або кріотерапія піднебінної мигдалини
Тканина мигдалин нагрівається (або охолоджується) інтерстиціально; подальше рубцювання викликає усадку лімфоїдної тканини. Тканина не видаляється і значна частина лімфоїдної тканини нібито залишається функціональною. Показанням є легка гіперплазія мигдалин. До синонімів і різних методик відносяться інтерстиціальна (електро) коагуляція, лазерна коагуляція, термокоагуляція і кріокоагуляція піднебінної мигдалини 60, 61, фотодинамічна терапія, ультразвукова терапія 62, радіочастотно-індукована термотерапія 63, температура- контрольоване лікування мигдалин 64, 65 та термотерапія мигдалин.
Передопераційна оцінка, мазки та діагностика
Збудники, біоплівки та нормальні результати
З відкриттям ревматичної лихоманки стрептококи групи А (ГАЗ) були в першу чергу звинувачені у всіх недугах верхніх дихальних шляхів в 70-х 66-73 роках. Однак зовсім недавно анаероби, наприклад, Fusobacterium necrophorum, Streptococcus Intermedius та Prevotella Melaninogenica та Histicola, також були інкриміновані 28, 74, 75.
Діти до 8 років мають тенденцію до дифузного внутрішньоклітинного збагачення збудниками інтерстиціальних абсцесів, в той час як у дорослих або підлітків відбувається більш поверхневе бактеріальне скупчення на краю крипт. Особливо в разі рецидивуючого тонзиліту кілька збудників і мікроорганізмів відіграють спільну роль. Вони можуть спільно утворювати біоплівки та бактеріальні скупчення і, таким чином, ухилятися від антибіотиків 76. Ротова порожнина і особливо борозна мигдалина є резервуаром для множинних патогенів (вірусів і бактерій), паразитів 77 і грибів 78. Однак всі ці мікроби належать до резидентної флори, з якою ми жили симбіотично для еонів 28, 79. Стрептококи як і раніше відіграють найбільшу роль при гострому тонзиліті (30%) 80, за ним слідують Haemophilus Influenzae і Neisseria 28. Однак переважно змішані інфекції (спочатку вірусні та бактеріальні) відповідають 81.
Діагностика
«Гострий тонзиліт» у дітей і дорослих - клінічний діагноз 82. При вірусному тонзиліті, крім болю та лихоманки, виникають переважно кашель, хрипота та ринорея, тоді як при бактеріальному тонзиліті, крім болю з набряком лімфатичних вузлів, спостерігається переважно тонзилярний ексудат та лихоманка >38,3° C 83. Тест на стрептококовий антиген може підтвердити діагноз і на 98% специфічний для стрептококів, хоча і не особливо чутливий. Проблемою цих тестів є велика кількість безсимптомних хронічних носіїв стафілококів і стрептококів (10% здорових дітей), які точно не потребують терапії 84-89. На ранніх стадіях розмежування вірусного та бактеріального тонзиліту часто важко зробити, особливо якщо врахувати, що в 97,5% випадків виявляється хоча б один вірус, навіть при бактеріальному тонзиліті (аденовірус і вірус парагрипу відповідно у 47,5% 90, 91) 81.
консервативне лікування
Антибіотикотерапія: При клінічно видимому або доведеному бактеріальному тонзиліті, пов'язаному з дистресом, антибіотики (бета-лактамні) виправдані. Бета-лактамна антибіотикотерапія також забезпечує відносно надійний захист від жахливої ревматичної лихоманки та гломерулонефриту, які часто викликають, особливо в країнах, що розвиваються, артрит, міокардит та смерть. Дослідження показали, що антибіотикотерапія може запобігти такі наслідки, як перитонзіллярні абсцеси, гострий отит і синусит. Пеніциліни, особливо у дітей та підлітків, мають найбільшу користь при найнижчих витратах. У цефалоспоринів немає різниці. Макроліди та кліндаміцин мають більше побічних ефектів з однаковою ефективністю і повинні бути зарезервовані для пацієнтів з доведеною алергією на пеніцилін 92, 93.
Післяопераційна антибіотикотерапія не показана, оскільки вона ні зменшує біль, ні післяопераційну кровотечу 94, 95.
Стероїди: При гострому тонзиліті або після тонзилектомії пероральні або внутрішньом'язові стероїди (дексаметазон 10 мг), а також бетаметазон (8 мг) і преднізолон (60 мг) значно покращують симптоми з мінімальними побічними ефектами і відсутністю побічних ефектів, пов'язаних з прогресуванням захворювання 96-98.
Анальгетики: Нестероїдні протизапальні препарати успішно використовуються для полегшення болю протягом >40 років 99. При гострому тонзиліті ібупрофен має найкращу ефективність з мінімальними побічними ефектами порівняно з парацетамолом та ацетилсаліциловою кислотою (АСК) 100. Ще однією перевагою ібупрофену є його більша тривалість дії (6-8 годин) в порівнянні з парацетамолом. Обидві речовини мають великий терапевтичний діапазон і при правильному дозуванні безпека порівнянна 101, 102. Диклофенак і кеторолак дуже ефективні, але у дітей мають менше док-місць і швидше метаболізуються, саме тому дозу слід скорегувати до більш високого рівня, ніж у дорослих) 103. У післяопераційному лікуванні ці речовини відіграють певну роль у зниженні опіоїдів, але в якості терапії першої лінії в педіатрії не підходять для болю в горлі 104, 105. Метамізол не рекомендується як перший або другий вибір анальгетиків у дітей через невеликий, але реальний ризик агранулоцитозу 106.
Ускладнення тонзиліту
В цілому гострий тонзиліт протікає без ускладнень і заживає протягом 3-4 днів. Рідкісними, але серйозними ускладненнями після стрептококового тонзиліту є гломерулонефрит і ревматична лихоманка, які запускають кардіоміопатії і ревматичні болі в суглобах 107. Ранній і тривалий курс (10 днів) антибіотиків (пеніциліну або цефалоспорину) знижує частоту обох цих ускладнень на 70% 108. У тих районах світу, що розвиваються, де частіше зустрічається ревматична лихоманка, запобігання цього ускладнення є основним аргументом на користь терапії пеніциліном 108.
Перитонзіллярний абсцес - друге, більш часте ускладнення. Це, як правило, односторонній, хоча двосторонні абсцеси зустрічаються до 4% 109. Їй передує гострий тонзиліт всього в 1/3 випадків 110. Навіть правильно призначене антибіотиколікування гострого тонзиліту не може дійсно запобігти перитонзіллярні абсцеси (на відміну від ревматичної лихоманки) 111. Оскільки перитонзіллярні абсцеси можуть швидко поширюватися на м'які тканини шиї і потенційно небезпечні для життя, первинна терапія - термінова і хірургічна 112-114. Не має значення, абсцес голка аспірована, надрізана або лікується тонзилектомією 115. Але хірург повинен мати на увазі, що колотий розріз може не дренувати нижчерозташованих абсцесів 109, 116. Перед операцією слід призначати високодозову стероїдну терапію, а також пеніцилін, як це часто роблять при змішаних інфекціях 117.
Показання до операції на мигдаликах
Хірургія робиться при інфекціях, для полегшення обструкції дихальних шляхів, для галітозу та діагностики при підозрі на пухлину. Операція при рецидивуючому тонзиліті залежить від його частоти і тяжкості, а також наявності додаткових захворювань (алергія на антибіотики, імуносупресія і синдром ПФАП).
Райські критерії тонзилектомії 118
Paradise (1984) повідомили, що тонзилектомія значно знижує частоту важких рецидивуючих ангіни у дітей у віці 3-15 років. Більшість опублікованих керівних принципів включають так звані критерії Paradise для тонзилектомії:
- 7 епізодів тонзиліту на рік за один рік або,
- 5 епізодів тонзиліту на рік через 2 роки поспіль або,
- 3 епізоди тонзиліту на рік через 3 роки поспіль
Однак діагноз «гнійний тонзиліт» повинен бути зафіксований і підтверджений підвищеною температурою (>38,3°С), тонзилярним ексудатом, збільшеними лімфатичними вузлами під кутом щелепи та лікуванням антибіотиками 119, 120. Автори також повідомили, що в середньому лише кілька (не всі) інфекції горла можна запобігти тонзилектомією протягом наступних 2 років; 47 з 187 пацієнтів відмовилися від запланованого трирічного спостереження 121. При менш сильному запаленні болю в горлі або менш частому запаленні горла ризик тонзилектомії не переважує користі 122.
Хоча мигдалини сприяють імунній компетентності до 12 років, негативний довгостроковий вплив на імунну систему неможливо довести 123. Проте, у дітей до 8 років показання до повного видалення повинні строго дотримуватися, так як ризики серйозних або смертельних кровотеч вище 124.
При тонзиллотомії (на відміну від тонзилектомії) зберігається деяка активна лімфатична тканина; вона продовжує зростати приблизно в 15% випадків, але рідко викликає такі проблеми, як поновлений хропіння або рецидивуючий тонзиліт 125. Страх, що часті тонзиліти або перитонзіллярні абсцеси виникнуть після тонзилотомії, необгрунтовані 126-128. Всі крипти залишаються відкритими під час лазера, ультразвуку, бритви, високочастотної і радіочастотної техніки 129, 130.
Хірургічна техніка
Екстракапсулярна тонзилектомія
Розсічення холодної сталі є найбільш часто виконуваною хірургічною технікою у дітей та дорослих, і вона детально описана в розділі про дитячу тонзилектомію. Техніка аналогічна і у дорослих.
Мигдалини розсікають від ложа мигдалин частково різко і частково тупо за допомогою распарторію і ножиць. Живильні судини, особливо на верхньому і нижньому полюсі мигдалин, відщипуються, а потім вибірково перев'язані. Після видалення мигдалини сухий тампон притискають приблизно на 1 хвилину в русло мигдалини, щоб зупинити кровотечу з дрібних судин. Деякі хірурги виконують додаткове ушивання нижнього полюса (так зване «полюсне ушивання», спірний метод 131).
Цей метод тонзилектомії відомий десятиліттями і дуже широко використовується, особливо в 70-х і 80-х роках з виявленням того, що мигдалини є джерелом інфекції 132. Оптичне збільшення (мікроскоп або лупи), дає можливість конкретно ідентифікувати більш дрібні судини і виконати біполярну коагуляцію перед розсіченням 133.
Завдяки своїм хорошим довгостроковим результатам та низькій захворюваності та смертності, розсічення холодної сталі все ще є найпоширенішим методом тонзилектомії 134.
Тонзиллотомія (часткова тонзилектомія)
Мигдалина видаляється не повністю, а лише та частина, яка випирає в горло, що через своїх розмірів викликає функціональні проблеми. При збереженні деякої тканини мигдалин зберігається лімфатичний і імунологічно активний рудимент.
Мигдалина має багате кровопостачання і повинна бути достатньо розрізана і згорнута (не подрібнена) під час операції, щоб не було післяопераційних кровотеч, інфекції або болю. З цією метою розроблено кілька процедур розсічення (в принципі, тонзилектомія може виконуватися і всіма цими методами):
- CO² лазер 135 136
- Монополярний струм високої частоти 137
- Ультразвуковий скальпель 138
- Біполярна радіочастотна коляція 139
- Біполярні ножиці 140
- Аргон газовий монополярний голка 141
- Мікродебрайдер 142
Перевагами тонзиллотомії (незалежно від того, який метод використовується для зменшення мигдалин) є значно менша біль 143 і менша швидкість післяопераційних кровотеч 144 в порівнянні з тонзилектомією.

Малюнок 2: Інструменти для виконання радіочастотної розсіченої тонзиллотомії/часткової тонзилектомії
Найшвидший і простий спосіб виконання тонзиллотомії - монополярне високочастотне розсічення (Відео 3). Контрольно-вимірювальні прилади показані на малюнку 2.
- Після індукції загальної анестезії пацієнта розташовують лежачи на спині з трохи витягнутою шиєю.
- Виберіть лезо Бойла Девіса відповідної довжини і вставте кляп, щоб втягнути мову і оголити мигдалини (рис. 1)
- Візьміть мигдалину з широкою мигдалиною, тримаючи щипці і обережно потягніть його до середньої лінії. Уникайте занадто важкого потягування, щоб уникнути повної тонзилектомії
- Вставте колорадську голку в мигдалину на краю переднього фокального стовпа
- Запасте слизову оболонку велопіднебінної дуги, щоб уникнути кровотечі та болю в лінії розрізу
- Ампутуйте виступаючу частину мигдалини шляхом розтину безперервними рухами голки. Не залишайтеся занадто довго в одному місці з ріжучою голкою, оскільки це може спалити отвори в мигдалині
- Упакуйте рану марлевим тампоном не менше 1 хвилини
- Незначна кровотеча зупиняється спонтанно. Більші кровоточать судини можна коагулювати за допомогою біполярних щипців. Шов або лігатура не потрібно
- Повторіть процес на контралатеральної стороні.
Інтракапсулярна (субтотальна) тонзилектомія
Капсула мигдалини, що покриває підлеглу м'яз, залишається в мигдаликової ямці 145. Трохи менше післяопераційних болів і більш раннього прийому їжі повідомлялося 146. Інструментарій і техніка схожа на тонзиллотомію. Також можуть бути використані всі перераховані раніше методи тонзиллотомии. Мікродебридер, як повідомляється, є корисним інструментом 147-152.
- Хірургу доводиться сильніше тягнути мигдалину, щоб підвивих капсули, але сама капсула повинна залишатися на місці і не порушуватися.
- Це може бути дуже важко визначити точну частку залишкової мигдалини, яка залишається в ямці
- Після тонзиліту з подальшим рубцюванням складно навіть за допомогою лупи або мікроскопа визначити точну площину капсули мигдалини і тільки видалити тільки активну лімфатичну тканину.
- Оскільки судини більші в безодні склепів і поблизу капсули, кровотеча доводиться контролювати біполярними щипцями частіше, ніж при (більш поверхневій) тонзиллотомії
Післяопераційний біль
Тонзилектомія дуже болюча, особливо якщо капсула порушена і м'яз оголена. Сильний біль і суперінфекція ранового ложа можуть спричинити затримку загоєння і продовжити перебування в лікарні. Особливо підліткові та дорослі пацієнти відзначають біль, виснаження та втому через кілька тижнів після операції. При тонзилектомії рана залишається відкритою і загоюється через 2-3 тижні вторинно гранулюванням. Герметизація ранових ліжок після операції, наприклад, фібриновим клеєм 153 або сукральфатом 154 не має переваг з точки зору післяопераційних кровотеч або болю.
Однак при тонзиллотомії біль повідомлялося як лише близько 2-3 за числовою аналоговою шкалою.
Інтракапсулярна тонзилектомія нібито менш болюча, ніж тонзилектомія 155. Однак малоймовірно, що інтракапсулярна тонзилектомія виробляє таку ж незначну біль, як тонзиллотомія. Біль сприймається окремими особами дуже по-різному. У дітей і дорослих відмінності, незалежно від хірурга і методу, можуть бути колосальними 156-158. Діти африканського походження мають більше післяопераційних болів, ніж європейці, і краще реагують на опіати 159. Це ускладнює як об'єктивне вимірювання болю (якої не існує), так і стандартну терапію. Тому терапія болю повинна бути індивідуальною та скоригованою, особливо у дітей. Анкети (наприклад, шкала седації Рамзі 160) для застосування анальгетиків, прийому їжі, оталгії та простою використовують популярні параметри сурогату.
Оскільки біль сприймається і обробляється мультимодально, лікування повинно бути мультимодальним. По-перше, місцеве тривале знеболююче засіб (наприклад, бупівакаїн або ропівакаїн 161) слід вводити в рану післяопераційно або періодично, щоб попередити активацію раннього больового шляху 162-164. Потім вже періодично його слід охолодити локально холодним компресом 165, а пізніше слід з'їсти багато льоду (місцеве охолодження і споживання калорій) 166. Промивання рота гінгікаїном, бензокаїном або тетракаїном також забезпечують полегшення болю, але також німіють смакові рецептори і рецептори дихального потоку, що часто сприймається як дуже неприємне.
Періопераційне та післяопераційне введення високих доз стероїдів (дексаметазон або преднізолон) чітко рекомендується у всіх рекомендаціях. Це значно зменшує післяопераційну нудоту та споживання анальгетиків на 167-169.
Фіксована анальгетична схема з ібупрофеном або диклофенаком має сенс у дорослих і підлітків, але для дітей і немовлят рятувальних ліків часто досить 170, 171. Підвищеного ризику кровотечі через нестероїдних протизапальних препаратів, (крім аспірину) не варто побоюватися 172, 173. Тому слід дотримуватися постановочної системи ВООЗ 174 (http://www.who.int/cancer/palliative/painladder/en/). Після тонзилектомії цілком може бути, що в перші дні ВООЗ III стадії необхідно вводити препарати (сильний опіоїд, наприклад пірітрамід в/в) або навіть больовий насос для забезпечення болю під 4 за візуальною шкалою аналога і адекватного прийому їжі 175. Біль і нудота (з блювотою і без неї) після тонзилектомії часто тривіалізуються як медсестрами, так і лікарями, і тому більш імовірно, що мало анальгетиків буде введено після операції 176-178.
Кровотеча після тонзилектомії
Ранні та пізні післяопераційні кровотечі
Післяопераційна кровотеча може виникнути в будь-який час до повного загоєння рани, незважаючи на ретельний інтраопераційний гемостаз і розсічення; зазвичай через 2-3 тижні.
Післяопераційна кровотеча виникає або як такзване раннє кровотеча протягом перших 24 годин, або у вигляді пізніх кровотеч з піковою частотою між 5-м і 8-м днем після операції. З 3-го післяопераційного тижня кровотеча виникає лише дуже рідко. Тому пізня післяопераційна кровотеча представляє особливу проблему, оскільки вона часто виникає лише вдома, і тому фактор часу, щоб отримати професіонала, відіграє важливу роль.

Малюнок 3: Жорстка мигдалина або грудної всмоктуючий пристрій виробництва Cardinal Health, Іллінойс, США (Medi-Vac® Yankauer всмоктувальна ручка, REF KEX80)
Найбільш частою причиною пізньої кровотечі є фізіологічне відшарування шару фібрину від відкритого ранового ложа і зазвичай призводить до нешкідливого кровотечі. Ця кровотеча майже завжди закінчується спонтанно, або через місцеву глазур (смоктання кубиків льоду, нанесення льоду) або транексамовою кислотою внутрішньовенно або місцево (полоскання) 179. Якщо кровотеча спонтанно не стихає через кровотечу більшого судини, потрібно перев'язка судин або накладання швів під наркозом. Масивний крововилив є надзвичайним викликом для кожного фельдшера або лікаря швидкої допомоги через складне управління дихальними шляхами. Інтубація можлива тільки при відсмоктуванні дихальних шляхів всмоктувальними трубками (рис. 3).
Під час індукції та інтубації ЛОР-лікар повинен бути присутнім та підготовленим до виконання екстреної крикотиреоїдотомії. Аспірована кров або неправильна інтубація є найбільш поширеним клінічним ускладненням післяопераційних кровотеч. Інтраопераційно хірург повинен вирішити, чи достатньо цілеспрямованої біполярної коагуляції та тиску мазка, чи необхідно накладення швів або лігування. Якщо це не вдається, або мовна артерія, висхідна глоткова артерія, лицьова артерія або навіть зовнішня сонна артерія повинні бути перев'язані зовні або емболізувати живильні судини інтервенційною радіологією. Про такому масивному кровотечі сигналізує в більшості випадків незначне «попереджувальне кровотеча» 180, 181, тому до будь-якого кровотечі необхідно поставитися серйозно і пацієнта госпіталізувати.
Післяопераційна кровотеча в залежності від способу операції
В принципі, інтраопераційні та післяопераційні кровотечі можуть виникати при всіх втручаннях з участю мигдалин. Однак для тонзиллотомії швидкість післяопераційних кровотеч у 5-10 разів нижча, ніж при тонзилектомії 182. При кріптолізе і термотерапії мигдалин післяопераційні кровотечі - рідкість 183, 184. Лише екстракапсулярна тонзилектомія залишається проблематичною. «Холодна розсічення» з лігатурою або накладенням швів має найнижчі показники післяопераційних кровотеч. Значно більш сильне пізнє кровотеча повідомлялося після лазерної, кобляційної, монополярної або біполярної методик 185-187.
Відео
Відео 1: Екстракапсулярна тонзилектомія
Відео 2: Лазерна тонзиллотомія
Посилання
- Вестерманн Дж. Орган Абверсистем. Спрінгер; 2010. 361-2
- Brandtzaeg P. Розвиток В-клітин в тонзилярних лімфоїдних фолікулах. Акта Отоларингол Постачання. 1996; 523:555-9
- Неф H, Gebert A, Pabst R. Морфологія та імунологія піднебінної мигдалини людини. Ембріон Аната (Берлін). 2001 Листопад; 2014 (5) :367-73
- Брандцег П.Імунні функції лімфоїдної тканини носоглотки. Адв оториноларингол. 2011; 72:20-4
- Перрі М, Уайт А. імунологія мигдалин. Іммунол Сьогодні. 1998 Вересень; 19 (9) :414-21
- Кайгусуз I, Годекмердан А., Карлидаг Т та ін. Вплив тонзилектомії на ранній стадії на імунні функції дітей. Int J Дитячий оториноларингол. 2003 Грудень; 67 (12) :1311-5
- Кайгусуз I, Алпай ХК, Годекмердан А та ін. Оцінка довгострокового впливу тонзилектомії на імунні функції дітей: подальше дослідження. Int J Дитячий оториноларингол. 2009 Бер; 73 (3) :445-9
- Перрі М.Е., Сліпка J. Формування мигдалинового тільця. Функція Дев Морфол. 1993; 3 (3) :165-8
- Вестерманн Дж. Орган Абверсистем. Спрінгер; 2010. 361-362.
- Друкер М, Друкер I, Нетер Е, Бернштейн Дж., Огра ПЛ. Клітинні опосередковані імунні реакції на бактеріальні антигени на поверхні слизової оболонки людини. Адв Експ Мед Біол. 1978; 107:479-88
- Georgalas CC, Толі Н.С., Нарула А. тонзиліт. Клін Евид (Онлайн). 2009
- Парадайз JL. Етіологія та лікування фарингіту та фаринготонзиліту у дітей: сучасний огляд. Енн Отол Ринол Ларингол Постачання. 1992 січня; 155:51-7
- Ланге Г. [Ангіна та хронічний тонзиліт — показання до тонзилектомії]. Z Алгемейнмед. 1973 р. 20 березня; 49 (8) :366-70
- Остеррейхіське поле для Halsnasen-Ohren-Heilkunde Kuh, Дитячий центр Югендхайлькунде. Gemeinsame Empfehlung zur Енфернунг дер Гауменмандельн (Тонзілектомія). Монастирський дитячий садок. 2008 Бер. 7; 3 (156) :268-71
- Штук Б.А., Готте К, Віндфур JP, Генцвуркер Н, Шротен Н, Тененбаум Т. Тонзилектомія у дітей. Голландський Міжнародний аеропорт «Арцах» 2008 Груд; 105 (49) :852-60
- Бергаус А. [Хронічне запалення верхніх дихальних шляхів. Операція замість антибіотика]. ММВ Форчер Мед. 2005 29 вересня; 147 (39) :27
- Бергхаус А, Пірсіг В. Мундхоле унд Глотка. В: Бергаус А, Реттінгер Г., Беме Г., ред. Халс-Насен-Орен-Хайлькунде. 1 изд. Штутгарт: Верлаг Гіппократа; 1996. 386-453
- Штук Б.А., Готте К, Віндфур JP, Генцвуркер Н, Шротен Н, Тененбаум Т. Тонзилектомія у дітей. Голландський Міжнародний аеропорт «Арцах» 2008 Груд; 105 (49) :852-60
- Штук Б.А., Генеральний працівник HV. Тонзилектомія у дітей: передопераційна оцінка факторів ризику. Анестезіолог. 2008 Травень; 57 (5) :499-504
- Штук Б.А., Готте К, Віндфур JP, Генцвуркер Н, Шротен Н, Тененбаум Т. Тонзилектомія у дітей. Голландський Міжнародний аеропорт «Арцах» 2008 Груд; 105 (49) :852-60
- Kurien M, Stanis A, Job A, Brahmadathan, Thomas K. тампон з горла при хронічному тонзиліті: наскільки він надійний і дійсний? Сінгапур Мед Дж. 2000 Лип; 41 (7) :324-6
- Фудзікава S, Hanawa Y, Ito H, Ohkuni M, Todome Y, Ohkuni H. Стрептококові антитіла: як показник тонзилектомії. Постачання акта отоларинголу 1988; 454:286-91
- Боршман М.Е., Берковіц Р.Г. Одноразове серологічне дослідження на стрептокок у дітей раннього віку з рецидивуючим тонзилітом. Енн Отол Ринол Ларингол. 2006 Травень; 115 (5) :357-60
- Штук Б.А., Готте К, Віндфур JP, Генцвуркер Н, Шротен Н, Тененбаум Т. Тонзилектомія у дітей. Голландський Міжнародний аеропорт «Арцах» 2008 Груд; 105 (49) :852-60
- Штук Б.А., Готте К, Віндфур JP, Генцвуркер Н, Шротен Н, Тененбаум Т. Тонзилектомія у дітей. Голландський Міжнародний аеропорт «Арцах» 2008 Груд; 105 (49) :852-60
- Burton MJ, Towler B, Glasziou P. тонзилектомія проти нехірургічного лікування хронічних/рецидивуючих гострих тонзилітів. Система баз даних Кокрана Rev. 2000; (2) :CD001802
- Georgalas CC, Tolley NS, Narula A. Рецидивуючі інфекції горла (тонзиліт). Клін Евид (Онлайн). 2007
- Jensen A, Fago-Olsen H, Sorensen CH, Kilian M. Молекулярне картування до видового рівня мікробіоти мигдалин склепу, пов'язаного зі здоров'ям та рецидивуючим тонзилітом. Вул. Один. 2013; 8 (2) :56418
- Свідсінський А., Гоктас О., Бесслер С та ін. Просторова організація мікробіоти при спокійному аденоїдиті та тонзиліті. Я Клен Патул. 2007 Березень; 60 (3) :253-60
- Дженсен Д.Х., Ларсен С.Б. Лікування рецидивуючого гострого тонзиліту кліндаміцином. Альтернатива тонзилектомії? Клін отоларингол союзних наук 1991 Жовтень; 16 (5) :498-500
- Раут В.В. Управління перитонзилітом/перитонзіллярним. Рев ларингол отол ринол (борд). 2000; 121 (2) :107-10
- Фрід МП, Форрест JL. перитонзиліт. Оцінка поточної терапії. Арка отоларинголу. 1981 Травень; 107 (5) :283-6
- Dalton RE, Abedi E, Sismanis A. Двосторонні перитонзіллярні абсцеси і тонзилектомія з ангіни. Дж. Наталь мед доц. 1985 жовт; 77 (10) :807-12
- Klug TE, Henriksen JJ, Rusan M, Fuursted K, Ovesen T. Bacteremia під час ангіни та виборчої тонзилектомії: оцінка рекомендацій з профілактики антибіотиків для пацієнтів, які перенесли тонзилектомію. J Серцево-судинна фармакологічна терапія. 2012 Вересень; 17 (3) :298-302
- Klug TE, Henriksen J, Fuursted K, Ovesen Т. Значні збудники в перитонзіллярних абсцесах. Євро J Clin мікробіолом інфікувати дис. 2011 Може; 30 (5) :619-27
- Русан М., Клуг Т. Е., Хенріксен Дж., Еллерманн-Еріксен С., Фуурстед К., Овесен Т. Роль вірусів в патогенезі перитонзіллярного абсцесу. Євро J Clin мікробіолом інфікувати дис. 2012 Вересень; 31 (9) :2335-43
- Райхель О, Майр Д, Вінтерхофф Дж., де ла КР, Хагедорн Н, Бергаус А. тонзиллотомія або тонзилектомія? —проспективне дослідження, в якому порівнюються гістологічні та імунологічні результати при рецидивуючому тонзиліті та гіперплазії тонзилярних тон Eur Арка оториноларингол. 2007 Бер; 264 (3) :277-84
- Семберова Дж., Рихли Б, Ганзелова Дж., Якубикова Ю.Імунний статус in situ при рецидивуючому тонзиліті та ідіопатичній гіпертрофії тонзилярних тонзилітів. Братиславський Лек Список. 2013; 114 (3) :140-4
- Перрі М, Уайт А. імунологія мигдалин. Іммунол Сьогодні. 1998 Вересень; 19 (9) :414-21
- Голдберг С., Шац А, Пікар Е та ін. Ендоскопічні результати у дітей з обструктивним апное сну: наслідки віку та гіпотонії. Педіатр легенева. 2005 вересень; 40 (3) :205-10
- Райхель О, Майр Д, Вінтерхофф Дж., де ла КР, Хагедорн Н, Бергаус А. тонзиллотомія або тонзилектомія? —проспективне дослідження, в якому порівнюються гістологічні та імунологічні результати при рецидивуючому тонзиліті та гіперплазії тонзилярних тон Eur Арка оториноларингол. 2007 Бер; 264 (3) :277-84
- Ericsson E, Lundeborg I, Hultcrantz E. поведінка дитини та якість життя до і після тонзиллотомії проти тонзилектомії. Int J Дитячий оториноларингол. 2009 Вересень; 73 (9) :1254-62
- Stelter K, Ihrler S, Siedek V, Patscheider M, Braun T, Ledderose G. 1-річне спостереження після радіочастотної тонзиллотомії та лазерної тонзиллотомії у дітей: проспективне, подвійне сліпе клінічне дослідження. Eur Арка оториноларингол. 2012 лют; 269 (2) :679-84
- Сарни С., Ossimitz G, Habermann W, Stammberger H. [Дослідження австрійських мигдалин 2010 р. - частина 1: статистичний огляд]. Ларингоринотологія. 2012 січня; 91 (1) :16-21
- Браун Т., Дрехер А., Дірр Ф., Райхель О., Пацхайдер М. [Дитячий ОСАС та середній отит з випотом]. № 2012 Бер; 60 (3) :216-9
- Гронау С., Фішер Ю. [Тонзиллотомія]. Ларингоринотологія. 2005 вересень; 84 (9) :685-90
- Ідентифікація та оцінка обструктивного апное сну у дітей перед аденотонзіллектомією за допомогою оцінних обстежень]. Ларингоринотологія. 2005 лют; 84 (2) :121-35
- Алавоїн Дж., Грабер А. [Екстракапсулярна тонзилектомія під загальним наркозом]. Преподобний ларингол отол ринол (борд). 1968 вересень; 89 (9) :568-79
- Файнштейн А.Р., Левітт М. Мигдалини і ревматична лихоманка. N англ. J Мед. 1970 квіт. 2; 282 (14) :814
- Рапкін Р.Г. Мигдалини і ревматична лихоманка. N англ. J Мед. 1970 квіт. 2; 282 (14) :814
- Wannamaker LW. Мигдалини, ревматична лихоманка і пологи здоров'я. Н Енґл Дж Мед. 1970 Лютий 5; 282 (6) :336-7
- Файнштейн А.Р., Левітт М. Роль мигдалин в схильності до стрептококових інфекцій і рецидивів ревматичної лихоманки. Н Енгель Дж Мед. 1970 Лютий 5; 282 (6) :285-91
- ван ден Аккер EH, Hoes AW, Бертон MJ, Шилдер А.Г. Великі міжнародні відмінності в (адено) темпах тонзилектомії. Клін отоларингол союзних наук 2004 квіт; 29 (2) :161-4
- Шерер Н, Фюрер А, Хопф Дж. та ін. Сучасний стан лазерної хірургії в області м'якого піднебіння та прилеглих областей. Ларингоринотологія. 1994 січня; 73 (1) :14-20
- Koltai PJ, Solares CA, Mascha EJ, Xu M. Інтракапсулярна часткова тонзилектомія при гіпертрофії мигдалин у дітей. Ларингоскоп. 2002 серп.; 112 (8 пт. 2, Постачання 100) :17-9
- Райхель О, Майр Д, Вінтерхофф Дж., де ла КР, Хагедорн Н, Бергаус А. тонзиллотомія або тонзилектомія? —проспективне дослідження, в якому порівнюються гістологічні та імунологічні результати при рецидивуючому тонзиліті та гіперплазії тонзилярних тон Eur Арка оториноларингол. 2007 Бер; 264 (3) :277-84
- ШАМПО Д. [Інтракапсулярна тонзилектомія.]. Енн Отоларингол Кріс Цервікофак. 1961 Грудень; 78:866-9
- Загальна інтракапсулярна піднебінна тонзилектомія; систематизація технік. Прев Брас Оторіноларингол. 1954 Липень; 22 (4-5) :309-32
- Ананд А, Вілела RJ, Гуаріско JL. Інтракапсулярна проти стандартної тонзилектомії: огляд літератури. J Державний медичний соц. 2005 вересня; 157 (5) :259-61
- Альмквіст Ю. кріохірургічне лікування гіпертрофії мигдалин у дітей. J Ларингол Тол. 1986 Бер; 100 (3) :311-4
- Князівство JJ. Кріохірургічне лікування лімфоїдної тканини кільця Вальдейера. Отоларингол Клін Північ Ам. 1987 Травень; 20 (2) :365-70
- Chatziavramidis A, Constantinidis J, Gennadiou D, Derwisis D, Sidiras T [Зменшення обсягу гіперплазії мигдалин у дитячому віці за допомогою хірургічного ультразвукового апарату]. Ларингоринотологія. 2007 Бер; 86 (3) :177-83
- Пфаар О., Спілгауптер М., Ширковський А. Лікування гіпертрофічних піднебінних мигдалин за допомогою біполярної радіочастотно-індукованої термотерапії (RFITT.). Акта Отоларингол. 2007 Листопад; 127 (11) :1176-81
- Zhu X, Yang H, Chen X, Jin Y, Fan Y [Ендоскопічна тонзилектомія та аденоїдектомія у дітей з контрольованою температурою радіочастотної допомоги]. Лінь Чунг Ер Бі Ян Хоу Тоу Цзін Вай Ке Za Чжі. 2011 червень; 25 (12) :551-3
- Coticchia JM, Yun RD, Nelson L, Koempel J. Радіочастотне лікування гіпертрофії мигдалин з контролем температури для зменшення обструкції верхніх дихальних шляхів у пацієнтів педіатрії. Арка отоларингола голова шиї Surg. 2006 квіт.; 132 (4) :425-30
- Файнштейн А.Р., Левітт М. Мигдалини і ревматична лихоманка. N англ. J Мед. 1970 квіт. 2; 282 (14) :814
- Рапкін Р.Г. Мигдалини і ревматична лихоманка. N англ. J Мед. 1970 квіт. 2; 282 (14) :814
- Wannamaker LW. Мигдалини, ревматична лихоманка і пологи здоров'я. Н Енґл Дж Мед. 1970 Лютий 5; 282 (6) :336-7
- Файнштейн А.Р., Левітт М. Роль мигдалин в схильності до стрептококових інфекцій і рецидивів ревматичної лихоманки. Н Енгель Дж Мед. 1970 Лютий 5; 282 (6) :285-91
- Ель Барбарі Ае, Мохіеддін О., Фуад Х.А., Халіфа MC. Мигдалини і ревматична лихоманка. Енн Отол Ринол Ларингол. 1969 Червень; 78 (3) :648-56
- Тонзилектомія в перебігу ревматичної лихоманки у дітей. Педіатр Пол. 1968 Грудень; 43 (12) :1531-4
- Матаноскі ГМ, Price WH, Ferencz C. Епідеміологія стрептококових інфекцій у ревматичних та неревматичних сім'ях. II. Взаємозв'язок стрептококових інфекцій з віком, сімейною передачею та типом групи A. Am J. Епідеміол. 1968 січня; 87 (1) :190-206
- Альперт Дж. Дж., Петерсон О.Л., Тонзилектомія Колтона та аденоїдектомія. Ланцет. 1968 Червень 15; 1 (7555) :1319
- Klug TE, Henriksen JJ, Fuursted K, Ovesen T. Аналогічні показники відновлення Fusobacterium necrophorum з рецидивно інфікованих і неінфікованих мигдалин. Ден Мед Булл. 2011 Липень; 58 (7) :A4295
- Klug TE, Henriksen J, Fuursted K, Ovesen Т. Значні збудники в перитонзіллярних абсцесах. Євро J Clin мікробіолом інфікувати дис. 2011 Може; 30 (5) :619-27
- Рамірес-Камачо Р, Гонсалес-Таллон А.І., Гомес Д, та ін. Екологічна скануюча електронна мікроскопія для виявлення біоплівки в мигдаликах. Акта Оторріноларингол Есп. 2008 Jan; 59 (1) :16-20
- Mucke W, Huber HC, Ritter U. [Мікробна колонізація піднебінних мигдалин здорових дітей шкільного віку]. Центральний Хюг Умвельтмед. 1994 Серп; 196 (1) :70-4
- Mitchelmore IJ, Reilly PG, Hay AJ, Tabaqchali S. мигдалин поверхні і основних культур при рецидивуючих тонзилітах: поширеність анаеробів і беталактамази, що виробляють організми. Євро J Clin мікробіолом інфікувати дис. 1994 Липень; 13 (7) :542-8
- Швааб М, Гурр А, Хансен С та ін. Бета-дефенсіни людини при різних станах захворювань тонзили палатинової. Eur Арка оториноларингол. 2010 Травень; 267 (5) :821-30
- Брук I, Фут П.А., молодший Порівняння мікробіології рецидивуючого тонзиліту між дітьми та дорослими. Ларингоскоп. 1986 Грудень; 96 (12) :1385-8
- Проенка-Модена JL, Перейра Валера ФК, Джейкоб МГ, та ін. Високі показники виявлення респіраторних вірусів в тканині мигдалин у дітей з хронічною аденотонзіллярною хворобою. Ліс перший. 2012; 7 (8) :24136
- Штук Б.А., Готте К, Віндфур JP, Генцвуркер Н, Шротен Н, Тененбаум Т. Тонзилектомія у дітей. Голландський Міжнародний аеропорт «Арцах» 2008 Груд; 105 (49) :852-60
- Остеррейхіське поле для Halsnasen-Ohren-Heilkunde Kuh, Дитячий центр Югендхайлькунде. Gemeinsame Empfehlung zur Енфернунг дер Гауменмандельн (Тонзілектомія). Монастирський дитячий садок. 2008 Бер. 7; 3 (156) :268-71
- Каплан Е.Л. Стрептококовий стан верхніх дихальних шляхів групи А: загадка. Дж Педіатр. 1980 р.; 97 (3) 337-45
- Каплан EL, Топ FH, молодший, Дудінг БА, Wannamaker LW. Діагностика стрептококового фарингіту: диференціація активної інфекції від стану носія у симптоматичного дитини. J Заразити Дис. 1971 Травень; 123 (5) :490-501
- Танц Р.Р., Шульман СТ. Хронічне глоткове носійство стрептококів групи А. Педіатрична інфекція Dis. 2007 Лютий; 26 (2) :175-6
- Танц Р.Р., Шульман СТ. Стрептококовий фарингіт: стан носія, визначення та лікування. Педіатр Анн. 1998 Травень; 27 (5) :28-15
- Wessels MR. Клінічна практика. Стрептококовий фарингіт. N Енгл Дж Мед. 2011 Лютий 17; 364 (7) :648-55
- Робертс А.Л., Конноллі К.Л., Кірсе DJ та ін. Виявлення стрептокока групи А в мигдаликах у педіатричних хворих виявляє високу швидкість безсимптомного носійства стрептококів. БМК Педіатр. 2012; 12:3
- Драго Л, Еспозіто С, Де В.Е. та ін. Виявлення респіраторних вірусів і атипових бактерій в дитячих мигдаликах і аденоїдах. Я Клін мікробіол. 2008 січня; 46 (1) :369-70
- П'ячентіні ГЛ, Пероні DG, Блазі Ф. та ін. Атипові бактерії в аденоїдах і мигдаликах дітей, які потребують аденотонзилектомії. Акта Отоларингол. 2010 Травень; 130 (5) :620-5
- К'яппіні Е, Реголі М, Бонсіньйорі Ф. та ін. Аналіз різних рекомендацій з міжнародних рекомендацій по веденню гострого фарингіту у дорослих і дітей. Клінна Тера. 2011 Січ; 33 (1) :48-58
- К'яппіні Е., Принципі Н., Мансі Н та ін. Лікування гострого фарингіту у дітей: резюме рекомендацій Італійського національного інституту охорони здоров'я. Клінь Там. 2012 Червень; 34 (6) :1442-58
- Аль-Лейла А, Махафза ТМ. Антибіотики не знижують захворюваність після тонзилектомії у дітей. Eur Арка оториноларингол. 2013 січня; 270 (1) :367-70
- Dhiwakar M, Clement W., Supriya M, McKerrow W. Антибіотики для зменшення захворюваності після тонзилектомії. Система баз даних Кокрана Rev. 2012; 12:CD005607
- Хейворд Г, Томпсон MJ, Перера Р, Гласзіу ПП, Дель Мар CB, Хенеган CJ. Кортикостероїди як самостійне або аддон лікування болю в горлі. Система баз даних Кокрана Rev. 2012; 10:CD008268
- Хейвард Г, Томпсон MJ, Перера Р, Дель Мар CB, Гласзіу ПП, Хенеган CJ. Кортикостероїди при нежиті. Кокранівська система баз даних Rev. 2012; 8:CD008116
- Hayward G, Thompson M, Heneghan C, Perera R, Del MC, Glasziou P. кортикостероїди для полегшення болю в горлі: систематичний огляд та метааналіз. БМЖ. 2009; 339:б2976
- Мур Н. Сорок років використання ібупрофену. Поставка практики Клінів Int J. 2003 Квітень; (135) :28-31
- ван ден Анкер JN. Оптимізація управління лихоманкою та болем у дітей. Поставка практики Клінів Int J. 2013 Січень; (178) :26-32
- Хей AD, Редмонд Н.М., Костелло С та ін. Парацетамол та ібупрофен для лікування лихоманки у дітей: рандомізоване контрольоване дослідження PITCH. Оцінка технологій охорони здоров'я. 2009 Травень; 13 (27) :III-x,1
- Хей AD, Costelloe C, Редмонд Н.М., та ін. Парацетамол плюс ібупрофен для лікування лихоманки у дітей (PITCH): рандомізоване контрольоване дослідження. БМЖ. 2008; 337:а1302
- Forrest JB, Heitlinger EL, Revell S. Ketorolac для післяопераційного лікування болю у дітей. Наркотики Сейф. 1997 Травень; 16 (5) :309-29
- Romsing J, Ostergaard D, Drozdziewicz D, Schultz P, Ravn G. Диклофенак або ацетамінофен для знеболення в амбулаторних пацієнтів з тонзилектомією у дітей. Акта анестезіолом сканування. 2000 Мар; 44 (3) :291-5
- Romsing J, Ostergaard D, WaltherLarsen S, Valentin N. знеболююча ефективність та безпека передопераційного проти післяопераційного кеторолаку при дитячій тонзилектомії. Акта анестезіолом сканування. 1998 серпня; 42 (7) :770-5
- Барзага А.З., Чоонара І.В. Балансування ризиків і переваг застосування безрецептурних знеболюючих препаратів у дітей. Наркобезпечення. 2012 Грудень 1; 35 (12) :1119-25
- Файнштейн А.Р., Левітт М. Роль мигдалин в схильності до стрептококових інфекцій і рецидивів ревматичної лихоманки. Н Енгель Дж Мед. 1970 Лютий 5; 282 (6) :285-91
- Дель Мар CB, Гласціу ПП, Спінкс АБ. Антибіотики при болю в горлі. Система баз даних Кокрана Rev. 2006; (4) :CD000023
- Лехнердт Г., Сенська К, Фішер М., Янке К. двосторонні перитонзіллярні абсцеси. Eur Арка оториноларингол. 2005 Лип; 262 (7) :573-5
- Segal N, El-Saied S, Puterman M. Peritonsillar абсцес у дітей в південному окрузі Ізраїлю. Int J Дитячий оториноларингол. 2009 серпня; 73 (8) :1148-50
- Пауелл EL, Пауелл Дж., Семюель JR, Вілсон JA. Огляд патогенезу перитонзіллярного абсцесу дорослих: час для переоцінки. J Антимікробна хімія. 2013 квітня 23.
- Segal N, El-Saied S, Puterman M. Peritonsillar абсцес у дітей в південному окрузі Ізраїлю. Int J Дитячий оториноларингол. 2009 серпня; 73 (8) :1148-50
- Пауелл Дж., Вільсон Дж. Доказовий огляд перитонзіллярного абсцесу. Клініка Отоларингол. 2012 Квітень; 37 (2) :136-45
- Херзон ФС, Мартін А.Д. Медикаментозне та хірургічне лікування абсцесів очеревини, заглотки та парафарингеального абсцесів. Курр Інфекція Дис Реп. 2006 Травень; 8 (3) :196-202
- Пауелл Дж., Вільсон Дж. Доказовий огляд перитонзіллярного абсцесу. Клініка Отоларингол. 2012 Квітень; 37 (2) :136-45
- Lehnerdt G, Senska K, Jahnke K, Fischer М. Посттонзилектомічний крововилив: ретроспективне порівняння абсцесу- та виборної тонзилектомії. Акта Отоларингол. 2005 Грудень; 125 (12) :1312-7
- Пауелл Дж., Вільсон Дж. Доказовий огляд перитонзіллярного абсцесу. Клініка Отоларингол. 2012 Квітень; 37 (2) :136-45
- Рай JL, Bluestone CD, Бахман Р.З., та ін. Ефективність тонзилектомії при рецидивуючій інфекції горла у важкохворих дітей. Результати паралельних рандомізованих та нереандомізованих клінічних випробувань. Н Енгл Дж Мед. 1984 Бер 15; 310 (11) :674-83
- Рай JL, Bluestone CD, Бахман Р.З., та ін. Ефективність тонзилектомії при рецидивуючій інфекції горла у важкохворих дітей. Результати паралельних рандомізованих та нереандомізованих клінічних випробувань. Н Енгл Дж Мед. 1984 Бер 15; 310 (11) :674-83
- Рай JL, Bluestone CD, Бахман Р.З., та ін. Історія повторного болю в горлі як показання до тонзилектомії. Прогнозні обмеження історій, які не є документованими. Н Енгл Дж Мед. 1978 Лютий 23; 298 (8) :409-13
- Рай JL, Bluestone CD, Бахман Р.З., та ін. Ефективність тонзилектомії при рецидивуючій інфекції горла у важкохворих дітей. Результати паралельних рандомізованих та нереандомізованих клінічних випробувань. Н Енгл Дж Мед. 1984 Бер 15; 310 (11) :674-83
- Paradise JL, Bluestone CD, Colborn DK, Bernard BS, Rockette HE, KurslaSky M. тонзилектомія і аденотонзилектомія для рецидивуючої інфекції горла у дітей помірно уражених. Педіатрія. 2002 Лип; 110 (1 Пт 1) :7-15
- Кайгусуз I, Алпай ХК, Годекмердан А та ін. Оцінка довгострокового впливу тонзилектомії на імунні функції дітей: подальше дослідження. Int J Дитячий оториноларингол. 2009 Бер; 73 (3) :445-9
- Віндфур JP, Schloendorff G, Baburi D, Kremer B. Серйозні післятонзилектомічні крововиливи з летальним результатом і без нього у дітей і підлітків. Int J Педіатричний оториноларингол. 2008 Лип; 27 (7) :1029-40
- Stelter K, Ihrler S, Siedek V, Patscheider M, Braun T, Ledderose G. 1-річне спостереження після радіочастотної тонзиллотомії та лазерної тонзиллотомії у дітей: проспективне, подвійне сліпе клінічне дослідження. Eur Арка оториноларингол. 2012 лют; 269 (2) :679-84
- Stelter K, de la CR, Patscheider M, Olzowy B. Подвійне сліпе, рандомізоване, контрольоване дослідження післяопераційного болю у дітей, які перенесли радіочастотну тонзиллотомію проти лазерної тонзиллотомії. J Ларингол Тол. 2010 Серпень; 124 (8) :880-5
- Шерер Н, Фюрер А, Хопф Дж. та ін. Сучасний стан лазерної хірургії в області м'якого піднебіння та прилеглих областей. Ларингоринотологія. 1994 січня; 73 (1) :14-20
- Ericsson E, Graf J, Hultcrantz E. дитяча тонзиллотомія з радіочастотною технікою: тривале спостереження. Ларингоскоп. 2006 жовтень; 116 (10) :1851-7
- Шерер Н, Фюрер А, Хопф Дж. та ін. Сучасний стан лазерної хірургії в області м'якого піднебіння та прилеглих областей. Ларингоринотологія. 1994 січня; 73 (1) :14-20
- Stelter K, de la CR, Patscheider M, Olzowy B. Подвійне сліпе, рандомізоване, контрольоване дослідження післяопераційного болю у дітей, які перенесли радіочастотну тонзиллотомію проти лазерної тонзиллотомії. J Ларингол Тол. 2010 Серпень; 124 (8) :880-5
- Уотсон М.Г., Доус П. Дж., Семюель PR та ін. Дослідження гемостазу після тонзилектомії, що порівнює лігатури з діатермією. J Ларингол Тол. 1993 Серпень; 107 (8) :711-5
- Крістенсен С., Тветерас К. посттонзилектомічний крововилив. Ретроспективне дослідження 1150 операцій. Клін Отоларингол союзних наук 1984 Грудень 9 (6) :347-50
- Andrea M. Мікрохірургічна біполярна прижигаюча тонзилектомія. Ларингоскоп. 1993 Жовтень; 103 (10) :1177-8
- Ewah B. Оцінка болю, післяопераційної нудоти та блювоти після введення рекомендацій щодо тонзилектомії. Анестезія педіатра. 2006 Жовтень; 16 (10) :1100-1
- Шерер Н, Фюрер А, Хопф Дж. та ін. Сучасний стан лазерної хірургії в області м'якого піднебіння та прилеглих областей. Ларингоринотологія. 1994 січня; 73 (1) :14-20
- Unkel C, Lehnerdt G, Schmitz KJ, Jahnke K. лазерна тонзіллотомія для лікування обструктивної гіперплазії мигдалин у ранньому дитинстві: ретроспективний огляд. Int J Дитячий оториноларингол. 2005 Грудень; 69 (12) :1615-20
- Девіс Дж., Коутсворт А.П. Подвійне сліпе рандомізоване контрольоване дослідження кобальної тонзиллотомії проти кобальної тонзилектомії при післяопераційному болю. Клініка Отоларингол. 2005 Грудень; 30 (6) :572-3
- Haegner U, Handrock M, Schade H. ["Ультразвукова тонзилектомія» в порівнянні зі звичайною тонзилектомією]. Червень 2020 вер; 50 (9) :836-43
- Пфаар О., Спілгауптер М., Ширковський А. Лікування гіпертрофічних піднебінних мигдалин за допомогою біполярної радіочастотно-індукованої термотерапії (RFITT). Акта Отоларингол. 2007 квіт 23; 1-6
- Айзексон Г. Дитяча інтракапсулярна тонзилектомія біполярними електрохірургічними ножицями. Вухо Ніс горла J. 2004 Жовтень; 83 (10) :702, 704-702, 706
- Huber K, Sadick H, Maurer JT, Hormann K, Hammerschmitt N. [Тонзиллотомія з підтримкою аргону монополярної голкою - перші клінічні результати]. Ларингоринотологія. 2005 вересень; 84 (9) :671-5
- Лістер М.Т., Каннінгем MJ, Бенджамін Б та ін. Мікродебридна тонзиллотомія vs електрохірургічна тонзилектомія: рандомізоване подвійне сліпе, парне контрольне дослідження післяопераційного болю. Арка отоларингол голови шиї хірург. 2006 Червень; 132 (6) :599-604
- Stelter K, de la CR, Patscheider M, Olzowy B. Подвійне сліпе, рандомізоване, контрольоване дослідження післяопераційного болю у дітей, які перенесли радіочастотну тонзиллотомію проти лазерної тонзиллотомії. J Ларингол Тол. 2010 Серпень; 124 (8) :880-5
- Шерер Х. [Тонзиллотомія проти тонзилектомії]. Ларингоринотологія. 2003 Листопад; 82 (11) :754-5
- Віндфур JP, Вернер JA. Тонзиллотомія: настав час уточнити факти. Eur Arch оториноларингол. 2013 серпня 22
- Соболь СЕ, Ветмор РФ, Марш Р. Р., Стоу Дж., Джейкобс І.Н. Післяопераційне відновлення після мікродебридної інтракапсулярної або монополярної електрокаутерної тонзилектомії: проспективне, рандомізоване, односліпе дослідження. Арка отоларингола голови шиї хірург 2006 Бер; 132 (3) :270-4
- Cantarella G, Viglione S, Forti S, Minetti A, Pignataro L. Порівняння післяопераційної якості життя у дітей після мікродебридерної інтракапсулярної тонзиллотомії та тонзилектомії. Ауріс Насус Гортань. 2012 серпень; 39 (4) :407-10
- Нгуєн CV, Паріх С.Р., Бент JP. Порівняння інтраопераційної кровотечі між мікродебридною інтракапсулярної тонзилектомією та електрокаутерною тонзилектомією. Енн Отол Ринол Ларингол. 2009 Жовтень; 118 (10) :698-702
- Рейлі БК, Левін Дж., Шелдон С., Харсані К., Гербер М.Е. Ефективність мікродебридерної інтракапсулярної аденотонзилектомії, підтвердженої полісомнографією. Ларингоскоп. 2009 Лип; 119 (7) :1391-3
- Воган А.Г., Деркай CS. Мікродебридерна інтракапсулярна тонзилектомія. ORL J Оториноларингол реле Spec. 2007; 69 (6) :358-63
- Соболь СЕ, Ветмор РФ, Марш Р. Р., Стоу Дж., Джейкобс І.Н. Післяопераційне відновлення після мікродебридної інтракапсулярної або монополярної електрокаутерної тонзилектомії: проспективне, рандомізоване, односліпе дослідження. Арка отоларингола голови шиї хірург 2006 Бер; 132 (3) :270-4
- Сорін А, Бент JP, Квітень ММ, Уорд РФ. Ускладнення мікродебридерної інтракапсулярної тонзилектомії та аденоїдектомії. Ларингоскоп. 2004 лют; 114 (2) :297-300
- Сегал Н., Путерман М., Ротем Е та ін. Перспективне рандомізоване подвійне сліпе дослідження фібринового клею для зменшення болю та кровотечі після тонзилектомії. Int J Педіатричний оториноларингол. 2008 Квітень; 27 (4) :469-73
- Сампайо АЛ, Піньєйру TG, Фуртадо PL, Араужо MF, Олівієйра CA. Оцінка ранньої післяопераційної захворюваності при дитячій тонзилектомії з використанням сукральфату. Int J Педіатричний оториноларингол. 2007 квіт; 17 (4) :645-51
- Cantarella G, Viglione S, Forti S, Minetti A, Pignataro L. Порівняння післяопераційної якості життя у дітей після мікродебридерної інтракапсулярної тонзиллотомії та тонзилектомії. Ауріс Насус Гортань. 2012 серпень; 39 (4) :407-10
- Леві Д.А. Біль після тонзилектомії: різниця між молодшими та літніми пацієнтами. Int J Дитячий оториноларингол. 1997 Жовтень 18; 42 (1) :11-5
- Stelter K, Hempel JM, Berghaus A, Andratschke M, Luebbers CW, Hagedorn H. Методи застосування місцевих анестетичних інфільтрацій для післяопераційного знеболення при тонзилектомії: проспективне, рандомізоване, подвійне сліпе клінічне дослідження. Eur Арка оториноларингол. 2009 січня 22
- Стелтер К, Хіллер Дж., Хемпель Дж. М. та ін. Порівняння двох різних локальних анестетичних інфільтратів для післяопераційного зняття болю при тонзилектомії: проспективне, рандомізоване, подвійне сліпе клінічне дослідження. Eur Арка оториноларингол. 2010 Лип; 267 (7) :1129-34
- Садхасівам С., Чидамбаран V, Нгампрасертвонг П та ін. Раса і нерівний тягар періопераційного болю та опіоїдних пов'язаних несприятливих наслідків у дітей. Педіатрія. 2012 травень; 129 (5) :832-8
- Текеліоглу Ю.Ю., Апухан Т., Аккая А, та ін. Порівняння місцевого трамадолу та кетаміну при лікуванні болю після тонзилектомії. Педіатр Анатолій. 2013 черв.; 23 (6) :496-501
- Ozkiris M, Kapusuz Z, Saydam L. Порівняння ропівакаїну, бупівакаїну та лідокаїну при лікуванні болю після тонзилектомії. Int J Дитячий оториноларингол. 2012 Грудень; 76 (12) :1831-4
- Стелтер К, Хіллер Дж., Хемпель Дж. М. та ін. Порівняння двох різних локальних анестетичних інфільтратів для післяопераційного зняття болю при тонзилектомії: проспективне, рандомізоване, подвійне сліпе клінічне дослідження. Eur Арка оториноларингол. 2010 Лип; 267 (7) :1129-34
- Stelter K, Hempel JM, Berghaus A, Andratschke M, Luebbers CW, Hagedorn H. Методи застосування місцевих анестетичних інфільтрацій для післяопераційного знеболення при тонзилектомії: проспективне, рандомізоване, подвійне сліпе клінічне дослідження. Eur Арка оториноларингол. 2009 січня 22
- Arikan OK, Ozcan S, Kazkayasi M, Akpinar S, Koc C. Преінцизійна інфільтрація мигдалин ропівакаїном при полегшенні болю після тонзилектомії: подвійне сліпе, рандомізоване, плацебо-контрольоване внутрішньоіндивідуальне дослідження. J Отоларингол. 2006 червень; 35 (3) :167-72
- Rotenberg BW, Wickens B, Parnes J. Інтраопераційний пакет з льодом застосування для зменшення болю при увулопалатопластиці: рандомізоване контрольоване дослідження. Ларингоскоп. 2013 Лютий; 123 (2) :533-6
- Сильвестр DC, Рафферті А, Новий S, Найт LC. Застосування льодяників для зняття болю після дитячої тонзилектомії. Одиночне сліпе, рандомізоване контрольоване дослідження. Клініка Отоларингол. 2011 Грудень; 36 (6) :566-70
- Стюард Д.Л., Grisel J, Meinzen-Derr J. Стероїди для поліпшення відновлення після тонзилектомії у дітей. Кокранівська система баз даних Rev. 2011; (8) :CD003997
- Віндфур JP, Chen YS, Propst EJ, Guldner C. Вплив дексаметазону на посттонзилектомічну нудоту, блювоту і кровотечу. Браз J Оториноларингол. 2011 червень; 77 (3) :373-9
- Randel A. AAO-HNS Керівництво по тонзилектомії у дітей та підлітків. Лікар-Ферма. 2011 Вересень 1; 84 (5) :566-73
- Бо РФ, Арчер С.М., Мітчелл РБ та ін. Клінічна практика: тонзилектомія у дітей. Отоларингол голови шиї Surg. 2011 січня; 144 (1 Suppl) :S1-30
- Саттерс К.А., Мясковскі С., Холдриджзеунер D та ін. Рандомізоване клінічне дослідження ефективності планового перорального режиму дозування анальгетиків для лікування післяопераційного болю у дітей після тонзилектомії. Біль. 2004 Лип; 110 (1-2) :49-55
- Льюїс С.Р., Ніколсон А., Кардвелл М.Е., Сівітер Г., Сміт А.Ф. Нестероїдні протизапальні препарати та періопераційні кровотечі при тонзилектомії у дітей. Кокранівська система баз даних Rev. 2013 Липень 18; 7:CD003591
- Riggin L, Ramakrishna J, Sommer DD, Koren G. A 2013 оновлений систематичний огляд & мета-аналіз 36 рандомізованих контрольованих випробувань; немає видимих ефектів нестероїдних протизапальних засобів на ризик кровотечі після тонзилектомії. Клініка Отоларингол. 2013 Квітень; 38 (2) :115-29
- Zernikow B, Smale H, Michel E, Hasan C, Jorch N, Andler W. Лікування болю в дитячому раку за допомогою знеболюючої сходи ВООЗ - результати перспективного аналізу з 2265 днів лікування під час дослідження поліпшення якості. Євро Дж Біль. 2006 Жовтень; 10 (7) :587-95
- Hadden SM, Burke CN, Skotcher S, Voepel-Lewis T. Ранні післяопераційні наслідки у дітей після аденотонзилектомії. J Перианестська медсестра. 2011 квіт.; 26 (2) :89-95
- Stelter K, Hempel JM, Berghaus A, Andratschke M, Luebbers CW, Hagedorn H. Методи застосування місцевих анестетичних інфільтрацій для післяопераційного знеболення при тонзилектомії: проспективне, рандомізоване, подвійне сліпе клінічне дослідження. Eur Арка оториноларингол. 2009 січня 22
- Kamarauskas A, Dahl MR, Hlidarsdottir T, Mainz J, Ovesen T. Необхідність кращого знеболюючого лікування після тонзилектомії у вусі, носі і горлі практики. Ден Мед Дж. 2013 Травень; 60 (5) :A4639
- Станко Д., Бергезіо Р, Девіс К, Гегарті М, фон Унгерн-Штернберг Б.С. Післяопераційний біль, нудота і блювота після адено-тонзилектомії - тривале спостереження. Педіатр Анатолій. 2013 13 травня
- Chan CC, Chan YY, Tanweer F. Систематичний огляд та метааналіз використання транексамової кислоти при тонзилектомії. Eur Арка оториноларингол. 2013 лют; 270 (2) :735-48
- Sarny S, Habermann W, Ossimitz G, Stammberger H. Значна посттонзилектомічна біль пов'язана з підвищеним ризиком крововиливу. Енн Отол Ринол Ларингол. 2012 Грудень; 121 (12) :776-81
- Віндфур JP, Schloendorff G, Baburi D, Kremer B. Серйозні післятонзилектомічні крововиливи з летальним результатом і без нього у дітей і підлітків. Int J Педіатричний оториноларингол. 2008 Лип; 27 (7) :1029-40
- Гессен Содерман АС, Ерікссон Е, Хемлін С та ін. Зниження ризику первинного післяопераційного крововиливу після операції на мигдаликах у Швеції: результати Національного реєстру хірургії мигдалин у Швеції, що охоплює понад 10 років та 54 696 операцій. Ларингоскоп. 2011 Листопад; 121 (11) :2322-6
- Креспі Ю.П., Кіжнер В.Лазерна криптоліз мигдалин: огляд 500 випадків в офісі. Am J Отоларингол. 2013 квітня 10
- Пфаар О., Спілгауптер М., Ширковський А. Лікування гіпертрофічних піднебінних мигдалин за допомогою біполярної радіочастотно-індукованої термотерапії (RFITT.). Акта Отоларингол. 2007 Листопад; 127 (11) :1176-81
- Сарни S, Ossimitz G, Habermann W, Stammberger H. Крововилив після операції на мигдаликах: багатоцентрове проспективне дослідження. Ларингоскоп. 2011 Грудень; 121 (12) :2553-60
- Sarny S, Ossimitz G, Habermann W, Stammberger H. [Австрійське дослідження мигдалин частина 3: хірургічна техніка та післяопераційний крововилив після тонзилектомії]. Ларингоринотологія. 2013 Лютий; 92 (2) :92-6
- Віндфур JP, Вінке А., Чен Ю.С. Електрохірургія як фактор ризику вторинного післятонзилектомічного крововиливу. Eur Арка оториноларингол. 2009 січня; 266 (1) :111-6
Автори
PD Д-р мед. Клаус Стелтер
відділ оториноларингології, хірургії голови та шиї
RoMed Клініка Bad Aibling
Harthauser вул. 16
83043 Бад Айблінг
info@alpenpraxisklinik.de
Професор д.м.н. Götz
Lehnerdt Відділ оториноларингології, хірургії голови та шиї
Святої Анни Клініка Вупперталь
Фогельсангвул. 106
42109 Вупперталь
Hno.kh-anna@cellitinnen.de
Редактор
Йохан Фаган MbChB, FCS (ORL),
професор та голова
відділу отоларингології
Університету Кейптауна,
Кейптаун, Південна Африка
johannes.fagan@uct.ac.za
