1.34: Резекція раку рота
- Page ID
- 69162
АТЛАС ВІДКРИТОГО ДОСТУПУ ОТОЛАРИНГОЛОГІЇ, ОПЕРАТИВНОЇ ХІРУРГІЇ ГОЛОВИ ТА ШИЇ
РЕЗЕКЦІЯ ДНА РАКУ РОТА
Йохан Фаган, Герріт Вільйоен
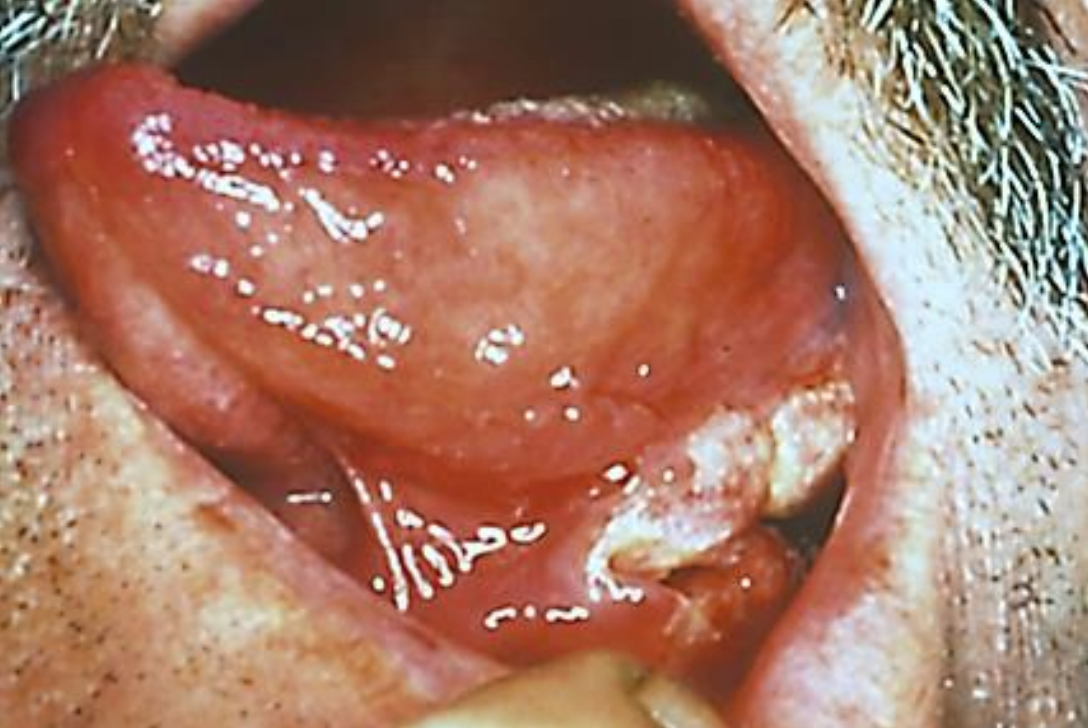
Малюнок 1: Рак латерального ФОМ

Малюнок 2: Рак передньої ФОМ
Раки підлоги рота (СОМ), як правило, лікуються первинною хірургічною резекцією (рис. 1 і 2). Ад'ювантне опромінення показано для запущених пухлин, пухлин з периневральною інвазією (PNI) або невизначені/близьких краях.

Малюнок 3: Деформація Енді Гампа
Резекція ракових утворень ФОМ без усвідомлення функції ротової порожнини може сильно покалічити пацієнта з точки зору мови, жування, перорального транспорту і ковтання. Резекція передньої дуги нижньої щелепи за середню лінію без реконструкції кістки з втратою передніх прикріплень надг'яїдних м'язів (дігастральна, геніойоїдна, мілогіоїдна, геніоглос) призводить до деформації Енді Гампа з втратою ротової компетентності, слинотечею та дуже поганим косметичним результатом ( Малюнок 3).
Хірургічна анатомія
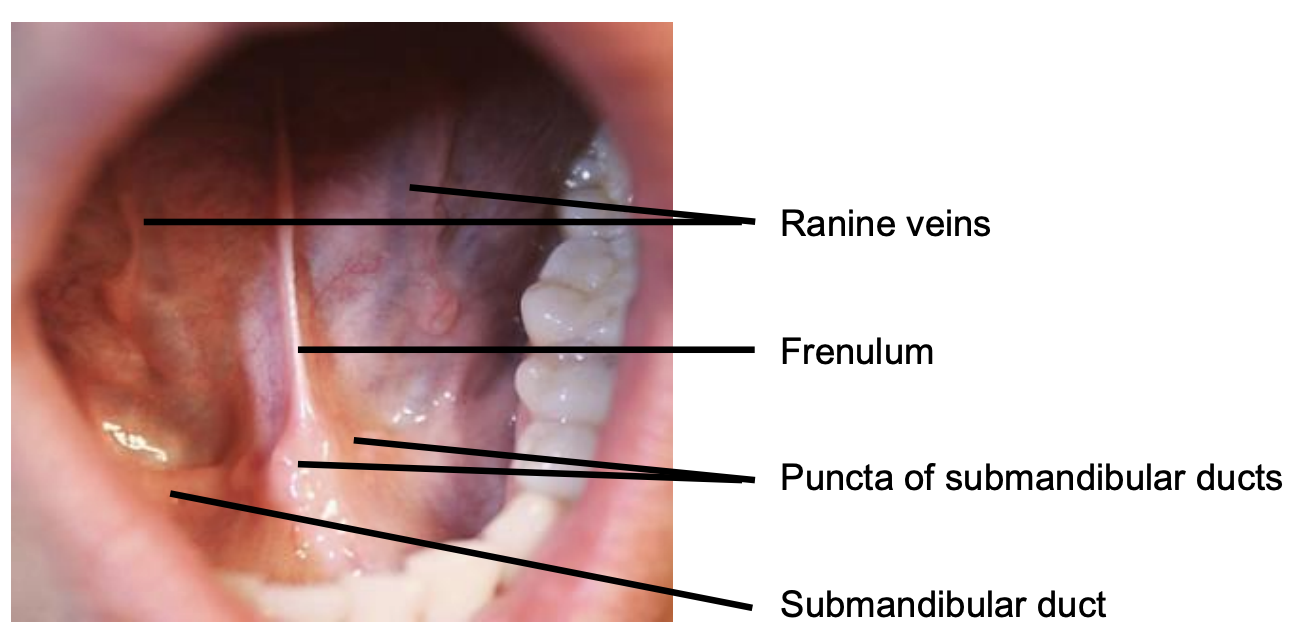
Малюнок 4: Передній FOM
FOM - це підковоподібна область, яка периферійно обмежена внутрішнім аспектом (мовною поверхнею) нижньої щелепи. Він поширюється ззаду туди, де передній мигдалиновий стовп зустрічається з тонзиллолінгвальною борозною, і зливається медіально з підповерхнею орального язика. Він має покриття ніжної слизової оболонки порожнини рота, через яку видно тонкостінні підлінгві/ранінові вени. Вуздечка являє собою слизову складку, яка проходить по середній лінії між отворами підщелепних проток (рис. 4).

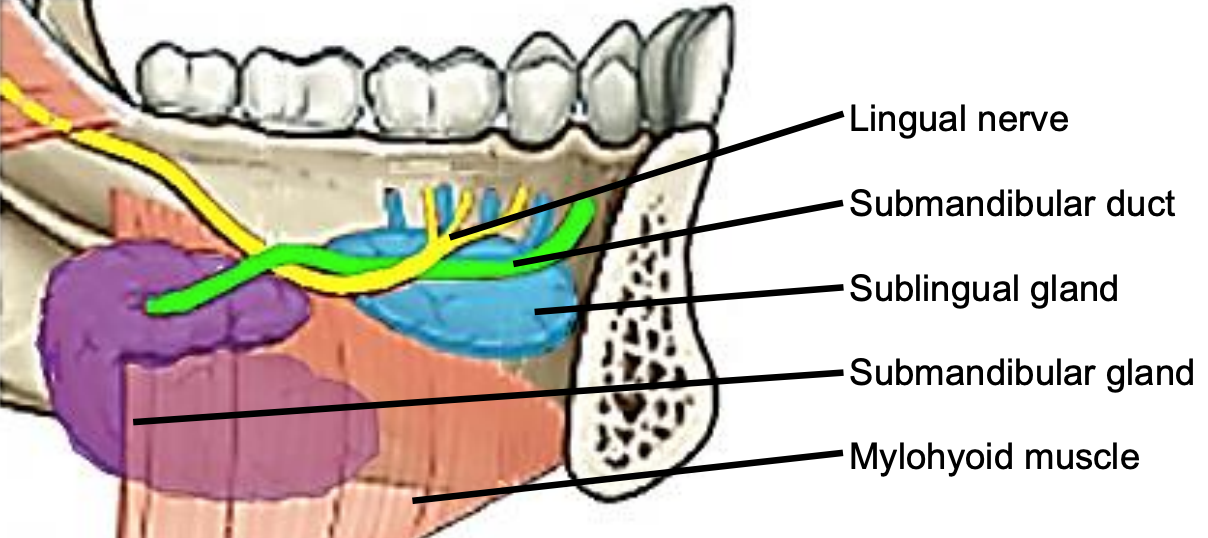
Малюнок 5: Покращений вигляд ФОМ та підщелепної залози та протоки, мовного нерва та мілогіоїдних та геніоїдних м'язів
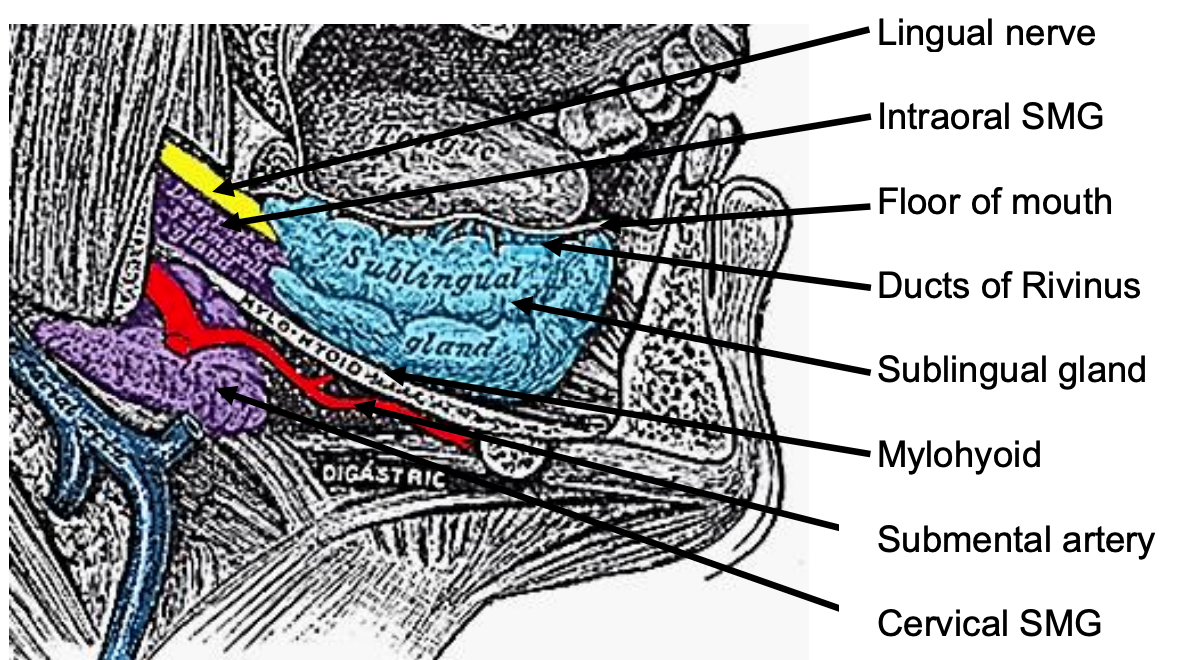
Малюнок 6: Внутрішньоротовий огляд лівої під'язикової залози з протоками Rivinus, підщелепної залози і протоки, мовного нерва і мілогіоїдних м'язів
Малюнок 7: Сагітальний вид статі рота
Мілохоїдний м'яз утворює діафрагму рота і відокремлює ФОМ від субментального і підщелепного трикутників шиї (рис. 5, 6, 7).

Малюнок 8: XiIn супроводжується раніновимі венами
Між слизовою і мілогіоподібним м'язом розташовуються такі структури: парні геніоїдні м'язи в середній лінії (рис. 5); під'язикові слинні залози (рис. 5-7), підщелепні протоки ( Рис. 5, 6), оральний компонент підщелепних слинних залоз (рис. 5-7), геніоглоссірующего м'яза (рис. 8), а також мовної (рис. 5-7) і підглосової нерви (рис. 8).
Парні під'язикові слинні залози розташовуються під слизовою переднього дна рота, перед підщелепними протоками і над мілогіоїдними і геніоїдними м'язами (рис. 5, 6, 7). Залози стікають через 8-20 вивідних проток Rivinus в підщелепну протоку, а також безпосередньо в рот на піднесеному гребені слизової оболонки називається пліка fimbriata, яка утворена залозою і розташована по обидва боки від вуздечки язика (рис. 6, 7).
Підщелепний проток розташовується відразу глибоко до слизової передньої і бічної ФМ і відкривається в ротову порожнину в обидві сторони від вуздечки (рис. 4, 5, 6).
Мовний нерв забезпечує відчуття до підлоги рота. Вона перетинається глибоко до підщелепної протоки в бічному дні рота (рис. 5, 6, 7). У передній ФМ вона розташована ззаду від протоки (рис. 5).
Ранінові вени видно на вентральній поверхні язика, і супроводжують підглосовий нерв (рис. 4, 8).

Малюнок 9: Лінгвальна артерія
Артеріальне постачання мови та ФОМ походить від мовної артерії та її гілок (ранінова артерія, dorsalis linguae та під'язикові артерії) (рис. 8, 9); і мілогіоїдна і субментальні гілки лицьової артерії.
Мовна артерія виникає із зовнішньої сонної артерії між верхньою щитовидною і лицьовою артеріями і курсує навскоси вперед і медіально до більшої рогівки під'язикової оболонки (рис. 8, 9).
Потім він петлі вниз і спереду і перетинає медіальний до XiIn і стилогіоподібний м'яз. Потім він прямує прямо вперед нижче hyoglossus і, нарешті, піднімається як ранінова артерія (profunda linguae) підслизово на нижній поверхні язика аж до його кінчика; він лежить по обидві сторони від genioglossus і супроводжується мовним нервом. Дві або три невеликі спинні язичкові артерії виникають під під'язикової оболонкою і піднімаються до задньої частини спинного відділу язика і постачають слизову оболонку задньої ФОМ, і ротоглотки. Під'язикова артерія виникає з мовної артерії на передньому краї під'язикової артерії і проходить вперед між геніоглоссом і мілогіоїдом і постачає під'язикову слинну залозу і слизову оболонку ФОМ і ясен (рис. 8, 9). Гілка під'язикової артерії проколює мілогиоподібний м'яз і анастомози під'язикової гілкою лицьової артерії.
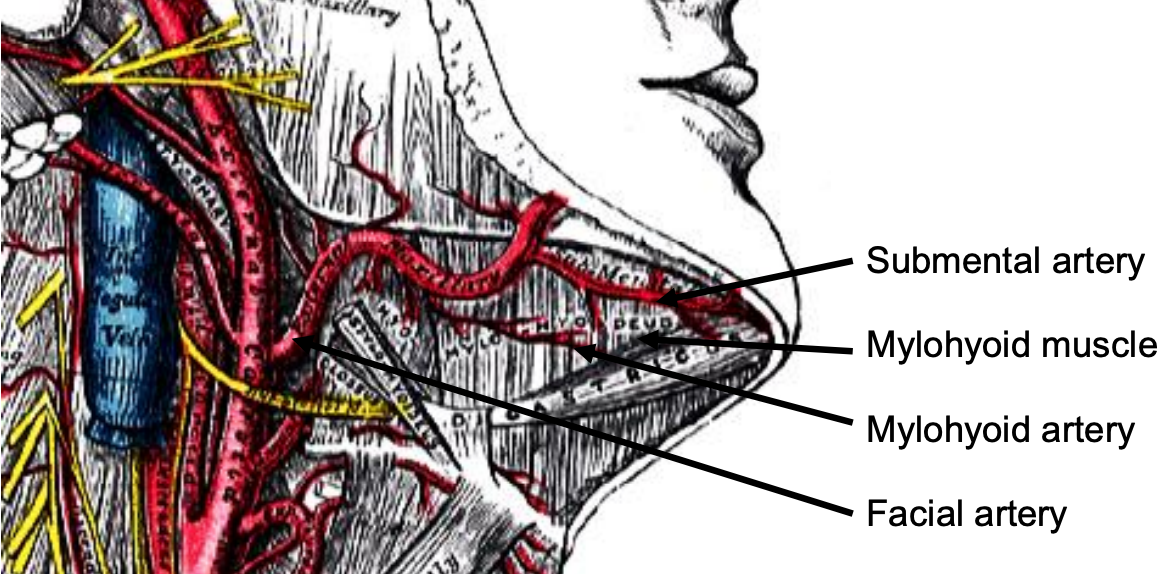
Малюнок 10: Лицьова артерія виходить ззаду заднього живота дігастральної (віддаленої) і породжує кілька гілок, включаючи субментарну артерію

Малюнок 11: Мілогіоїдна артерія є гілкою нижньої альвеолярної артерії
Субментальна гілка лицьової артерії йде по нижньому, внутрішньому краю нижньої щелепи (рис. 10). Мілогіоїдна артерія і вена зустрічаються, коли хірург піднімає підщелепну залозу від бічної поверхні мілогіоїда (рис. 10 & 11). Він відгалужується від нижньої альвеолярної артерії безпосередньо перед тим, як увійти в нижньощелепний отвір, перетинає мілогіоїд і зникає спереду позаду дігастрального. Він має зв'язки з підментальної артерією, а через дефект мілогіоїда з під'язиковою артерією в підлозі рота.

Малюнок 12а: Приєднання мілогіоїдних, геніоїдних, геніоглоссов та дігастральних м'язів до внутрішнього аспекту нижньої щелепи

Малюнок 12b: Прикріплення м'язів до зовнішнього аспекту нижньої щелепи і розташування психічного отвору
Нижня щелепа утворює периферичну межу ФОМ і може бути залучена пухлинами ФОМ або може бути розділена (мандибулотомія) або резекція (альвеолектомія/крайова мандибулектомія/сегментарна мандибулектомія/гемімандибулектомія). Важливими хірургічними особливостями є положення психічного форамина, через яке виходять психічні нерви для іннервації нижньої губи, мілогіоїдної лінії, до якої прикріплюється мілогіоподібний м'яз, а при плануванні крайової мандибулектомії - висота тіла нижньої щелепи і глибина зубних коренів ( Малюнки 12а, б).

Малюнок 13: Положення психічного отвору в розсмоктуваної нижньої щелепи
Психічний отвір і нижній альвеолярний нерв можуть бути дуже близько до верхньої поверхні резорбованої нижньої щелепи, як це спостерігається у літніх пацієнтів з адентією (рис. 13). Крайова мандибулектомія також може бути неможливою в такій резорбированной нижньої щелепи через відсутність залишкової кістки.
Хірургічні цілі
- Чіткі поля резекції
- Уникайте післяопераційних ороцервікальних свищів
- Оптимізуйте космезу та функцію
- Підтримуйте довжину і рухливість мови
- Уникайте об'єднання виділень та їжі в реконструйованому FOM
- Уникайте непрохідності підщелепних проток
- Уникайте травмування мовних і підглянцевих нервів
- Підтримуйте безперервність і силу нижньої щелепи
- Відновлення зубного ряду
Автор виступає за елективний рівень розсічення шиї (END) I-IV для плоскоклітинних карцином товщиною >4 мм та/або >T2 стадії. Корисним правилом є те, що пальпується пухлина, ймовірно, матиме товщину пухлини, яка вимагає END. Пухлини передньої ФОМ, які наближаються до середньої лінії, вимагають двостороннього END.
Решта цієї глави буде присвячена хірургічному лікуванню первинної пухлини.
Передопераційна оцінка
- Чи є синхронні праймеріз, або шийні або віддалені метастази?
- Чи можна резектувати пухлина? Крім пухлин, які поширюються ззаду, щоб залучити сонну оболонку, дуже мало пухлин ФОМ є нездійсненними. Ключовим міркуванням є хірургічна захворюваність; це, в свою чергу, залежить від діапазону та надійності реконструктивної хірургії, які доступні, наприклад, резекція нижньої щелепи за середньою лінією може бути зроблена лише в тому випадку, якщо можна реконструювати кістку з вільним клаптем малогомілкової кістки, щоб уникнути деформації Енді Гампа ( Малюнок 3).
- Чи існують клінічні докази периневральної інвазії (ПНІ)? Обстежте пацієнта на неврологічний дефіцит гіпоглосального, психічного, нижнього альвеолярного і мовного нервів. Може спостерігатися розширення альвеолярного каналу на нижньощелепної ортопантомографії (Panorex). МРТ може продемонструвати ПНІ. Якщо є докази ПНІ, то уражений нерв слід розсікати проксимально до отримання чіткого краю пухлини на замороженому розрізі. У випадку нижнього альвеолярного нерва для цього потрібна гемі- або сегментарна мандибулектомія, яка охоплює весь нижній альвеолярний канал.
- Стан зубного ряду? Каріозні зуби можуть викликати остеорадіонекроз. Каріозні зуби, помічені на Panorex, можуть бути видалені під час операції
- Нижня щелепа: Раки FOM, що включають нижню щелепу, вимагають адекватних онкологічних полів, можуть вимагати реконструкції кісткового клаптя та мають високі місцеві частоти рецидивів. Пухлина може залучати окістя, вторгнутися лише у внутрішню кору або залучати мозкову кістку. Пухлини, що включають лише слизову оболонку мовних альвеол, прилеглу до нижньої щелепи, але не вторгаючись у кістку, або лише розмиваючи кору, вимагають лише крайової мандибулектомії, тоді як відверта інвазія нижньої щелепи та залучення мозку вимагають сегментарної резекції.
Фактори ризику інвазії пухлини нижньої щелепи включають розмір, місце та глибину інвазії м'яких тканин; більші та глибші пухлини частіше поширюються на нижню щелепу і врешті-решт вторгаються в нижню щелепу. Схема поширення всередині кістки пов'язана з пухлиною, а не анатомічними факторами, що забезпечують потенційні шляхи та бар'єри для поширення пухлини 1. Пухлини потрапляють в нижню щелепу в точках абатмента (часто стик прикріпленої та відображеної слизової оболонки як у зубчастих, так і в адентійних нижніх щелепах), а не переважно через оклюзійну поверхню, нервову фораміну або пародонтальні мембрани. Наявність або відсутність зубів не впливає на закономірності інвазії, а збільшена висота альвеолярної кістки в зубчастих щелепах не затримує інвазивні структури ураження кісток.
Існує два закономірності інвазії пухлини нижньої щелепи; 1 з інвазивним малюнком пальці та острівці пухлини просуваються самостійно в губчасті простори з малою остеокластичною активністю і без втручання сполучної тканини; з ерозивним малюнком , пухлина просувається по широкому фронту з сполучнотканинним шаром і активними остеокластами, що відокремлюють пухлину від кістки. Ерозивний малюнок може прогресувати до інвазивної картини, залежно від ступеня та глибини вторгнення. Інвазивна картина пов'язана зі значно більшою частотою локального рецидиву та нижчою 5-річною специфічною виживаністю захворювання 2.
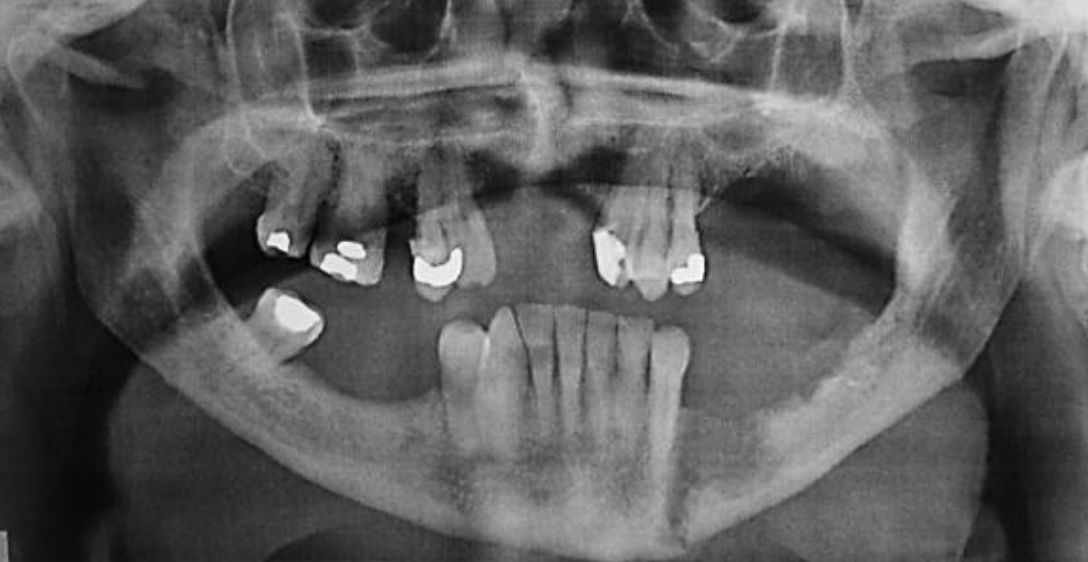
Малюнок 14: Панорекс вид ерозії та патологічного перелому

Малюнок 15: Ерозія кірки, видима на КТ
Панорамна рентгенографія (Panorex) коштує недорого і забезпечує відмінний огляд тіла, рамусу, і нижнього альвеолярного каналу (рис. 14). Він має чутливість 80-92% і 72-88% специфічність для інвазії нижньої щелепи. 3,4 Вищележачий хребет може затемнити симфізарну область, і може бути важко диференціювати пародонтоз та ерозію пухлини. КТ (рис. 15) схильні недооцінювати наявність і ступінь інвазії. МРТ і однофотонна емісійна КТ (SPECT) набагато більш чутливі, але вони схильні завищувати ступінь ураження кісток. 5


Малюнок 16а, б: Періостальна зачистка виявляє нормальну кістку та придатність до маргінальної мандибулектомії
За відсутності КТ хірург може вибрати періостальне видалення пухлини з кістки під час резекції, щоб оглянути кістку на наявність доказів інфільтрації пухлини та вирішити, як діяти далі. Періостальна зачистка легко проводиться за допомогою периостального елеватора і є найбільш точним методом визначення ерозії кісток. 6 Він має чутливість 96% і специфічність 65%. 3 (Рис. 16а, б).
Показання до резекції кістки включають передопераційні клінічні або рентгенографічні результати, що свідчать про ураження нижньої щелепи; або якщо пухлина прилипає до нижньої щелепи, а рентгенологічна інвазія відсутня, інтраопераційне періостальне зачистки може бути зроблено для доказів інвазії кісток як ступінь інвазія буде диктувати, чи вказана гранична або сегментарна резекція.
Крайова мандибулектомія показана при ракових захворюваннях, що зазіхають на, прилипають до кори нижньої щелепи або поверхнево вторгуються; карциномі ясен з поверхневою інвазією кісток на рівні зубної альвеоли; і для коркової інвазії, але тільки якщо висота нижнього контуру залишку нижня щелепа зберігається. Тому важливо визначити вертикальну висоту нижньої щелепи клінічно або за допомогою Panorex, щоб передбачити, чи потрібен вільний кістковий композитний клапоть для зміцнення решти нижньої щелепи.
Сегментарна мандибулектомія показана для медуллярної інвазії; попередня променева терапія; для підтримки онкологічного запасу міцності м'яких тканин при більш глибоко вторглися пухлині; і якщо неадекватна кістка залишиться, якщо робиться гранична мандибулектомія.
Необхідні краї резекції щонайменше 1-2 см незадіяної кістки, виміряні від макроскопічної пухлини або підозри на ураження кістки. Для цього може знадобитися видалення 1 зуба по обидва боки пухлини у зубчастих пацієнтів. Деякі хірурги включають весь нервовий сегмент, коли присутній інвазія кісткового мозку.
6. Який тип реконструкції потрібен?
7. Чи потрібна трахеостомія? Пацієнтам з невеликими пухлинами передньої ФОМ може не знадобитися тимчасова трахеостомія. Однак всякий раз, коли втрачається гортанна підтримка мілогіоїдних, геніоїдних та геніоглосових м'язів, і особливо коли клапоть використовується для реконструкції дефекту FOM, пацієнт ризикує обструкцією дихальних шляхів і повинен мати тимчасову трахеостомію.

Рисунок 17: Підщелепний проток транслокований на праве бічне дно рота і пришивається до слизової оболонкою вікріловим швом
8. Підщелепні слинні залози: Пухлина ФОМ може вторгнутися в підщелепну протоку і викликати тверду фіброзну підщелепну слинну залозу, яку можна сплутати з метастазуванням лімфатичного вузла. У невеликій пухлині T1 передньої FOM, яка включає протоку, в якій END не планується, решту протоки, можливо, доведеться транслокувати, щоб зберегти слинний потік. Це просто робиться шляхом тунелювання над протокою гемостатом трохи нижче слизової латеральної ФОМ. Кінець пересіченого протоки потім захоплюється гемостатом і проходить ззаду уздовж тунелю і доставляється через колотий розріз. Закріплюється на слизовій оболонці розсмоктується швом (рис. 17).
Анестезія
Інтубація носа супроводжується трахеостомією. Періопераційні антибіотики вводять протягом 24 годин.
Хірургічний доступ
Малюнок 18: Зубний блок прикусу розміщений між бічними зубами, щоб тримати рот відкритим
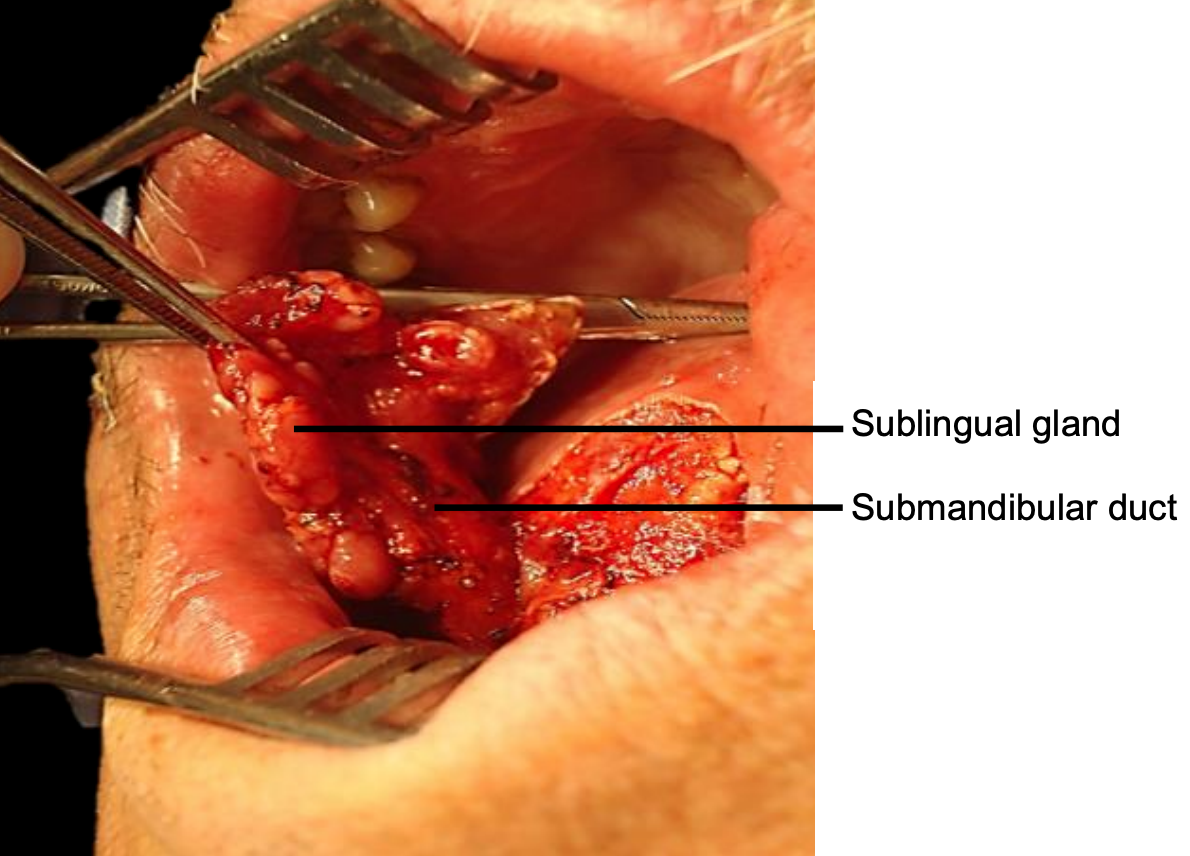
Малюнок 19: Самоутримуючий ретрактор на місці; під'язикова слинна залоза та підщелепна протока
Трансоральні: Менші пухлини (T1-T2) зазвичай легко січуть, хоча відкритий рот у пацієнта з адентією. Рот тримається широко відкритим або зубним блоком прикусу (рис. 18), або самоутримуючим ретрактором, який дбає про захист зубів (рис. 19).
Однак резекція передньої пухлини FOM може бути досить складною для пацієнта з повним набором нижніх зубів, оскільки зуби можуть перешкоджати доступу до передньої FOM.

Малюнок 20: Цей крайовий дефект мандибулектомії був покритий просуванням слизової оболонки ясен над кісткою і пришивання її до краю дефекту FOM
У таких випадках може знадобитися видалення нижніх зубів і для доступу може знадобитися гранична мандибулектомія (рис. 20) або мандибулотомія. Коли пухлина FOM примикає до передньої нижньої щелепи, то виконання граничної мандибулектомії в безперервності з повторним розрізом пухлини значно полегшує резекцію шляхом звільнення пухлини.

Малюнок 21: Розріз розщеплення губ середньої лінії та попереднє покриття нижньої щелепи перед проведенням сегментарної мандибулектомії та резекції пухлини
Розкол губ середньої лінії: Губа розділена в середній лінії після забивання/маркування кордону vermillion, щоб забезпечити точний ремонт. М'які тканини відриваються від передньої частини нижньої щелепи (рис. 21).
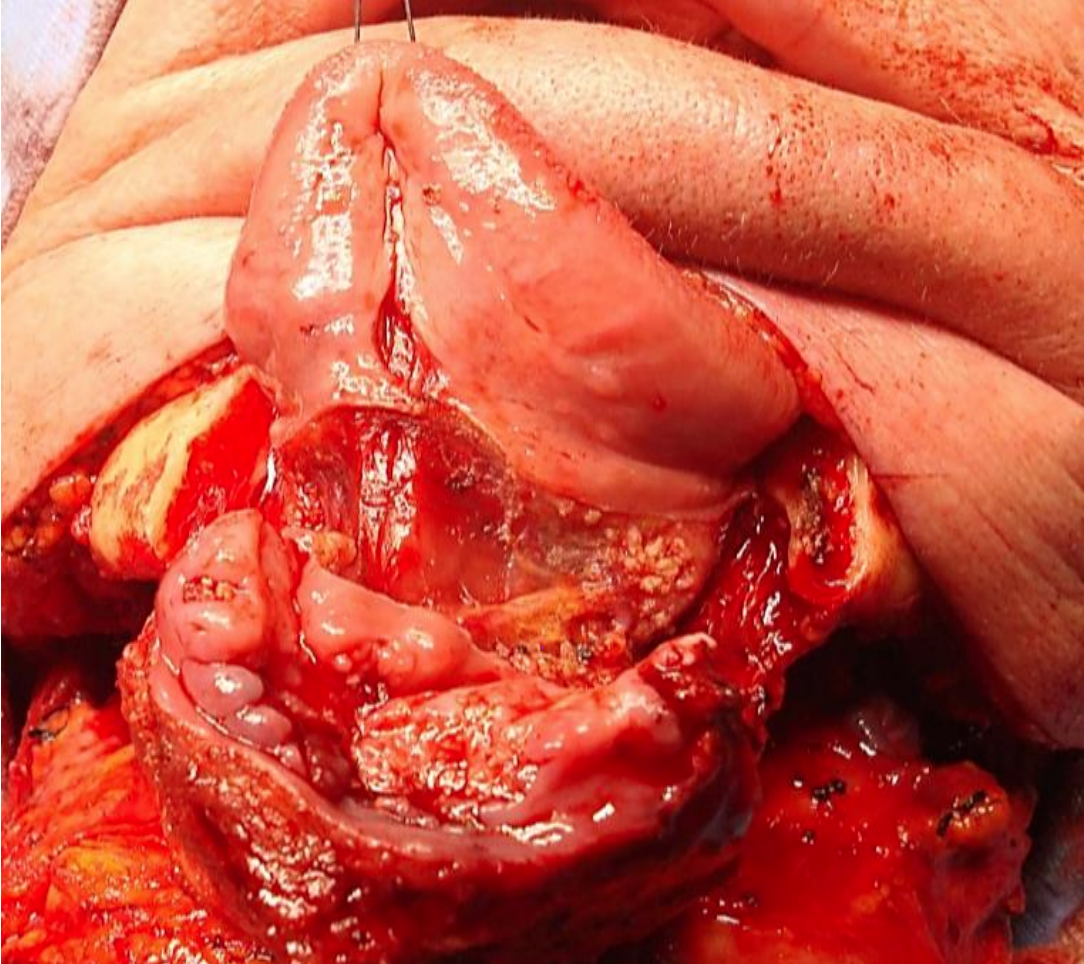
Малюнок 22: Підхід козирка з передньою сегментарною мандибулектомією при раку передньої ФОМ та ясен
Клапоть козирка: Це досягається шляхом розрізання уздовж ясеневої та ясенівобукальної борозни приблизно на 1 см від кістки, щоб дозволити розміщення швів при закритті рани, а потім зачистки м'яких тканин із зовнішнього аспекту нижньої щелепи. Слідкуйте за тим, щоб не перетинати душевні нерви, якщо їх вдасться врятувати. Потім шкірний клапоть втягується зверху, щоб оголити нижню щелепу (рис. 22).
Витягування: Це може бути використано, коли пухлина зупиняється на деякій відстані від внутрішнього аспекту нижньої щелепи. Після двосторонніх розсічень шиї рівнів 1a і 1b нижньощелепні прикріплення передніх живота дігастрального, мілогіоїдного, геніоїдного і геніоглоссу поділяються з електрокаутерія, що працює від нижньої (рис. 12а). Слизова передньої ФОМ потім ділиться на 1 см від внутрішнього аспекту нижньої щелепи (для полегшення подальшого відновлення). Це дозволяє хірургу доставити передній FOM і передній язик в шию, а потім приступити до резекції.
резекція пухлини
Спочатку завершити Рівні 1a і b розсічення (ів) шиї, перш ніж приступити до резекції. Це дозволяє хірургу прорізати м'язи в FOM і язик, знаючи розташування XiIn, мовного нерва і мовної артерії.
Мандибулектомія: Якщо планується маргінальна або сегментарна мандибулектомія, її слід зробити перед резекцією пухлини ФОМ, оскільки вона покращує хірургічне опромінення. Якщо потрібно зробити сегментарну мандибулектомію, то попередньо простеліть нижню щелепу реконструкційною пластинкою, щоб забезпечити вирівнювання зубів і хороший кістковий контур (рис. 20). Крайова мандибулектомія робиться з невеликими гострими остеотомами, щоб уникнути ненавмисного перелому нижньої щелепи, або за допомогою силової коливальної або зворотно-поступальної пилки. При крайової мандибулектомії розріз роблять похило, щоб зберегти висоту зовнішньої кори для міцності нижньої щелепи, але для видалення внутрішньої кори, яка впирається в пухлину. При сегментарної мандибулектомії кістка розрізається не менше 2 см від видимої пухлини (рис. 22).
Пухлина: Після завершення мандибулектомії тримайте кістку прикріпленою до зразка пухлини та розділіть слизову оболонку ясен на внутрішній стороні кісткових розрізів; це звільнить пухлину від кістки та полегшить доставку пухлини в хірургічне поле. Визначте та збережіть підщелепний проток (и), а також мовний і підглосальний нерв (и), якщо це можливо. Під'язикова залоза може зустрічатися при передніх резекціях раку ФОМ (рис. 19).
Використовуйте діатермію для резекції пухлини з полями не менше 1 см. Припікають судини раніну під час резекції. Більші гілки мовної артерії перев'язуються в міру їх зустрічі. Отримайте заморожений розділ підтвердження чітких полів пухлини, якщо вони доступні.
Ремонт
Після резекції хірург ретельно оцінює дефект, щоб визначити, як найкраще відновити форму і функцію, тобто цілісність і контур нижньої щелепи, а також усну компетентність, жування, пероральний транспорт, ковтання і мова.
Покажчики реконструкції
- Рухливість мови є ключем до ротової функції
- Вкрай важливо, щоб реконструктивні хірурги слідкували за пацієнтами довгостроково, щоб дізнатися, як найкраще оптимізувати функціональну конструкцію клаптя.
- Довжина язика важливіше ширини
- Ніколи не пришивайте край язика до ясен; в таких випадках завжди підтримуйте рухливість мови клапаном
- Уникайте прив'язки кінчика язика
- Деякі дефекти краще залишити відкритими для загоєння вторинним наміром зберегти рухливість
- Просто формування клапоть відповідно до резекції тканини цілком може відновити форму, але може мати погані функціональні результати.
- Занадто широкий клапоть у ФОМ спричинить об'єднання слини і негативно вплине на пероральний транспорт
- Крайова мандибулектомія може бути зроблена в рамках реконструктивної процедури, щоб хірург міг пришивати слизову оболонку ясен або ясеніволабіального до слизової оболонки ФОМ або клаптя (рис. 20)
- Зменшити ризик виникнення ороцервікального свища шляхом наближення мілогіоїда до двогастрального м'яза шиї та забезпечення того, щоб всмоктувальний дренаж не розміщувався у верхній частині шиї
Відсутність ремонту: Невеликі та/або поверхневі резекції над мілогіоїдом, які не спілкуються з розсіченням шиї, можуть бути залишені відкритими для загоєння, як рана тонзилектомії. Протистояти спокусі ушивати такі дефекти, оскільки це може змінити форму язика або зафіксувати мову до передньої ФОМ.
Первинне закриття: Уникайте прив'язки або спотворення язика. Зверніть увагу на коментар щодо граничної мандибулектомії вище (рис. 20).

Малюнок 23: Загоєний розщеплений шкірний трансплантат над крайовим дефектом мандибулектомії 7
Розщеплений шкірний трансплантат: Це може бути використано для покриття дефекту, який в іншому випадку можна було б залишити відкритим, але для занепокоєння щодо наскрізного зв'язку з шиєю або над крайовим дефектом мандибулектомії (рис. 23). Шкіру зашивають до країв дефекту розсмоктуються швами, кінці яких залишають довжиною в кілька сантиметрів. Поверх шкірного трансплантата накладається валик з антисептичнопросоченої марлі і зав'язується довгими швами. Підсипку знімають приблизно через 5 днів.
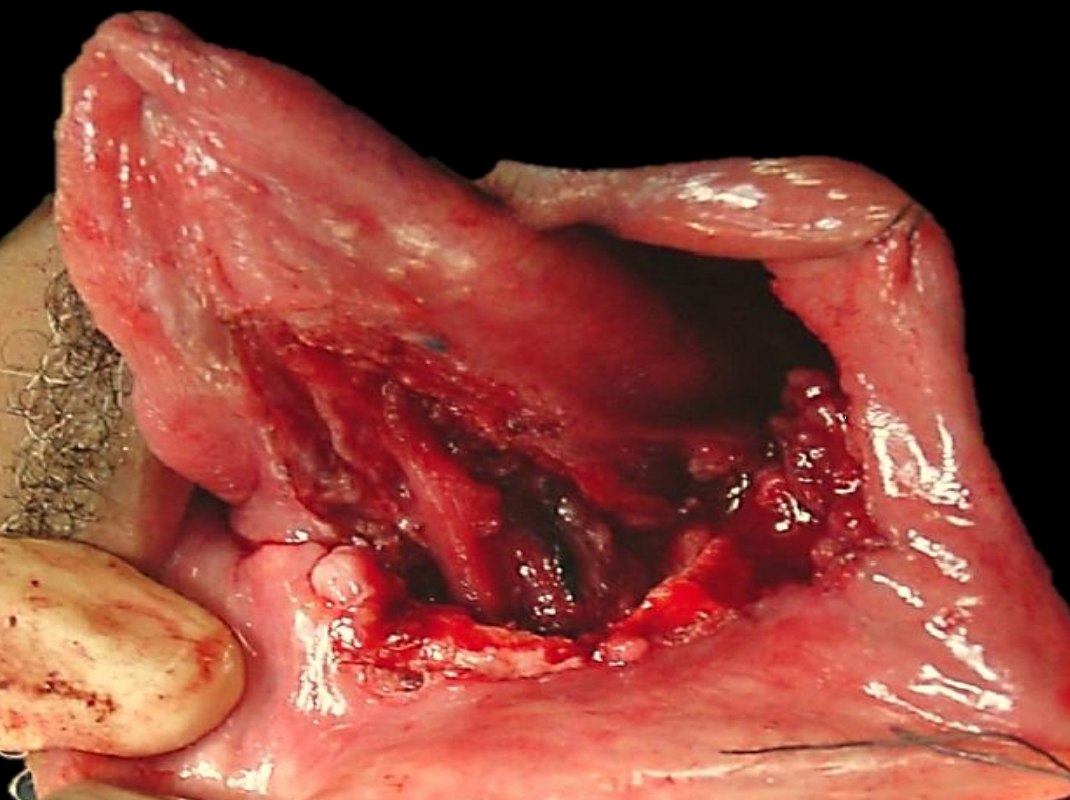
Малюнок 24а: Дефект ФОМ з граничною мандибулектомією

Малюнок 24b: Букцинаторний клапоть на основі лицьової артерії

Малюнок 24c: Букцинаторний клапоть для резекції FOM з граничною мандибулектомією
Букцинаторний міослизовий клапоть: (рис. 24a-c) Це відмінний клапоть як для передніх, так і для бічних дефектів FOM, оскільки він має ті ж фізичні якості, що і тканини ФОМ. Ніжка, однак, перетинає нижню щелепу і тому найкраще підходить для пацієнтів з адентією, пацієнтів з відсутніми зубами або які перенесли граничну мандибулектомію. (Див. Розділ: Букцинаторний міослизовий клапоть)

Малюнок 25: Носогубний клапоть, вставлений в бічний FOM
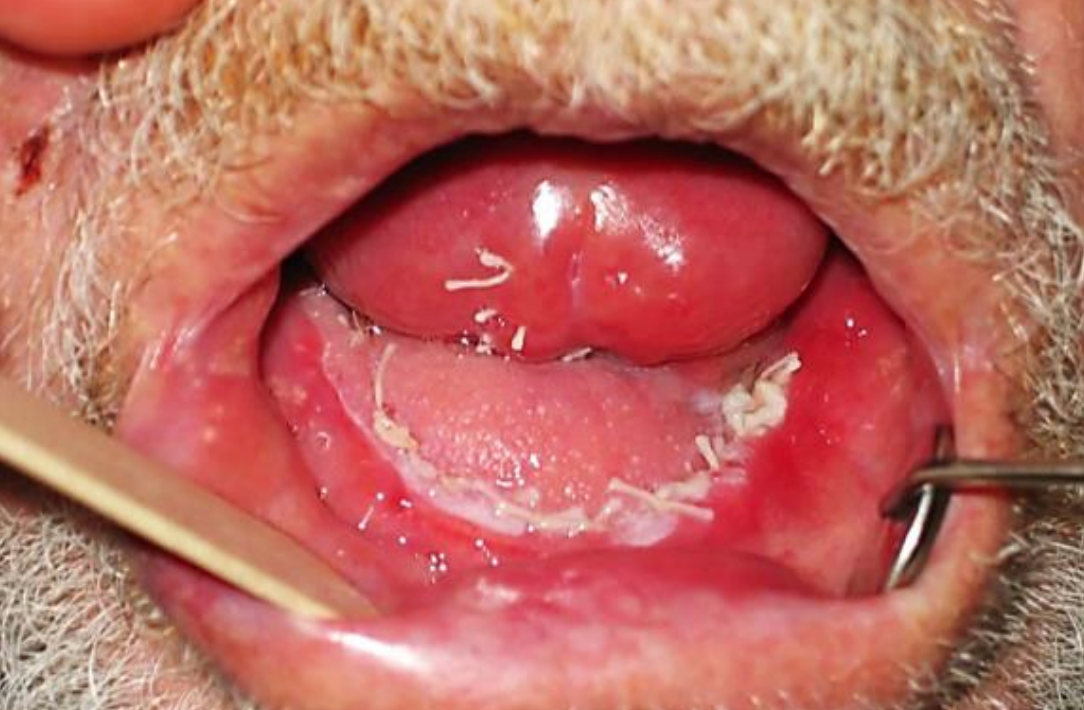
Малюнок 26: Реконструкція носогубного клаптя переднього дефекту FOM
Носогубний клапоть: Носогубний клапоть можна використовувати як для бічних, так і передніх дефектів FOM (рис. 25, 26) (Див. Розділ: Носогубний клапоть для реконструкції порожнини рота)
Субментальна артерія острівний клапоть: Хоча це варіант, проблеми існують рівні очищення 1a і 1b шиї (див. Розділ: Субментальна артерія острівний клапоть)
Надключичний клапоть: Це має чудові властивості для підлоги рота, будучи тонким і податливим, як радіальний вільний клапоть передпліччя (див. Розділ: Надключичний клапоть)
Грудний головний клапоть: Цей клапоть використовується лише в тому випадку, якщо інші клапани, перераховані, недоступні. (Див. Розділ: Великий грудний клапоть)

Малюнок 27а: Маргінальна мандибулектомія
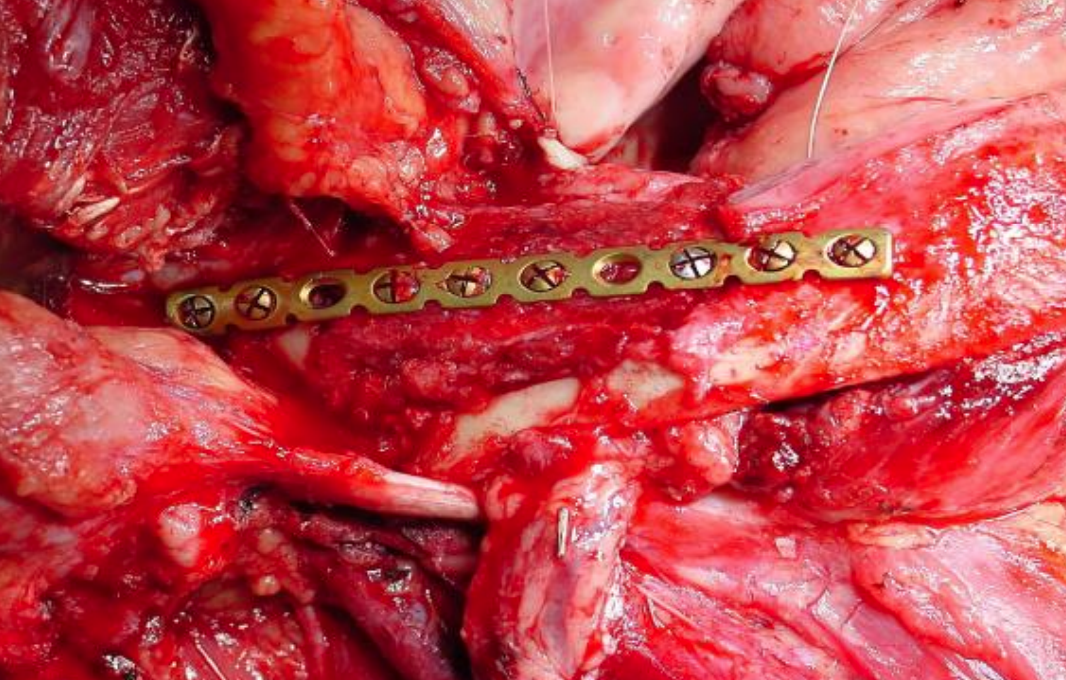
Малюнок 27b: Накладка радіального кістково-шкірного клаптя
Радіальний вільний клапан передпліччя: Це популярний вибір для ремонту FOM, оскільки клапоть тонкий і податливий. Остеошкірний клапоть може бути використаний як накладний трансплантат з крайовими дефектами мандибулектомії (рис. 27а, б) (Див. Розділ: Радіальний вільний клапоть передпліччя)
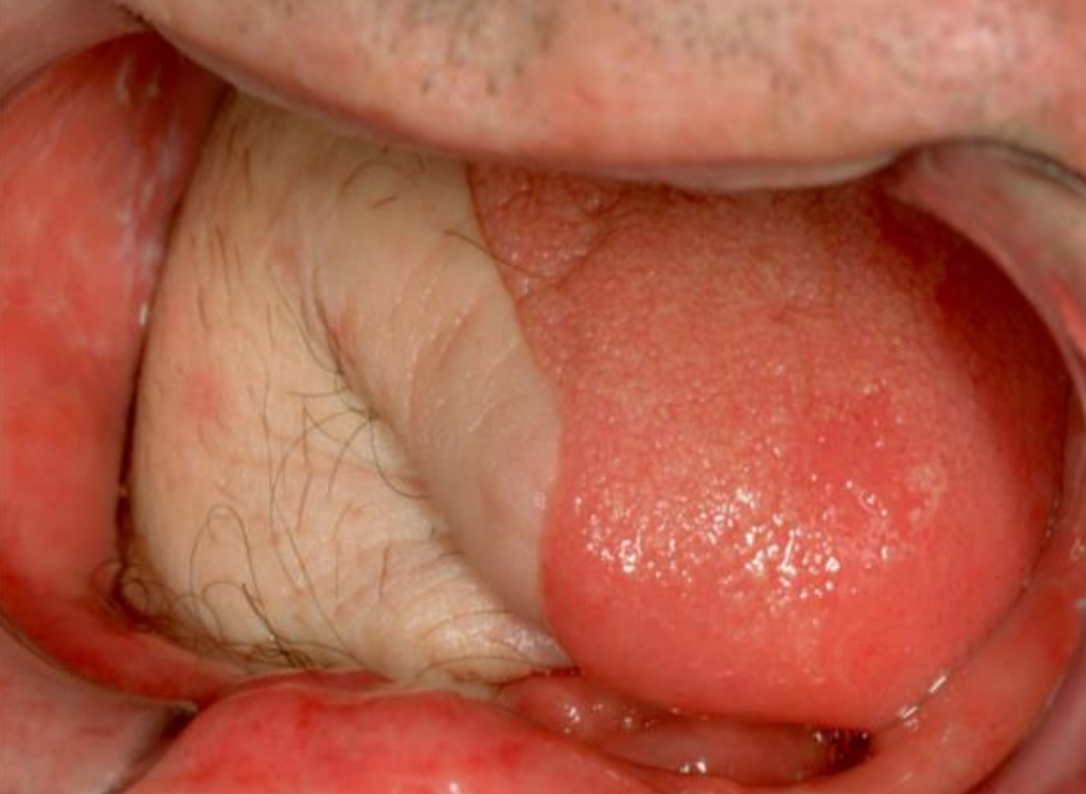
Малюнок 28: Передньолатеральний вільний клапоть стегна, що використовується для латеральної FOM та дефекту
Передньолатеральний вільний клапоть стегна: (Рис. 28) М'яз, заготовлений за допомогою клаптя, може бути пристосований відповідно до обсягу дефекту, який потрібно заповнити. Однак він менш податливий, ніж променевий вільний клапоть передпліччя і підходить лише для реконструкції порожнини рота у пацієнтів з тонкими стегнами. (Див. Розділ: Передньолатеральний вільний клапоть стегна)
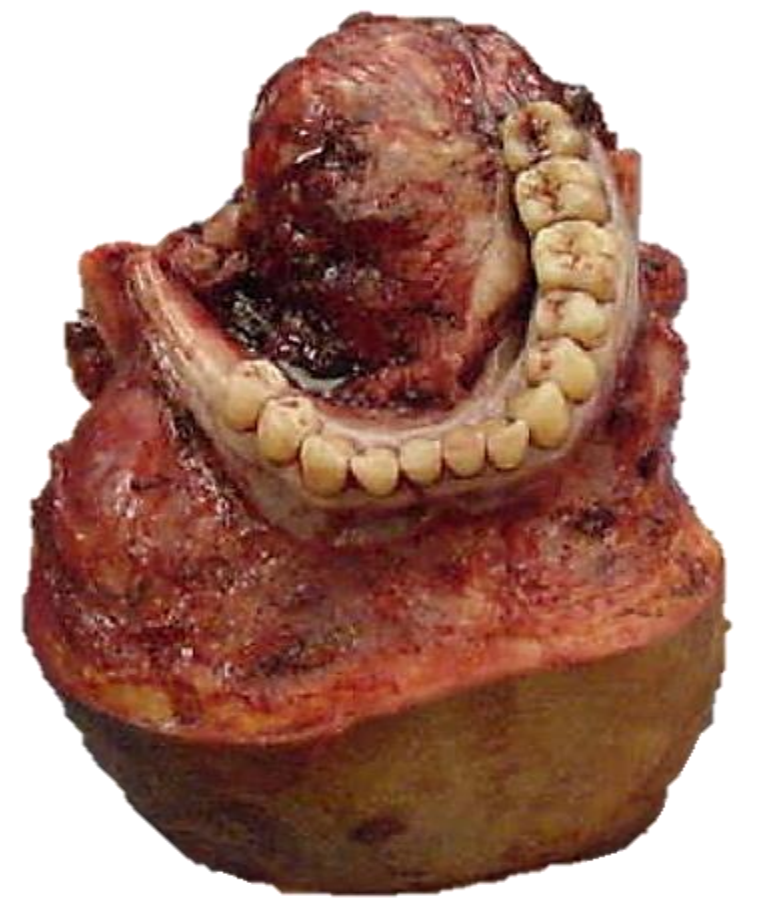
Малюнок 29а: Резекція FOM незначної пухлини слинних залоз
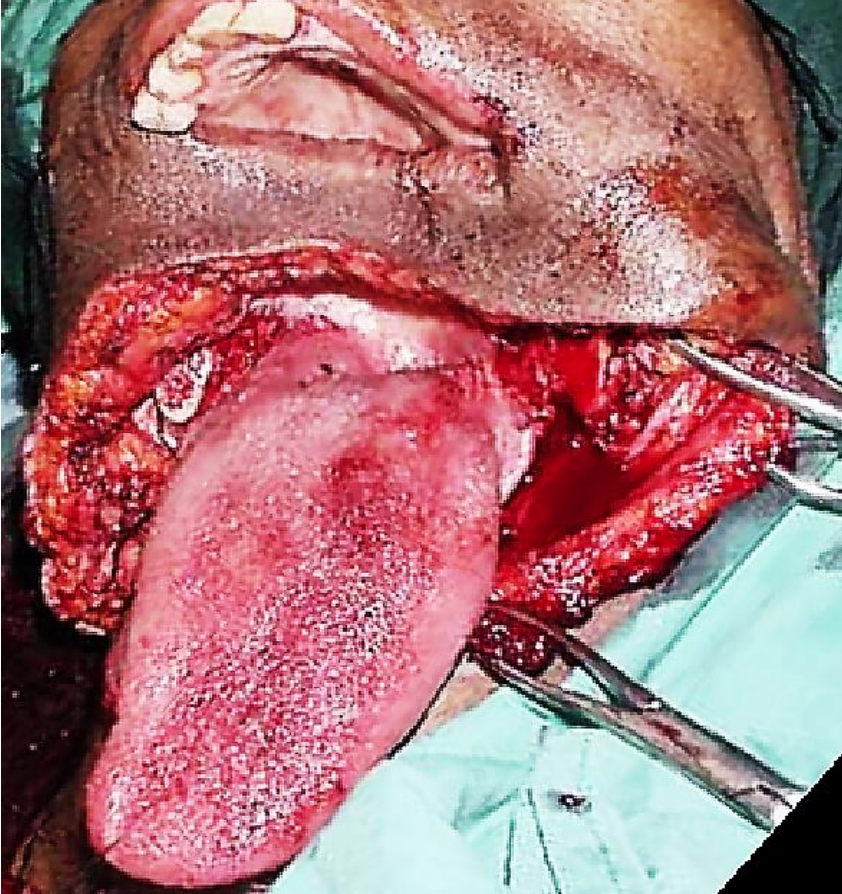
Малюнок 29b: Примітка відсутнє тіло нижньої щелепи і ФОМ

Малюнок 29c: Нижня щелепа реконструйована з вільним клапаном малогомілкової кістки
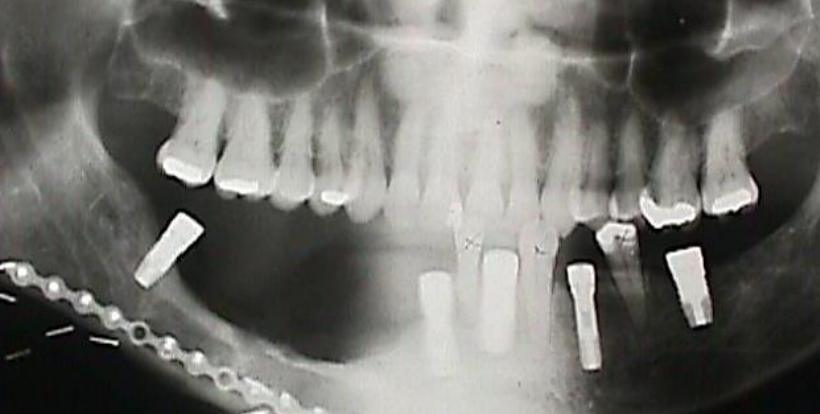
Малюнок 30а: Зубні імплантати після вільного клапота малогомілкової кістки для сегментарної мандибулектомії
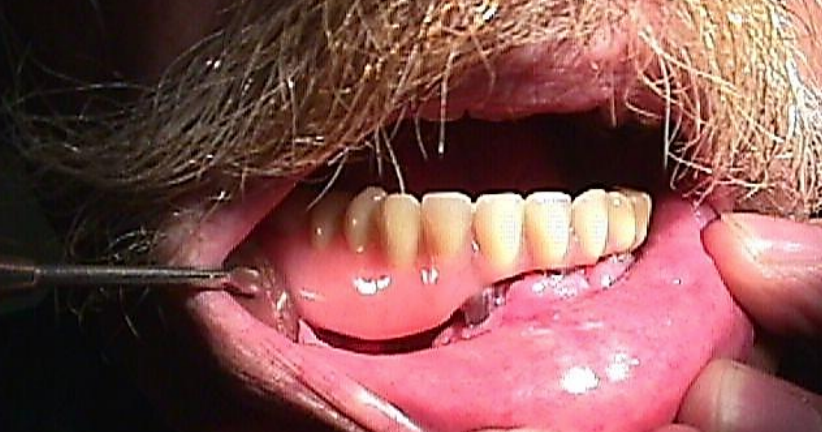
Малюнок 30b: Протез ковзають на місце над імплантатами
Вільний клапоть малогомілкової кістки: Це робоча конячка реконструкції нижньої щелепи після сегментарної мандибулектомії (рис. 29 а-с). але також може використовуватися як накладний клапоть. Він також підходить для зубних імплантатів (рис. 30а, б). (Див. Розділ: Вільний клапоть малогомілкової кістки)
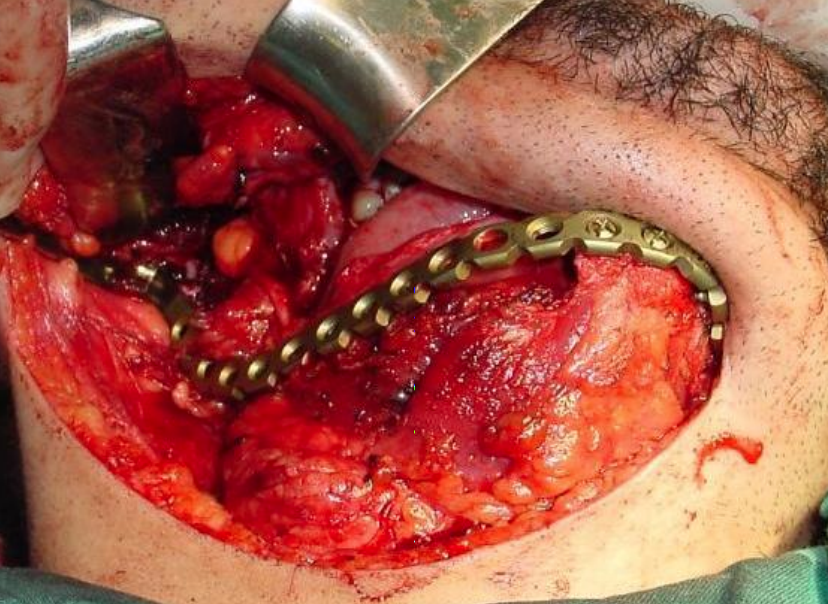
Малюнок 31: Титанова пластина
Титанова реконструкція пластини: Хоча її можна використовувати для заміни нижньої щелепи, вона схильна до видавлювання як всередину рота, так і через шкіру (рис. 31).
Остаточні коментарі
Резекція пухлин ФОМ є складною задачею, особливо з точки зору оптимізації ротової функції. Хірургічна команда повинна освоїти широкий спектр реконструктивних методів, щоб забезпечити найкращі функціональні та косметичні результати.
Посилання
- Браун JS, Lowe D, Kalavrezos N, D'Souza J, Magennis P, Woolgar J. Шаблони інвазії та шляхи проникнення пухлини в нижню щелепу плоскоклітинним раком порожнини рота. Голова шия. 2002; 24 (4) :370-83
- Шоу Р.Дж., Браун JS, Вульгар Н.А., Лоу Д, Роджерс С.Н., Воган ЕД. Вплив картини інвазії нижньої щелепи на рецидиви та виживання при плоскоклітинному раку ротової порожнини. Голова шиї J Наукова специфікація Голова шиї 2004; 26 (10) :861-9
- Rao LP, Das SR, Mathews A, Naik BR, Chacko E, Pandey M. Нижньощелепна інвазія при плоскоклітинному раку порожнини рота: дослідження шляхом клінічного огляду та ортопантомограми. Int J Щелепно-лицьова хірургія 2004; 33 (5) :454-7
- Acton CHC, Layt C, Gwynne R, Cooke R, Seaton D. Дослідження модальностей інвазії нижньої щелепи плоскоклітинним раком. Ларингоскоп. 2000; 110 (12) :2050-5
- Браун JS, Браун Р.М. Фактори, що впливають на закономірності інвазії нижньої щелепи плоскоклітинним раком ротової порожнини. Int J Щелепно-лицьова хірургія 1995; 24 (6) :417-26
- Генден Е.М., Рінальдо А., Джейкобсон А. Управління інвазією нижньої щелепи: Коли підходить крайова мандибулектомія? Оральний онколь 2005; 41 (8) :776-82
- Deleyiannis F, Dunklebarger J, Lee E, Gastman B, Lai S, Ferris R, Myers EN, Johnson J. Реконструкція маргінального дефекту мандибулектомії: оновлення. Am J Отоларингол голови шиї Med Surg. 2007; 28 (6): 363-6
Клінічна практика AfHNs Керівництво щодо раку порожнини рота в країнах, що розвиваються, та обмежені налаштування ресурсів
https://developingworldheadandneckca...e-oral-cavity/
Автор
Gerrit Viljoen MbChB
Відділення отоларингології
Університету
Кейптауна Кейптаун, Південна Африка
dr.gerrit.viljoen@gmail.com
Автор & Редактор
Йохан Фаган
MbChB, FCS (ORL),
професор та голова
відділу отоларингології
Університету Кейптауна,
Кейптаун, Південна Африка
johannes.fagan@uct.ac.za
