1.16: Ларингектомія - Супраглоттіческая
- Page ID
- 68982
АТЛАС ВІДКРИТОГО ДОСТУПУ ОТОЛАРИНГОЛОГІЇ, ОПЕРАТИВНОЇ ХІРУРГІЇ ГОЛОВИ ТА ШИЇ
СУПРАГЛОТТИЧНА ЛАРИНГЕКТОМІЯ
Джонас Джонсон
Лікування раку надгортані знаходиться в постійному стані еволюції. Клініцисти прагнуть забезпечити пацієнтам найкращий можливий функціональний результат під час контролю пухлини. Терапевтичні варіанти для хворих на рак, обмежений надгортанної областю гортані, включають трансоральну мікрохірургічну резекцію, хіміопроменеву терапію, відкриту горизонтальну супраглоттіческую ларингектомію і супракрикоїдну ларингектомію.
Супраглоттіческая ларингектомія була вперше введена в Сполучених Штатах Америки понад 50 років тому. Він ефективно контролює обмежений рак за участю надгортанної частини гортані. Переважна більшість пацієнтів, які перенесли супраглоттіческую ларингектомію, можуть ковтати через рот через 10-14 днів після операції. Однак ризик виникнення аспіраційної пневмонії значний у пацієнтів з недостатнім кашлем і поганим легеневим резервом. Тому це не підходить для пацієнтів з серцево-легеневим компромісом, який є настільки значним, що вони не можуть тимчасово переносити помірні кількості аспірації. Цій групі пацієнтів не варто пропонувати дану процедуру.
Оцінка пацієнта
характеристики пухлини
Всі пацієнти з раком надгортані потребують ретельної попередньої оцінки, яка повинна включати ларингоскопію, а також візуалізацію. Ідеальними кандидатами є ті пацієнти з пухлиною, приуроченою до надгортані без участі будь-якого аритеноїда. Метастатична хвороба шийки матки дуже поширена для раку надгортанних ракових захворювань. Цей ризик становить обидві сторони шиї, оскільки гортань слід вважати середньою лінією структури. Тому рутинне двостороннє функціональне розсічення шиї рівнів 2, 3 та 4 підтримується для всіх пацієнтів, які отримували хірургічне втручання. Пацієнти з об'ємними або двосторонніми метастазами при прояві вважаються відносним протипоказанням до супраглоттіческой ларингектомії через передбачувану необхідність післяопераційного ад'ювантного опромінення. Більшість пацієнтів можуть переносити променеву терапію після надгортанної ларингектомії; однак вона майже незмінно порушує функцію з підвищеним ризиком аспірації.
Резекція розширення пухлини від арєпіглоткової складки до медіальної стінки піриформного синуса може бути виконана з модифікаціями, щоб стати частковою ларингофарингектомією. Розширення пухлини до валлекули та основи язика може бути розміщено, але цей вид пухлини потребує часткової резекції основи язика, що, в свою чергу, поставить під загрозу функціональний результат. Крім того, залучення основи мови майже завжди викличе післяопераційне опромінення, яке, знову ж таки, погано переноситься після супраглоттіческой ларингектомії.
Єдиним абсолютним протипоказанням до супраглоттіческой ларингектомії поширюється через параглоттичний простір неглибоко, так що площина резекції через шлуночки призведе до залишкової пухлини або поширення для залучення обох аритеноїдів. За цих обставин терапевтичні альтернативи включають хіміопроменеву терапію або тотальну ларингектомію.
Фізіологічні міркування пацієнта
Серцево-легенева функція пацієнта є важливим критерієм, який вимагає оцінки при розгляді супраглоттичної ларингектомії. Всім пацієнтам потрібна тимчасова трахеотомія, яка дозволяє лікувальній бригаді забезпечити відсмоктування та допомогти лікувати аспірацію. Однак пацієнти з поганим легеневим резервом не повинні проходити супраглоттіческую ларингектомію. Немає конкретних, об'єктивних вказівок щодо прийнятності, таких як гази артеріальної крові або спірометрія. Загалом, пацієнти з хорошими функціональними можливостями, такими, що вони можуть комфортно ходити по сходовому маршу, можуть переносити супраглоттіческую ларингектомію. Пацієнти, які не можуть амбулювати, взагалі не переносять супраглоттичну ларингектомію.
Оперативні кроки
Процедура проводиться під загальним наркозом. Вводиться профілактичний антибіотик.
Пацієнта розташовують в положенні лежачи, злегка витягнувши шию на плечовому валику. Верхній цоколь фартуха планується таким чином, щоб горизонтальна частина фартуха перекривала друге або третє трахеальне кільце (рис. 1). Клапоть фартуха піднята якраз під м'язом платизми.

Малюнок 1: Супраглоттична ларингектомія здійснюється через фартух на основі верхнього клапоть. Нижній аспект клаптя не повинен бути продовжений повз середньої ключичної лінії, оскільки подальша ішемія може бути пов'язана з знебарвленням рани.
Потім проводиться трахеотомія. У більшості обставин цьому сприяє поділ і перев'язка щитовидного перешийка.
Двостороннє розсічення шиї робиться у всіх пацієнтів. При відсутності ідентифікованої патологічної аденопатії, виборне розсічення шиї повинно видалити жировий лімфатичний апоневроз на рівнях 2, 3 і 4. Рівень 2b перевершує спинномозковий додатковий нерв не потрібно розсікати. Зберігаються спинномозковий допоміжний нерв, яремні вени та грудино-ключично-соскоподібні м'язи.
Надпід'язикові м'язи ремінця звільняються від верхньої поверхні під'язикової кістки за допомогою діатермії. Інфрагіоїдні м'язи ремінця згодом звільняються приблизно на 1 см нижче нижньої вставки м'язів до під'язикової кістки і відбиваються неповноцінно, щоб оголити щитовидний хрящ.
Зовнішній перихрондрій щитовидного хряща потім звільняється вздовж верхньої та бічної сторін щитовидної пластинки таким чином, що він може відображатися неповноцінно (рис. 2).

Малюнок 2: Зовнішнє периребер'я щитовидного хряща розрізається вздовж його верхньої вставки і відбивається неушкодженим як клапоть нижньої основи
Потім хрящ розрізають по горизонталі коливальною пилкою (рис. 3), нагадуючи, що намір полягає в резекції гортані через шлуночок (рис. 4). Це вимагає, щоб розріз був зроблений приблизно посередині між виїмкою щитовидної залози і нижньою межею щитовидного хряща. Розріз хряща може бути нахилений латерально до верхньої рогової частини на менш залученій стороні, що дозволяє зберегти вставку констриктора.
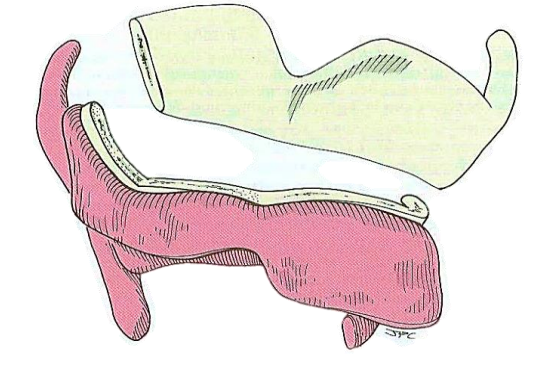
Малюнок 3: Розріз хряща проводиться горизонтально посередині між виїмкою щитовидної залози зверху та нижньою межею щитовидного хряща в середній лінії, щоб включити більшу рогівлю щитовидного хряща на стороні ураження. Велика рогівля може зберігатися на стороні, контралатеральної до ураження, або може бути висічена відповідно до рішення хірурга
Фаринготомія робиться через валлекулу, коли пухлина обмежена надгортанню. Це дозволяє здійснювати подальші розрізи слизової під прямим зором.
Розрізи слизової робляться латерально уздовж арєпіглоттіческіх складок, а потім поперек обличчя аритеноїдів для резекції всього надгортанника і помилкових голосових складок. Нижні розрізи робляться горизонтально через гортанні шлуночки для з'єднання розрізів слизової оболонки з розрізом хряща (рис. 4).
Резектований зразок ретельно оцінюють і роблять заморожені ділянки для забезпечення повного видалення пухлини (рис. 5).
Гемостаз повинен бути повним. Це може бути особливо важко уздовж розрізаного краю основи язика, де рекомендуються періодичні шовні лігатури.

Малюнок 4: Розрізи слизової роблять під прямим зором. Попередньо розріз робиться через шлуночок на рівні істинного голосового зв'язку. Ззаду розріз слизової оболонки робиться поперек обличчя аритеноїда, якщо розширення пухлини не вимагає тривалої процедури

Малюнок 5: Зразок включає надгортанник, під'язикову кістку, помилкові голосові зв'язки та верхню половину щитовидного хряща
Перед закриттям вводиться назогастральний зонд.
Реконструкція починається з наближення основи мови до голосової гортані таким чином, що основа мови встановлюється назад над голосовою щілиною, щоб зменшити потенціал аспірації (рис. 6). Це вимагає, щоб жовтий фіброжирний апоневроз основи мови був безпосередньо наближений до зовнішнього перихрондрію щитовидного хряща. Якщо спостерігаються труднощі з розривом зовнішнього перихрондріума, то шви можуть бути спрямовані через залишковий щитовидний хрящ. Цей початковий шар закриття потім посилюється шляхом наближення супрагіоїдної мускулатури до інфрагіоїдних м'язів. Закриття проводиться латерально, щоб переконатися, що немає доказів витоку слини в області піриформної пазухи.
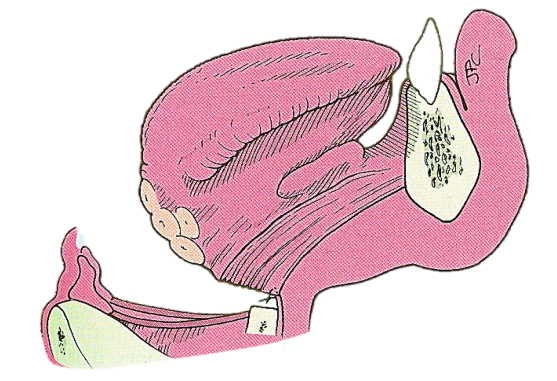
Малюнок 6: Зовнішнє периребер'я щитовидного хряща наближено до фіброапоневротичного шару основи мови. Це повертає язик назад над голосовою щілиною
Після закриття відсмоктувальні стоки поміщають в обидві сторони шиї і над лінією шва слизової оболонки і виводять назовні через окремі колоті рани.
Потім заслінка фартуха передрапірується. Велика обережність приділяється тому, щоб місце трахеотомії ізольовано від потенційних просторів з обох сторін після розтину шиї шляхом накладання швів (рис. 7A & B). Нездатність ізолювати трахеотомію від потенційного простору, створеного розсіченням шиї, може призвести до передачі забрудненої слизу з трахеї під шийним клапаном та подальшої ранової інфекції.
Анестезійна трубка видаляється і замінюється манжетною трахеотомічною трубкою.
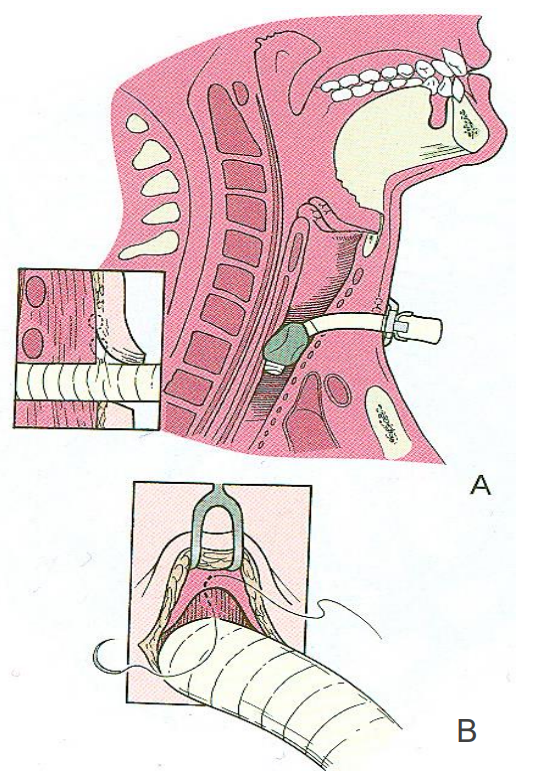
Малюнки 7A & B: Після завершення процедури ділянку трахеотомії повинен бути ізольований від потенційного мертвого простору, створеного через піднесення клаптя та розсічення шиї
післяопераційний менеджмент
Подбають про те, щоб забезпечити цілісність всмоктуючих стоків. Встановлено рутинну трахеотомію. Всі пацієнти проходять амбулацію в найкоротші терміни, щоб забезпечити відновлення приливного об'єму і профілактику ателектазу.
Трахеотомічну трубку можна видалити, коли пацієнт демонструє, що він/вона може захистити дихальні шляхи і більше не аспірації. Зазвичай на це йде 7-14 днів. Одним з практичних методів є сдуття манжети трахеотомічної трубки, коли пацієнт сидить. Більшість пацієнтів матимуть деяку тимчасову аспірацію, яку можна відсмоктувати. Після цього слід визначити, чи може пацієнт переносити нероздуту трахеотомічну трубку без надмірного кашлю та аспірації протягом 24 годин. Досягнувши цього етапу, манжетну трахеотомічну трубку слід видалити та замінити меншою трахеотомічною трубкою без манжети, яку можна підключити, щоб пацієнт дихав повз трубку та через гортань, щоб переконатися, чи дихальні шляхи пацієнта задовільні, щоб дозволити декануляції.
Переважна більшість пацієнтів найкраще переносять пероральну дієту, коли ділянка трахеотомії зажила. Введення пероральної дієти до закриття місця трахеотомії важко, оскільки трахеотомія пов'язана з менш ефективним кашлем, прив'язкою гортані та зменшенням проприоцепції таким чином, що аспірація є більш імовірною.
Після одужання після гострих фаз загоєння пацієнти з надгортанної ларингектомією мають надзвичайно хороший голос з невеликими обмеженнями в дієті.
Відновлення значно, а іноді і серйозно, ускладнюється, коли потрібна післяопераційна опроменева терапія. Радіація викликає лімфоедему та стаз, що порушує ковтання і може спричинити обструкцію дихальних шляхів. За цих обставин повідомлялося терапевтично індуковане обструктивне апное сну.
Пацієнти, які перенесли попередню променеву терапію, можуть переносити супраглоттіческую ларингектомію. Однак загоєння відбувається повільніше, відновлення деглютирования затягується і може спостерігатися якийсь елемент хондрорадіонекрозу залишкового хряща щитовидної залози. Всі ці фактори можна лікувати, і вдалий функціональний результат буде досягнутий у правильно підібраних пацієнтів.
Рак супраглоттіса: рекомендації клінічної практики
https://developingworldheadandneckcancergui delines.com/індекс-сторінку-супраглоттіческіх раків/
Автор
Jonas T. Johnson, доктор
доктор Юджин Майерс професор і голова
відділу отоларингології Інституту
очей і вух
200 Лотроп-стріт, Люкс 500 Піттсбург, Пенсильванія 15213, США
johnsonjt@upmc.edu
Редактор
Йохан Фаган MbChB, FCS (ORL),
професор та голова
відділу отоларингології
Кейптаунського університету
Кейптауна Місто, Південно-Африканська Республіка
johannes.fagan@uct.ac.za

Атлас Open Access з отоларингології, оперативної хірургії голови та шиї Йохан Фаган (редактор) johannes.fagan@uct.ac.za ліцензований на умовах ліцензії Creative Commons Attribution - Некомерційна 3.0 Unported

