1.9: Парафарингеальний простір
- Page ID
- 69058
АТЛАС ВІДКРИТОГО ДОСТУПУ ОТОЛАРИНГОЛОГІЇ, ОПЕРАТИВНОЇ ХІРУРГІЇ ГОЛОВИ ТА ШИЇ
ДОСТУП ДО ПАРАФАРИНГЕАЛЬНОГО ПРОСТОРУ
Йохан Фаган
Парафарингеальний простір (PPS) простягається від основи черепа вище, до під'язикової кістки внизу і містить жир, сонну артерію, внутрішню яремну вену, а також нижні черепні нерви та симпатичний нерв. Хірургічна резекція пухлин ППС вимагає хорошого розуміння анатомії, ймовірної патології (якщо вона не відома) і хірургічних підходів.
Відповідна анатомія
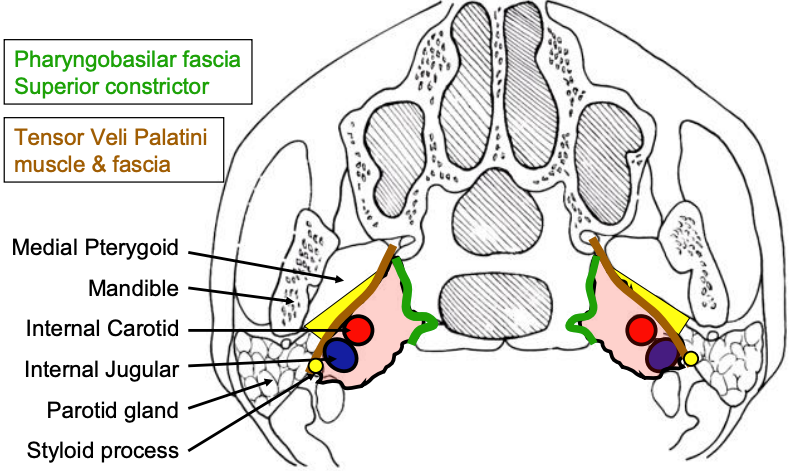
Рисунок 1: Схематичний осьовий вигляд престилоїдного (жовтого) та постстилоїдного (рожевого) парафарингеального простору
PPS простягається як перевернута піраміда від основи черепа зверху, до під'язикової кістки нижче. Рисунок 1 ілюструє осьовий вигляд престилоїдного (жовтого) та постстилоїдного компонентів ППС, розділених шилоїдним відростком, тензором veli palatini м'язом та фасцією, що розтягується між (коричневим). Постстилоїдний простір містить внутрішню сонну артерію і внутрішню яремну вену, а також нижні черепні нерви IX -XII, і симпатичний стовбур. Він обмежений медіально фарингобазилярной фасцією вище, і верхньою звужувальною м'язом глотки.
Престилоїдний PPS
Пацієнти зазвичай присутні з масою в латеральному ротоглотці, зміщуючи мигдалину медіально (рис. 2). Престилоїдний ППС межує переднелатерально з медіальним крилоподібним м'язом, а заднелатерально - глибокою часткою привушної залози (рис. 1, 3). Він простягається від під'язикової кістки нижче, до основи черепа зверху і містить в основному жир

Малюнок 2: Типове представлення престилоїдної маси PPS

Малюнок 3: Анатомічні відносини престилоїдної ППС та контралатеральної плеоморфної аденоми, до медіальної крилоподібної, підщелепної слинної залози та під'язикової кістки
Престилоїдні пухлини витісняють жир ППС передмедіально (рис. 4, 5).

Малюнок 4: Напрямок зміщення жиру, як видно на КТ або МРТ з престилоїдною масою PPS (світло-блакитний)

Рисунок 5: Плеоморфна аденома престилоїдного ППС, що витісняє жир передмедіально

Малюнок 6: Розширення плеоморфної аденоми глибокої частки гантелі через стиломандибулярний тунель у престилоїдний ППС

Малюнок 7: Відстеження ранули вздовж престилоїдного PPS
Приклади мас, які часто зустрічаються в престилоїдної ППС, включають плеоморфну аденому (рис. 3, 5), медіальне розширення пухлини привушної раковини глибокої частки (рис. 6) і ранула, яка відстежується в ППС (рис. 7).
Постстилоїд PPS
Пацієнти зазвичай присутні з масою, що поширюється в верхню латеральну шию в латеральну оро- або носоглотку, або з дисфункцією черепних нервів IX-XII, або синдромом Горнера. Постстилоїдний ППС обмежений медіально фарингобазилярної фасцією вище, і верхньою звужувальною м'язом глотки. Він містить внутрішню сонну артерію і внутрішню яремну вену, а також нижні черепні нерви IX -XII, і симпатичний стовбур. На відміну від престилоїдних мас, постстилоїдні пухлини зазвичай витісняють жир PPS переднелатерально (рис. 8, 9).

Малюнок 8: Напрямок зміщення жиру, як видно на КТ або МРТ з постстилоїдної масою (світло-блакитний)

Малюнок 9: КТ постстилоїдної вагусної шванноми, що демонструє напрямок зміщення жиру і медіальне зміщення сонних судин
Найбільш часто зустрічаються маси включають пухлини сонних тіл або інші параангліоми, наприклад блукаючого нерва і симпатичного стовбура, і шванноми (рис. 9, 10).
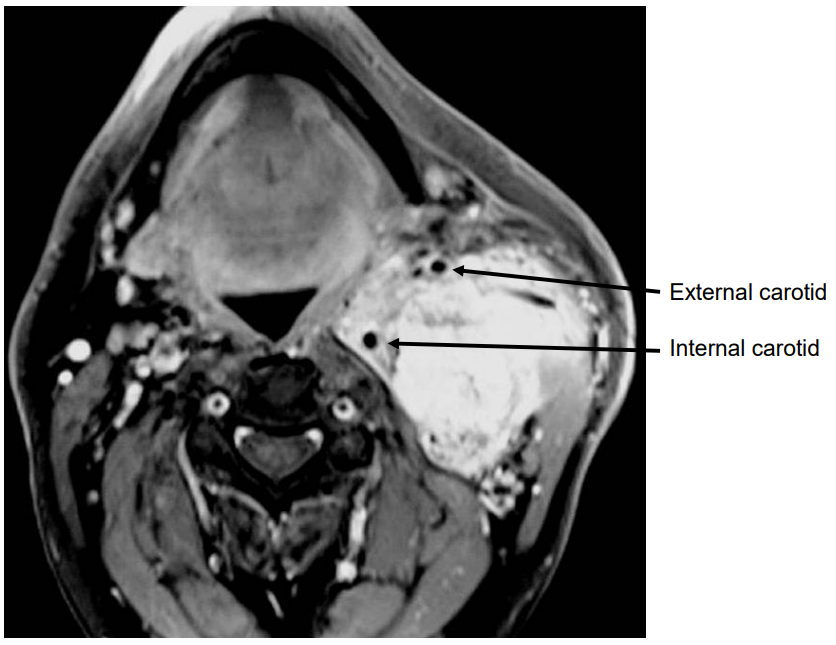
Малюнок 10: Пухлина сонного тіла в постстилоїдних ППС, розщеплення внутрішніх і зовнішніх сонних артерій
Основні діагностичні відомості
Перш ніж приступати до операції, слід визначити наступне:
- Доброякісні/злоякісні: Це, як правило, визначається FNAC. Біопсія голки може проводитися трансцервічно або трансорально. Не слід турбуватися про пункції внутрішньої сонної артерії маленькою голкою.
- Васкуляризація: Парагангліома може бути запідозрена на КТ або МРТ і підтверджена ангіографічно. Судинні пухлини можуть вимагати передопераційної емболізації та контролю проксимальних судин, або можна обрати лікування опроміненням.
- Престилоїдний/постстилоїдний: Це визначається клінічно та рентгенологічно за допомогою КТ /МРТ, як зазначено раніше. Ця інформація дозволяє звузити диференціальний діагноз, спланувати найкращий хірургічний підхід та передопераційно консультувати про можливі наслідки
- Чи є престилоїдна маса, що походить з привушної залози? Ця інформація може визначити хірургічний підхід, наприклад, трансцервікальна +/- загальна паротидектомія. Може бути важко навіть рентгенологічно визначити, чи є престилоїдна плеоморфна аденома просто ектопічну слинну тканину, або відходить від глибокої частки привушної залози.
- Внутрішні та зовнішні сонні артерії: Особливо з постстилоїдними масами знання положення артерій важливо для направлення операції (рис. 10)
Хірургічні підходи
На малюнку 11 представлено схематичне резюме хірургічних підходів до ППС.

Малюнок 11: Підходи до ППС: трансоральна+мандибулотомія (зелена); трансцервікальна підщелепна (жовта), транспаротидна (синя) та трансцервікальная+ мандибулотомія (червона)
Престилоїдні хірургічні підходи
Маси в престилоїдном просторі в основному доброякісні, чітко визначені, оточені жиром, і на відміну від пухлин постстилоїдного простору, як правило, не прив'язані до таких структур, як основні нерви та судини. Тому їх, як правило, можна видалити шляхом ретельного тупого розтину вздовж пухлинної капсули, уникаючи розриву пухлини (особливо при плеоморфних аденомах, які можуть насіння). Пухлини розташовані в будь-якому місці між під'язиковою кісткою та основою черепа, але, як правило, не поширюються вище рівня твердого піднебіння або крилоподібних пластин і розташовані на медіальному аспекті медіальної крилоподібної м'язи. До них легко отримати доступ за допомогою трансцервікального підщелепного підходу. Лише рідко потрібен трансоральний підхід + мандибулотомія. Велика пухлина, що виникає з глибокої частки привушної оболонки, може зажадати комбінованого трансцервікального і транспаротидного підходу.
Трансцервікальний підщелепний підхід до престилоїдних пухлин
Горизонтальний розріз складки шкіри робиться на рівні під'язикової кістки. Ідентифікується підщелепна слинна залоза (SSG) і двогастральний м'яз. Передня лицьова вена перев'язана і розділена. Капсулу ССГ надрізають. SSG мобілізується в субкапсулярної площині для захисту крайового нижньощелепного нерва. Лицьова артерія ідентифікується задненижньої залозі, де вона виходить ззаду заднього черева дігастрального м'яза (рис. 12).

Малюнок 12: Оголення лівої підщелепної залози, дігастрального м'яза та лицьової артерії
Потім лицьова артерія перев'язана і ділиться над заднім черевом дігастральної. Підщелепна залоза мобілізується ніжним розтином пальця в задньому - передньому напрямку, залишаючи тонкий фасціальний шар над раніновими венами і підглосальний нерв неушкодженим (рис. 12). Додаткова рухливість ССГ може бути досягнута (якщо потрібно) шляхом поділу лицьової артерії і передньої лицьової вени над ССГ.
Втягуючи задній живіт дігастральної задньої частини, нижньої щелепи верхньої та підщелепної залози спереду хірург може передати пальц/інструмент безпосередньо в престилоїдний ППС (рис. 13, 14, 15).

Малюнок 13: Зсув підщелепної залози для трансцервікального підщелепного доступу до престилоїдного ППС

Малюнок 14: Доступ до престилоїдної маси PPS за допомогою трансцервікального піднижньощелепного підходу

Малюнок 15: Поставка престилоїдної плеоморфної аденоми PPS за допомогою трансцервікального піднижньощелепного підходу
Трансоральний підхід до престилоїдних пухлин
Цей підхід, по суті, такий же, як розширена тонзилектомія і може включати середню лінію або парамедіанну мандибулотомію для додаткового доступу (рис. 11, 16). Недоліком є те, що шия не розкривається, а судини не оголюються в разі травмування магістральних судин, що вимагають проксимального судинного контролю.

Малюнок 16: Трансоральний підхід до доступу до престилоїдної маси PPS
Комбіновані трансцервікальні підщелепні та транспаротидні підходи до престилоїдних пухлин
Навіть великі престилоїдні пухлини, наприклад, що виникають із глибокої частки привушної залози (рис. 17), можуть бути резектовані за допомогою комбінації транспаротидів (див. Опис нижче) та трансцервікальних підходів.

Рисунок 17: Плеоморфна аденома, що виникає внаслідок глибокої частки привушної кістки, що поширюється в ППС, резектованої комбінованим трансцервікальним підщелепним і транспаротидним підходом
Постстилоїдні PPS хірургічні підходи
Основними проблемами, пов'язаними з резекцією постстилоїдних мас, є уникнення травмування внутрішньої сонної артерії, внутрішньої яремної вени та нижніх черепних і симпатичних нервів. Доступ обмежений вертикальним рамусом нижньої щелепи, привушної залозою, лицьовим нервом і шилоподібним відростком з його м'язовими і зв'язковими прикріпленнями.
Маси в постстилоїдному просторі здебільшого доброякісні, але на відміну від пухлин престилоїдного простору, як правило, прив'язані/виникають з основних нервів і судин. Резекція вимагає хорошого впливу маси та магістральних судин і нервів за допомогою трансцервікальних та/або транспаротидних підходів. Рідко потрібна мандибулотомія вертикального рамуса нижньої щелепи для додаткового впливу. Пацієнтів слід попередити про наслідки ураження судин і нижніх черепних нервів, а також симпатичної травми стовбура, що спричиняє синдроми Горнера і «1-го Укусу». Передопераційна емболізація параангліом зменшує інтраопераційну кровотечу.
Трансцервікальний підхід до постстилоїдного ППС (рис. 11, 18)
Трансцервікальний підхід підходить для пухлин, що тягнуться приблизно до рівня стилоїдного процесу, таких як менші каротидні тіла та пухлини glomus vagale, а також нижні лежачі шванноми. Верхня шия оголюється через поперечний розріз складки шкіри, ідентифікуються X, XI і XII нерви, як і біфуркація сонної артерії і внутрішня яремна вена. Потім маса видаляється за допомогою різкого розсічення. Задній живіт дігастральної або втягується верхньо, або розділений, щоб забезпечити доступ глибоко до привушної залози (рис. 18).

Малюнок 18: Трансцервікальна резекція glomus vagale
Транспаротидний підхід до постстилоїдного ППС (рис. 11, 19, 20, 21, 22)
Транспаротидний підхід необхідний для мас, розташованих ближче до основи черепа. Поверхнева частка привушної залози піднімається від лицьового нерва, нерв звільняється від глибокої частки, а глибока привушна частка резекція. Це оголює стилоїдний відросток. Безпосередньо медіальним до стилоїда відносяться вміст постстилоїдного ППС. Доступ можна додатково покращити, висікаючи шилоїдний відросток кістковим гризком і втягуючи нижню щелепу вперед (дбаючи про те, щоб уникнути надмірного напруги на лицьовому нерві), а також нижньо розділивши задній живіт дігастрального відділу.

Малюнок 19: Оперативне поле після резекції пухлини сонного тіла показано на малюнку 10

Малюнок 20: Шваннома постстилоїдної ППС, розташованої медіальної до внутрішньої сонної артерії

Малюнок 21: Транспаротидний доступ до постстилоїдних PPS на малюнку 20

Малюнок 22: Додатковий доступ до постстилоїдного ППС на малюнках 15 та 16 шляхом перетину дігастрального м'яза
Пропоноване читання
Кундіона I, Фаган Дж. Наслідки та ускладнення хірургічного втручання при пухлині пре- проти постстилоїдних парафарингеальних просторів у 41 пацієнта (наш досвід). Клініка Отоларингол. 2017 Серп; 42 (4) :886-8
Автор & Редактор
Йохан Фаган MbChB, FCS (ORL),
професор та голова
відділу отоларингології
Кейптаунського університету
Кейптауна Місто, Південно-Африканська Республіка
johannes.fagan@uct.ac.za

Атлас Open Access з отоларингології, оперативної хірургії голови та шиї Йохан Фаган (редактор) johannes.fagan@uct.ac.za ліцензований на умовах ліцензії Creative Commons Attribution - Некомерційна 3.0 Unported

