1.3: Методи біопсії сторожових лімфатичних вузлів (SLNB) для шкірної та слизової злоякісності голови та шиї
- Page ID
- 69083
АТЛАС ВІДКРИТОГО ДОСТУПУ ОТОЛАРИНГОЛОГІЇ, ОПЕРАТИВНОЇ ХІРУРГІЇ ГОЛОВИ ТА ШИЇ
МЕТОДИ БІОПСІЇ ДОЗОРНИХ ЛІМФАТИЧНИХ ВУЗЛІВ (SLNB) ДЛЯ ШКІРНОЇ ТА СЛИЗОВОЇ ЗЛОЯКІСНОСТІ ГОЛОВИ ТА ШИЇ
Сеселія Шмальбах, Керол Бредфорд
Біопсія дозорних лімфатичних вузлів (SLNB) - це малоінвазивна процедура, яка використовується для локалізації та вибірки перших ешелонових окремих дренуючих вузлів злоякісної пухлини та виявлення окультного (мікрометастатичного) захворювання. При цьому методика забезпечує точну регіональну постановку та визначає пацієнтів, які можуть отримати вигоду від додаткової операції та/або ад'ювантної терапії. Незважаючи на те, що сторожові вузли за визначенням обмежені першими вузлами зливу ешелону, технологічний прогрес тепер дозволяє виявити кілька ешелонів.
Перевага SLNB полягає в тому, що пацієнтам зберігається захворюваність, пов'язана з традиційною селективною дисекцією шиї (СНД). Крім того, патологоанатому надається обмежена кількість лімфатичних вузлів для комплексної оцінки, яка включає мікросекцію та специфічне для раку імуногістохімічне фарбування. Ця всебічна оцінка нездійсненна з точки зору часу та витрат для всіх вузлів, зібраних у традиційному SND, який може перевищувати двадцять вузлів.
Поєднання слухових сигналів від радіоактивного нуклеотиду, ідентифікованого за допомогою портативного гамма-зонда та візуальних сигналів від ін'єкції синього барвника, забезпечує найвищий рівень успіху для ідентифікації SLN. З цієї причини комбіновані способи вважаються стандартом догляду у багатьох країнах. Однак, коли ресурси ядерної медицини недоступні, можна спробувати виконати техніку SLNB, як зазначено нижче, використовуючи внутрішньошкірний синій барвник самостійно та використовуючи більш широкий хірургічний підхід.
Показання
Показання до SLNB є специфічними для раку типу. Методику слід враховувати при обстеженні пацієнтів з шкірною меланомою 1, клітинною карциномою Меркель 2, ранньою плоскоклітинною карциномою порожнини рота 3 і агресивною, непокірною шкірної плоскоклітинної карциномою 4.
Шкірна меланома
Всім пацієнтам, які мають клінічно та рентгенологічно локалізовану хворобу I та II стадії та глибиною інвазії пухлини >1 мм, слід пропонувати SLNB. Крім того, вибрати пацієнтів з більш тонкими меланомами, що вимірюють глибину 0,75 - 1,0 мм в умовах поганих прогностичних ознак, включаючи молодий вік, регресію пухлини, виразку, мітотичну швидкість > 1 ознаку/мм 2, ангіолімпатичну інвазію та позитивний глибокий запас також можуть бути запропоновані процедури.
Клітинна карцинома Меркель (MCC)
МКЦ - рідкісний нейроендокринний рак шкіри, поширений в області голови та шиї у літніх пацієнтів. Через високу швидкість регіонального метастазування пацієнтам з локалізованим МКЦ може пропонуватися SLNB.
Шкірні плоскоклітинні карциноми (CSCC)
Також визнано, що підмножина агресивних, непокірних КСКК, таких як ті, що спостерігаються у населення пацієнтів з імунодепресією, може отримати користь від регіонального відновлення з SLNB.
SCC слизової
Дослідження SLNB порожнини рота демонструють 90-100% рівень виявлення окультних вузлових метастазів при проведенні в умовах досвідчених установ 5. SLNB був прийнятий для ранньої стадії SCC слизової оболонки порожнини рота. Пацієнти з пухлинами Т1 та Т2 на ранній стадії можуть розглядатися для цієї стадії стадії, якщо вони клінічно та рентгенологічно негативні. Інші субсайти слизової оболонки в області голови та шиї не були включені через проблему анатомічного доступу для передопераційних ін'єкцій, описаних нижче.
Незалежно від типу раку всім пацієнтам для діагностики потрібна пунш-біопсія або вузький край (1-3 мм) ексцизійної біопсії первинної пухлини (рис. 1). Широке місцеве висічення (WLE) з більшими краями 0,5-2 см не рекомендується, оскільки навколишня тканина, яка містить справжні дренажні лімфатики раку, видаляється в процесі і тим самим може поставити під загрозу відображення дозорного лімфатичного вузла (SLN) та точність SLNB.

Малюнок 1: Меланома лівої скроні після діагностичної пунш-біопсії з запасом 1 см, відміченим для остаточного широкого локального висічення після SLNB. Зверніть увагу на навколишні сонячні зміни
Передопераційне обстеження
SLNB традиційно вважається постановочною модальністю. Тому потрібно ретельне клінічне фізичне обстеження всіх дренуючих вузлових басейнів. При наявності слід розглянути рентгенографічну оцінку з контрастним КТ або ультразвуком. Будь-які пацієнти з підозрілим вузловим захворюванням клінічно або рентгенологічно повинні пройти тонкоголкову аспірацію. Якщо негативний, SLNB можна вважати.
Спільні зусилля
SLNB - це спільна команда зусиль. Багатопрофільна команда онкології в ідеалі повинна включати дерматопатологію, радіологію, дерматологію, отоларингологію, хірургічну онкологію, променеву онкологію та медичну онкологію для огляду остаточної патології та відповідного використання ад'ювантної терапії.
Існує значна крива хірургічного навчання. Хірург повинен в ідеалі зустрітися з командою ядерної медицини під час передопераційної стадії. У деяких установах хірург відповідає за ін'єкцію радіоактивного колоїду. Дані першої меланоми багатоцентрової селективної лімфаденектомії випробування (MSLT-1) продемонстрували криву навчання в 50 випадках, щоб зменшити швидкість помилкового опущення. 6
Команда ядерної медицини повинна добре розбиратися в ін'єкції радіоактивного нуклеотиду, тому що якщо матеріал буде пролитий або розбитий під час початкової ін'єкції, гамма-зонд буде зроблений марним, і справу потрібно буде перенести. Для шкірних ін'єкцій чітке спілкування з командою ядерної медицини має першорядне значення для забезпечення правильного ураження, оскільки більшість хворих на рак шкіри мають значні сонячні зміни (рис. 1).
Обладнання для SLNB
- Радіоактивний колоїдний
- Лімфосцинтиграфія або однофотонна емісійна комп'ютерна томографія/комп'ютерна томографія (SPECT/CT)
- Гамма-зонд/монітор: ручний пристрій, що містить лічильник сцинтиляції і використовується інтраопераційно після введення радіоактивного колоїду для визначення місцезнаходження дозорних лімфатичних вузлів за їх радіоактивністю (рис. 2)
- Синій барвник (бажаний метиленовий синій)
- Місцева анестезія
- Скальпель
- Невеликі втягуючі пристрої
- Щипці
- Ножиці
- Електричний каутер/біполярний
- Монітор лицьового нерва для пухлин, що стікають до привушного вузлового басейну
- нервовий стимулятор
- Голка водія і закриття шва
- Патологія чашок з формаліном

Рисунок 2: Приклад гамма-зонда (спереду) та монітора. Число на екрані зображує радіоактивність, виявлену зондом
Техніка SLNB
- За 2 до 4 годин до операції пацієнтам проводять внутрішньошкірну або слизову 4-квадрантну ін'єкцію радіоактивного колоїдного сліду в тканини, що безпосередньо оточують злоякісне ураження.
- Затримка візуалізації надає хірургу «дорожню карту» передбачуваної кількості та розташування дозорних вузлів.
- Традиційно використовувалася 2-вимірна планарна візуалізація (лімфосцинтиграфія) (рис. 3)

Рисунок 3: Традиційна лімфосцинтиграфія з 2-вимірною плоскою візуалізацією. Ця ліва скронева меланома стікає до привушної басейну і рівня IIA
- Останнім часом зрощена однофотонна емісійна комп'ютерна томографія/комп'ютерна томографія (SPECT-CT) стала чудовою модальністю, що дозволяє збільшити вузловий урожай та покращити виживання без хвороб меланоми. Додана анатомічна інформація SPECT-CT особливо корисна для привушної області та рівня IB (рис. 4a-c)
- Чудова деталь, що надається SPECTCT, дозволяє робити менші розрізи і часто змінює хірургічний підхід порівняно з традиційною плоскою візуалізацією. Незалежно від техніки візуалізації, радіоактивна ін'єкція особливо корисна для уражень середньої лінії, які мають схильність до стоку на двосторонньому рівні
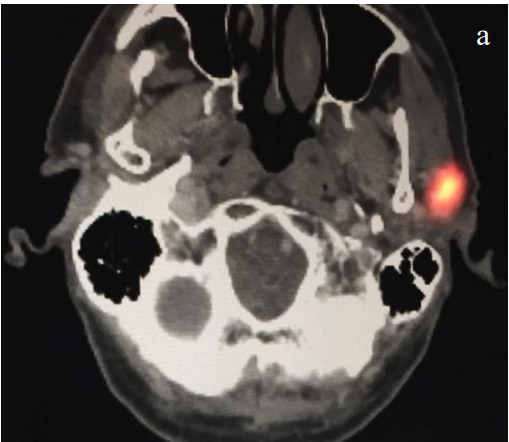


Малюнки 4ab (осьова) та 4c (корональна): Той же храм меланоми, зображений за допомогою SPECT/CT після радіоактивного колоїдного введення. Зверніть увагу на підвищену анатомічну інформацію з чітким сторожовим вузлом у лівому привушному басейні та анатомічним коррелятом КТ (біла стрілка)
- Після радіоактивної ін'єкції пацієнтів доставляють в операційну і ставлять під загальний наркоз
- Завершується повторна внутрішньошкірна ін'єкція синього барвника (бажаний метиленовий синій) в навколишню шкірну або слизову тканину (рис. 5). Зазвичай 1-2 мл є адекватним. Перед введенням місцевої анестезії судинозвужувальними засобами має пройти кілька хвилин, щоб забезпечити адекватну дисемінацію по всій безпосередній лімфатичній системі.
- Пацієнт підготовлений і драпірується стандартним хірургічним способом

Малюнок 5: Ін'єкція барвника метиленового синього кольору в підшкірну область, безпосередньо оточуючу ліву скроню меланоми ураження. Зверніть увагу на монітор лицьового нерва з урахуванням дренажу в привушної вузловий басейн
- Через близьку близькість первинних пухлин голови та шиї та навколишніх дренажних вузлових басейнів, WLE первинного раку зі стандартними рекомендованими полями зазвичай виконується спочатку, щоб уникнути маскування навколишніх вузлових басейнів; це відомо як радіоактивний «просвічувати» і робить портативний гамма-зонд марним (рис. 6)

Малюнок 6: Резекція первинної меланоми храму, щоб уникнути радіоактивного просвічування. Зверніть увагу на кругові демаркації, виявлені при чрескожному використанні гамма-зонда. Ці збільшені площі радіоактивних речовин відповідають передопераційній візуалізації, зображеній на малюнках 3 і 4.
- При CSCC, SCC порожнини рота та MCC первинний ділянку може бути закритий під час SLNB, в ідеалі після патологічної оцінки полів за допомогою замороженого перетину. Однак, оскільки заморожена секція несе 10% помилково негативний показник для меланоми, більшість хірургів вирішать затримати остаточне відновлення та закриття меланом, поки не будуть досягнуті негативні постійні поля.
- При CSCC, SCC порожнини рота та MCC первинний ділянку може бути закритий під час SLNB, в ідеалі після патологічної оцінки полів за допомогою замороженого перетину. Однак, оскільки заморожена секція несе 10% помилково негативний показник для меланоми, більшість хірургів вирішать затримати остаточне відновлення та закриття меланом, поки не будуть досягнуті негативні постійні поля.
- Після WLE портативний гамма-зонд використовується для ідентифікації областей підвищеної радіоактивності, що представляють місце розташування SLN
- Після виявлення робиться невеликий надріз на 1-3 см безпосередньо над зоною діяльності
- Зробіть розріз досить широким, щоб забезпечити введення всієї окружності головки гамма-зонда в підшкірні тканини (рис. 7)
- Використовуючи ретельне тупе розсічення і мінімальне припікання, ідентифікуйте SLN через комбіновані слухові сигнали радіоактивного нуклеотиду/гамма-зонда і зорові підказки з синього барвника (рис. 8, 9)
- Надішліть кожен зібраний SLN індивідуально патологоанатому для постійної гістологічної оцінки та імуногістохімічного фарбування, якщо це необхідно

Малюнок 7: На ділянці підвищеної радіоактивності робиться надріз на 1-2 см. Розріз повинен бути досить великим, щоб ввести всю головку гамма-зонда.

Малюнок 8: Сторожовий вузол, пофарбований метиленовим синім

Малюнок 9: Метиленовий синій барвник в лімфатичній посудині (стрілка), що веде до сторожового вузла (*)
- Багато сторожових лімфатичних вузлів знаходяться в безпосередній близькості від черепних нервів, наприклад, лімфатичні вузли рівня IB знаходяться в безпосередній близькості від крайової нижньощелепної гілки лицьового нерва; а вузли на рівні V знаходяться в безпосередній близькості від додаткового нерва. Детальні анатомічні знання, використання ретельного тупого розсічення, біполярного припікання та нервового стимулятора +/ монітора допомагають мінімізувати ризик травмування нерва
- У привушної області SLNB в досвідчених руках виявився безпечним і ефективним. Рекомендується використовувати монітор лицьового нерва (рис. 5)
- SLNB в привушній області робиться шляхом розміщення розрізу десь уздовж косметично сприятливого модифікованого розрізу Блера, на відміну від розтину безпосередньо над сторожовим вузлом, оскільки це забезпечує більш прийнятний косметичний результат замаскованого шраму, який можна легко включити. в хірургічний підхід у випадку, якщо потрібна формальна паротидектомія після позитивного SLNB (рис. 10)

Малюнок 10: Преаурикулярний підхід до привушного сторожового вузла. Цей невеликий розріз може бути легко включений у модифікований розріз Блера, якщо після позитивної біопсії сторожового вузла потрібна формальна паротидектомія.
- Процедура SLNB вважається завершеною, коли радіоактивність хірургічного фону падає до 10% найгарячішого ex vivo SLN
- Зібрані ділянки SLNB зрошуються
- Гемостаз досягається і рани зашиваються
Управління після SLNB
Позитивний SLNB
- Пацієнти з позитивним SLNB в ідеалі повинні бути повернуті в операційну протягом 1-2 тижнів для завершення лімфаденектомії (CLND) всіх вузлових басейнів ризику.
- Тепер хірург повинен мати чітке розуміння дренажної картини, визначеної на рентгенологічній візуалізації. Однак, в кінцевому рахунку, вузлові ешелони, що підлягають розсіченню, засновані на анатомічному розташуванні первинної пухлини.
- Шкірні ракові захворювання нижньої частини обличчя та шиї повинні включати рівні 1-4
- Оскільки рак вище на щоці, шкірі голови, скроні або лобі стікає через привушні вузли на шляху до шийних вузлів, слід зробити паротидектомію зі збереженням лицьового нерва
- Шкірні ураження ззаду від уявної корональної площини через зовнішній слуховий канал, наприклад, задню шию або волосисту частину голови, вимагають заднелатерального розсічення шиї до задньої середньої лінії шиї, а також суботиличних і ретроаурикулярних вузлів.
- Пацієнти з позитивним SLNB порожнини рота повинні мати рівні 1-4
MCC заслуговує на особливу увагу, враховуючи, що ці пацієнти похилого віку часто мають значні медичні супутні захворювання. Для пацієнтів з MCC з позитивним SLNB ад'ювантне випромінювання до дренажних вузлових басейнів групи ризику є розумною альтернативою 2.
Негативний SLNB
Пацієнти з негативним SLNB традиційно уважно стежать за звичайними обстеженнями первинного місця пухлини і дренування лімфатичних вузлів.
МКЦ є винятком через високу швидкість регіонального метастазування, що перевищує показник меланоми. Хворі МКК з негативним SLNB можуть розглядатися для профілактичного опромінення в вузлові басейни 2. Картування SLN служить корисним посібником для планування радіації для уражень середньої лінії, які можуть стікати в декількох напрямках.
SLNB при шкірній меланомі
Роль SLNB у шкірній меланомі нещодавно змістилася від постановки та діагностики до потенційно терапевтичного втручання 7. Результати довгоочікуваного MSLT-II тепер опубліковані 8. Це міжнародне, багатоінституційне проспективне дослідження рандомізувало пацієнтів з позитивним SLNB до CLND (n = 824) проти спостереження за допомогою ультразвуку (n = 931); 14% зарахованих пацієнтів мали первинну меланому голови та шиї. При 3-річному спостереженні показник первинного результату специфічного виживання меланоми був ідентичним між безпосереднім CLND та спостережними зброями (86 +/- 1,3% проти 86 +/- 1,2%; p = 0,42). З цієї причини пацієнтам з меланомою з позитивним SLN зараз пропонують спостереження за допомогою серійного УЗД замість CLND в деяких установах. Слід зазначити, що негайна CLND продемонструвала покращену загальну виживання без захворювань (68 +/- 1.7% проти 63 +/- 1.7%; p = 0,05). Зокрема, рівень контролю за захворюваннями в регіональних вузлах становив 92 +/- 1,0% для руки CLND проти 77 +/1 1,5% в руці спостереження (p<0.001). Зрештою, потрібна відверта розмова, щоб дозволити пацієнтам зрозуміти ризики та переваги, пов'язані з CLND, проти спостереження, щоб вони могли прийняти обґрунтоване рішення.
Ускладнення SLNB
- Нормальні ризики хірургічного втручання, які включають загальну анестезію, кровотечі, рубці, втрату відчуття шкіри та інфекцію
- Пошкодження черепних нервів
- Гематома/серома/сіалоцеле
- Неможливість ідентифікації сторожового вузла
- Анафілаксія, пов'язана з метиленовим синім (рідко)
SLNB в налаштуваннях обмеженого ресурсу
Лімфосцинтиграфія та ядерна медицина недоступні в більшості країн світу, що розвиваються. Отже, слід покластися на метиленовий синій барвник для SLNB. Метиленовий синій є дешевим, відносно безпечним, і багатообіцяючі результати були зареєстровані в SLN досліджень при раку молочної залози при використанні поодинці 9. Сам по собі метиленовий синій барвник також використовувався для ідентифікації SLN при ранніх ракових захворюваннях порожнини рота з хорошою точністю та чутливістю в невеликому дослідженні Ramamurthy et al. 9. Однак без лімфосцинтиграфії втрачає користь від цілеспрямованої біопсії через невеликі розрізи, оскільки всі вузли в області дренажу повинні бути піддані, щоб оглянути їх на наявність синього кольору. Ще одним недоліком є неможливість поставити контралатеральную шийку N0 без контралатерального широкого хірургічного впливу. Отже, значення SLNB з використанням тільки синього барвника, в порівнянні з виборним SND, є сумнівним.
Посилання
- Національна комплексна онкологічна мережа клінічних практичних рекомендацій в онкології: меланома (шкірна). V2.2018. www.nccn.org. Березень 8, 2018
- Національна комплексна онкологічна мережа клінічної практики в онкології: Клітинна карцинома Меркель. V1.2018. www.nccn.org. Березень 7, 2018
- Національна комплексна онкологічна мережа клінічних практичних рекомендацій в онкології: рак голови та шиї. V1.2018. www.nccn.org. Березень 18, 2018
- Національна комплексна онкологічна мережа клінічних практичних рекомендацій в онкології: плоскоклітинний рак. V2.2018. www.nccn.org. Березень 8, 2018
- Civantos FJ, Stoeckli SJ, Takes RP, Woolgar JA та ін. Яка роль дозорної біопсії лімфатичних вузлів у лікуванні раку ротової порожнини в 2010 році? Євро Архів Отоларингол. 2010; 367:839-44
- Мортон DL, Томпсон JF, Есснер Ret al. Перевірка точності інтраопераційного лімфатичного картування та дозорної лімфаденектомії при ранній стадії меланоми: багатоцентрове дослідження. Багатоцентрова селективна лімфаденектомія випробувальна група. Літопис Сплеск 1999; 230:453-463; обговорення 463-55
- Шмальбах CE, Бредфорд CR. Завершення розсічення лімфатичних вузлів для дозорного вузла позитивної шкірної меланоми голови та шиї. Ларингоскоп Інвестиційний отоларингол. 2018 Лютий 5; 3 (1): 43- Фаріс МБ, Томсон JF, Cochran AJ, та ін. Завершення розсічення або спостереження за дозорним вузлом метастазування при меланомі. Н Енгл Дж Мед 2017; 376:2211-22
- Ramamurthy R, Kottayasamy Seenivasagam R, Shanmugam S, Palanivelu K. Перспективне дослідження біопсії сторожових лімфатичних вузлів при ранніх ракових захворюваннях порожнини рота, використовуючи лише метиленовий синій барвник. Індійський журнал хірургічної онкології. 2014; 5 (3) :178-83
Автори
Cecelia E. Schmalbach MD, MS, FACS
професор отоларингології
кафедри отоларингології-HNS
Індіанського університету Медична школа
Медичний центр Рудебуш В.А.
Індіанаполіс, штат Індіана, США
cschmalb@iu.edu
Керол Бредфорд MD, MS
Виконавчий заступник декана з академічних питань Медична школа
Мічиганського університету
Енн-Арбор, штат Мічиган, США
Cbradfor@med.umich.edu
Редактор
Йохан Фаган MbChB, FCS (ORL),
професор та голова відділу отоларингологічного
університету Кейптауна,
Кейптаун , Південна Африка
johannes.fagan@uct.ac.za

Атлас Open Access з отоларингології, оперативної хірургії голови та шиї Йохан Фаган (редактор) johannes.fagan@uct.ac.za ліцензований на умовах ліцензії Creative Commons Attribution - Некомерційна 3.0 Unported

