1.2: Методи біопсії лімфатичних вузлів та пухлин голови та шиї
- Page ID
- 69175
АТЛАС ВІДКРИТОГО ДОСТУПУ ОТОЛАРИНГОЛОГІЇ, ОПЕРАТИВНОЇ ХІРУРГІЇ ГОЛОВИ ТА ШИЇ
БІОПСІЯ ПУХЛИН ГОЛОВИ ТА ШИЇ ТА ШИЙНИХ ЛІМФАТИЧНИХ ВУ
Йохан Фаган, Кеті Тейлор, Еллен Болдінг
Майже будь-яка маса або пухлина вимагає цитологічної або гістологічної діагностики, перш ніж можна сформулювати план лікування. Виконання біопсії тканин мас і лімфатичних вузлів голови і шиї наповнює багатьох молодших лікарів страхом через складну анатомії і судинних структур і нервів, які проходять голову і шию. Проте діагностичний матеріал можна безпечно отримати з більшості мас голови та шиї в умовах амбулаторної допомоги.
Методи і підводні камені отримання діагностичного матеріалу представлені в цьому розділі. Методи включають цитологію кистей, тонкоголкову аспіраційну біопсію/цитологію (FNAB/FNAC), біопсію ядра, пунш-біопсію та відкриту хірургічну біопсію
Пухлини верхнього аеротравного тракту в ідеалі біопсії безпосередньо або трансорально, або трансназально. Підшкірні пухлини спочатку відбираються найменш інвазивною технікою; лише якщо діагноз залишається під сумнівом, застосовується прогресивно більш інвазивні методи біопсії, поки не буде поставлений діагноз. Типова діагностична послідовність така: FNAC - біопсія ядра - відкрита хірургічна біопсія.
Що вимагають патологи для постановки діагнозу?
Клінічна деталь: Диференціальний діагноз патологоанатома та типи патологічних тестів поінформовані клінічною інформацією; це особливо важливо для FNAC.
FNAC
- Стільниковий аспірат
- Мазуйте матеріал безпосередньо на слайд
- Збризніть цитофіксатором і залиште висохнути
- Можна також промити голку в 50% спиртовому розчині або в рідинній цитологічній рідині для вилучення клітин, «застряглих» в голці
Біопсія тканин
- Адекватний розмір
- Техніка біопсії (не подрібнена)
- З периферії зразка (дозволяє уникнути некротичної пухлини)
- Помістіть біопсію в 10% формалін для фіксації
- Якщо підозрюють туберкульоз або іншу інфекційну причину, також помістіть біопсію в стерильний фізіологічний розчин або культуральне середовище для мікробіології
Підводні камені і застереження
- Недостатня клінічна деталізація форми запиту патології: Диференціальний діагноз патологоанатома та типи патологічних тестів можуть бути спрямовані в правильному напрямку, маючи адекватну клінічну інформацію; це особливо важливо для цитології
- Не виключаючи первинну пухлину перед початком біопсії лімфатичних вузлів: Особливо в руках неотоларингологів пацієнти зазвичай (недоречно) проходять біопсію висічення шийного лімфатичного вузла, перш ніж пройти ретельний пошук первинного злоякісність у верхньому аеротравному тракті або шкірі. Біопсія лімфатичних вузлів не тільки може виявитися непотрібною, але також може ускладнити подальше хірургічне лікування шиї
- Не враховуючи інфекційних причин: такі захворювання, як туберкульоз (туберкульоз) та актиномікоз (рис. 1), можуть маскуватися під злоякісні пухлини та метастази лімфатичних вузлів; тому доцільно направити сегмент висіченого лімфатичного вузла для культури туберкульозу
- Приступаючи до відкритої хірургічної біопсії маси шиї або лімфатичного вузла до FNAC: FNAC дешевий, безпечний і малоінвазивний і часто дає діагноз, роблячи непотрібною відкриту біопсію

Малюнок 1: Актиноміцети, оточені нейтрофілами
- Кривавий аспірат FNAC: кров'янистий мазок часто не допомагає; повторіть процедуру, використовуючи техніку без аспірації
- Недостатній розмір зразка біопсії відкритої тканини: Відкривши шию, хірург повинен забезпечити забір достатнього обсягу тканини, щоб уникнути необхідності повторювати біопсію
- Взяття біопсії з некротичного центру пухлини: Особливо це стосується порожнини рота; біопсія життєздатних клітин на периферії пухлини
- Нерепрезентативна тканина: Коли біопсія повторюється після попередньої «нерепрезентативної» або «неадекватної» біопсії, зробіть заморожений розділ, не для постановки діагнозу, а для того, щоб переконатися, що патологічна тканина дійсно була відібрана
- Припускаючи, що кістозний аспірат є інфекційним або доброякісним, а не злоякісним: Деякі злоякісні новоутворення голови та шиї, наприклад плоскоклітинний рак (СКК) ротоглотки та шкіри, а метастатична меланома може мати метастази в кістозних лімфатичних вузлах (рис. 2); зовнішній вигляд аспірату може варіюватися від кристально чистого до гнійного. Тому кістозні аспірати завжди слід направляти на цитологічне дослідження, навіть якщо злоякісність не підозрюється. Намажте аспірат максимально рівномірно (рис. 6). Кістозна, добре диференційована СКК також може бути прийнята за доброякісну епідермоїдну або гілкову кісту
- Неправильне транспортне середовище: Переконайтеся, що тканина, відправлена на гістологічний аналіз, поміщається в формальдегід в герметичному контейнері; тканина, відправлена на культуру туберкульозу, транспортується в звичайному
- Антикоагуляція: FNAC можна сміливо робити пацієнтам, які приймають аспірин і нестероїдні протизапальні засоби. Пацієнти, які приймають антикоагулянти або з порушеннями кровотечі, можуть мати проблему, якщо антикоагуляцію неможливо безпечно зупинити; FNAC (USGFNAC), керований ультразвуком, може бути доцільним у таких випадках, щоб уникнути проколу великих кровоносних судин

Малюнок 2: Кістозний шийний вузловий метастаз, що походить від плоскоклітинного раку мигдалини
Тонкоголкова аспіраційна цитологія/біопсія (FNAC/FNAB)
Це методика, за допомогою якої цитологічний діагноз робиться на аспіраті клітинного матеріалу, який був зібраний через голку малого калібру і змащений і закріплений на скляному слайді мікроскопа. За відсутності очевидної первинної пухлини FNAC, як правило, є 1-й лінією дослідження маси шиї. Оскільки зв'язок пухлинних клітин з базальною мембраною не може бути визначена за цитологією, цитолог не в змозі розрізнити дисплазію високого ступеня (карцинома in situ) та інвазивну карциному; це розмежування може бути зроблено лише при гістологічному дослідженні тканини біопсія, яка включає базальну мембрану.
FNAC особливо корисний в області голови та шиї з наступних причин:
- Просто, швидко, безпечно і недорого
- Вимагає мінімальної практики і навчання
- Не потрібно анестезія (навіть місцева анестезія)
- Експрес-діагностика
- Незначний ризик травмування нервів, наприклад, лицьового нерва в привушній залозі
- Не викликає посіву пухлинних клітин
- Незначний ризик кровотечі; якщо велика судина, наприклад сонна артерія або внутрішня яремна вена, проколота невеликою голкою калібру, кровотеча осідає при натисканні пальця на місце проколу
- Хороший вихід для метастатичних SCC, а також для диференціації запальних мас від неоплазії
Обладнання для FNAC (рис. 3)
- Голка 23 калібру: тонка голка викликає меншу кровотечу, менш болюча і має аналогічний діагностичний вихід, як більші голки
- Шприц (5 або 10 мл)
- Спиртовий/йодовий марлевий тампон для стерилізації шкіри
- Марлевий тампон для стиснення місця проколу голки
- Два скла Мікроскоп Слайди
- Цитологічний фіксатор (якщо не висушений на повітрі)
Місцева анестезія
Автори не використовують місцеву анестезію, оскільки додаткова голкова паличка для анестетика також викликає дискомфорт і знеболюючий розчин може затемнити невелику масу.

Малюнок 3: Обладнання FNAC: шприц, марлевий тампон, 2 скляні слайди мікроскопа, голка 23 калібру, спиртовий тампон, фіксатор
Доступ до маси
FNAC робиться або з пацієнтом, сидячи в кріслі, або лежачи. При FNAC щитовидної залози шия може бути гіперрозширена над валиком, розміщеним під плечима. Доступ до лімфатичних вузлів по яремної ланцюга може бути поліпшений шляхом повороту голови. По можливості масу фіксують між пальцями недомінантної руки.
Маси на рівні 1b шиї можуть бути більш доступними і краще стабілізуватися шляхом зміщення їх безбічно пальцем, розміщеним в бічній підлозі рота. Однак слід дотримуватися великої обережності, щоб не проткнути палець оператора в роті кінчиком голки.
Ультразвуковий контроль (USGFNAC) або CT-керований FNAC може бути зроблено для мас, до яких важко отримати доступ з упевненістю, наприклад, глибоко розташованих мас у глибокій частці привушного або парафарингеального простору, або менших мас.
Заготівля клітинного матеріалу
Методика безаспірації
Також відомий як тонкоголчастий капілярний метод, це кращий метод авторів. Він спирається на капілярну дію, щоб витягнути стрижені клітини вгору голкою малого калібру. Методика неаспірації легше виконувати, ніж техніка аспірації, покращує здатність оператора направляти кінчик голки в меншу масу і рідше викликає кров'янистий аспірат, що особливо вигідно для судинних структур, таких як щитовидна залоза.
- Тримайте концентратор голки 23-го калібру між індексним/середнім пальцем і великим пальцем недомінуючої руки без шприца
- Просуньте голку через шкіру в масу
- Рухайте голку вперед-назад короткими швидкими ударами, обертаючи голку
- Вийміть голку
- Прикріпіть шприц з втягнутим плунжером, до маточини голки
- Обережно викиньте матеріал на скляний слайд мікроскопа
Техніка аспірації
Метод аспірації використовує негативний тиск, створюваний шприцом, а також ефект зсуву голки, щоб аспірувати клітинний матеріал з маси. Можна використовувати тримач шприца з пістолетною рукояткою, оскільки він забезпечує більш рівномірне всмоктування і полегшує направлення голки (рис. 4).
- Прикріпіть голку до шприца
- Вставте голку в масу, не застосовуючи всмоктування
- Відтягніть поршень шприца
- Підтримуйте всмоктування під час переміщення голки вперед-назад
- Відпустіть поршень шприца, щоб зняти негативний тиск
- Вийміть голку
- Від'єднайте голку від шприца
- Витягніть поршень шприца, щоб наповнити його повітрям, і знову прикріпіть до голки
- Витягніть аспіраційний матеріал на скляний слайд мікроскопа


Малюнки 4а, б: Приклад тримача шприца з пістолетною
розмазування аспірату
Як тільки аспірат був викинутий на скляний слайд мікроскопа, використовується 2-й слайд мікроскопа для мазання клітинного матеріалу в моношар клітин для мікроскопічного дослідження (рис. 5).
Малюнок 6 ілюструє дві техніки, які можуть бути використані для створення тонкої плівки. Техніка мазка «pull-push» може бути застосована тільки до рідких аспіратів. Автори віддають перевагу так званій техніці «розчавити» для FNAC солідних пухлин, яка передбачає м'яке розмазування тканини між двома протилежними скляними слайдами.
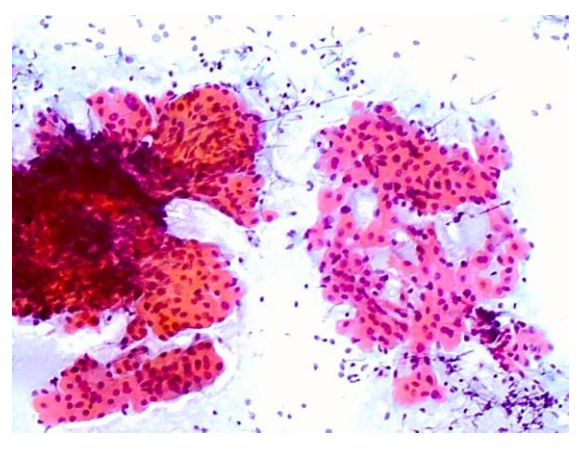
Малюнок 5: Приклад мазка, що показує онкоцитарні клітини і лімфоцити, які занадто товсті зліва, і бажана товщина (моношар) справа

Малюнок 6: Методи мазка «Pull-push» (вище) та «розчавити» (нижче)
фіксація мазка
Мазки відразу ж фіксуються, щоб уникнути усадки артефакту. Це досягається або вологою фіксацією, або повітряною сушінням. Проконсультуйтеся зі своїми цитопатологами щодо їх бажаного методу фіксації. Оскільки для кожної техніки використовуються різні плями, деякі вважають за краще використовувати обидві техніки для одного зразка, оскільки два методи можуть дати додаткові результати.
Техніка вологої фіксації
Це досягається зануренням гірки в 95% розчин етанолу, або нанесенням спрей-фіксатора (рис. 3). Спрей-фіксатори зазвичай складаються з домішки поліетиленгліколю і етилового спирту або ізопропілового спирту. Спирт випаровується і залишає гліколь, що покриває мазок. Матеріал, закріплений технікою мокрої фіксації, може бути забарвлений як плямами Papanicolaou (PAP), так і гематоксилін-еозином (H&E) (рис. 7).


Малюнок 7: Приклади мазків H&E, що показують онкоцитарні клітини та лімфоцити
Техніка фіксації повітряної сушки
Розмазаному матеріалу дозволяється висохнути на повітрі; сушка повинна бути швидкою і може бути спричинена феном або вентилятором. Пляма WrightGiemsa використовується для висушених на повітрі мазків.
Маркування
Позначте слайди деталями пацієнта та походженням аспірату. Слайди на малюнку 8 пройшли піскоструминну обробку на одному кінці, щоб деталі можна було написати на слайді олівцем.

Малюнок 8: Піскоструминний кінець слайдів для маркування олівцем
Цитологія на рідкій основі
Ця методика корисна для гіпоцелюлярних аспіратів. Замість того, щоб намазуватися на скляну гірку, матеріал, отриманий шляхом аспірації або цитобрашинга, переносять у флакон з фіксатором. Потім флакон центрифугують, а осад використовують для мазка.
Ексфоліативна або кистова цитологія
Щіткова цитологія дешева, неінвазивна і практично безболісна і вимагає мінімальної підготовки. Хоча він дуже специфічний, він менш чутливий, тобто негативна цитологія щітки не виключає злоякісності. Тому він корисний для скринінгу підозрілих уражень ротової порожнини; якщо виявлені диспластичні клітини або молекулярні зміни, пацієнтів слід направляти на біопсію тканин.
На малюнку 9 показаний крупним планом кінчик цитощітки. Зубна щітка - надійна і дешева альтернатива (рис. 10).

Малюнок 9: Наконечник цитобруса

Малюнок 10: Зубна щітка - надійна і дешева альтернатива для цитобруса 1
Метод кистової цитології
Нанесіть цитобраш до ураження ротової порожнини з достатнім тиском, щоб злегка схилити ручку.
- Обертайте цитобраш на 360°, застосовуючи тиск на вогнище ураження
- Точкова кровотеча вказує на те, що базальна мембрана була порушена і адекватна глибина тканини була відібрана
- Нанесіть щітки на скляний слайд мікроскопа, прокатавши щітку по поверхні слайда на 360°
- Відразу ж закріплюють мазок відповідно до методикою, раніше описаної з FNAC
- Позначте слайди деталями пацієнта та походженням аспірату
Біопсія Trukut
Черезшкірна біопсія ядра дозволяє зібрати тверде ядро пухлини для гістологічного дослідження в амбулаторних умовах. Зазвичай це робиться за допомогою біопсійної системи Trucut. На відміну від FNAC, біопсія Trucut може посіяти пухлинні клітини; тому уникайте її використання для пухлин слинних залоз, меланом тощо, якщо пухлина не вважається неоперабельною.
Зовнішня канюля знімає голку з гострим загостренням, яку можна втягнути і просунути всередину і з канюлі. Голка має виїмку, яка затримує серцевину тканини, яка була відрізана від пухлини гострим кінцем зовнішньої канюлі (рис. 11a-d). Для цього потрібна дворучна техніка, хоча також доступні автоматизовані та напівавтоматизовані системи.
Метод
- Очистіть та інфільтруйте шкіру місцевим анестетиком у передбачуваному місці біопсії
- Стійка маса не домінуючою рукою
- Зробіть невеликий (3 мм) колотий надріз в шкірі скальпелем
- З центральною голкою, втягнутою в канюлю (рис. 11, а, б), просуньте голку Trucut і канюлю в масу, дбаючи про те, щоб уникнути великих судин
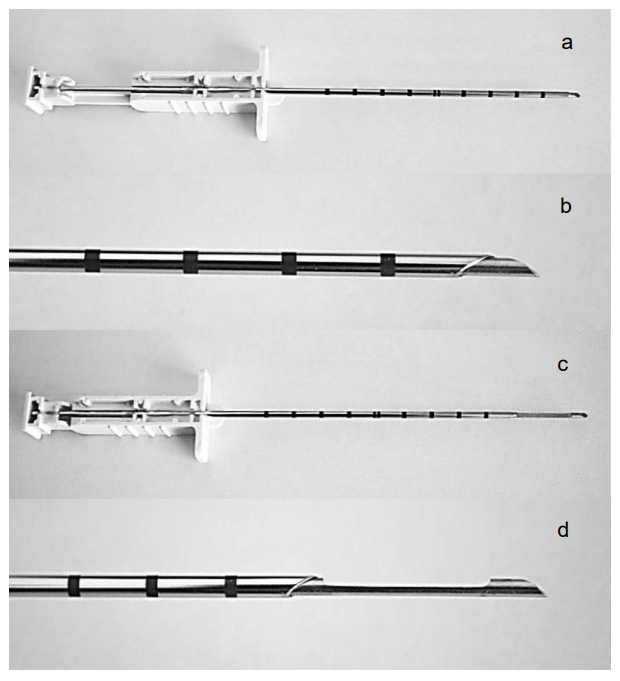
Малюнок 11: Біопсійна голка Trucut з втягнутим плунжером (a, b) і просунутим плунжером (c, d)
- Стійке положення ручки зовнішньої канюлі з недомінантною рукою
- Просуньте поршень (який кріпиться до голки) так, щоб голка видавлювалася з кінчика канюлі в масу (рис. 11 в, г); це дозволяє пухлинної тканини заповнити виїмку в голці
- Встановіть положення рукоятки голки домінуючою рукою, швидко просуваючи ручку зовнішньої канюлі недомінуючою рукою, так що канюля просувається над виїмкою голки, відрізаючи і захоплюючи пухлинну тканину, яка випала в виїмку
- Вивести апарат Trucut у пацієнта
- Попередньо рукояткою голки оголити серцевину тканини (рис. 12)
- Помістіть серцевину тканини в банку для зразків з формальдегідом
- Нанесіть легкий тиск на розріз для гемостазу

Малюнок 12: Серцевина тканини в виїмці голки Trucut
Біопсія пухлин слизової оболонки ротової порожнини та ротоглотки
Пухлини слизової оболонки верхнього аеротравного тракту зазвичай проводять біопсію під місцевою анестезією в офісі або амбулаторії. Місцевий наркоз застосовується до слизової оболонки, після чого місцева анестезія (1% або 2% лідокаїну з 1:100 000 адреналіну) вводять в навколишню підслизову оболонку або нервовий блок робиться, наприклад, мовного нерва (http://emedicine. medscape.com/article/82850-огляд).
Після того, як добре знеболити, біопсію перфоратора беруть щипцями Блейкслі, стежачи за тим, щоб не розчавити тканину. Наскрізний щипці Блейкслі є кращим, оскільки він не розриває тканини і викликає менше розчавити артефакт (рис. 13). Кровотеча, як правило, незначна і зупиняється спонтанно або може бути затримана хімічним припіканням за допомогою палички нітрату срібла (рис. 14).

Малюнок 13: Носові щипці Блейкслі (вгорі); наскрізні щипці Блейкслі (внизу)

Малюнок 14: Палички нітрату срібла, що використовуються для гемостазу
Пунш Біопсія шкіри
Пунш-біопсія застосовується при пігментованих ураженнях шкіри, новоутвореннях, запальних і хронічних порушеннях шкіри. Це робиться під місцевою анестезією з круговим лезом, прикріпленим до рукоятки, яка обертається в міру просування для отримання 3-4 мм циліндричного сердечника повної товщини шкіри (рис. 15).

Малюнок 15: Перфоратор 3 мм/4 мм
Метод
- Визначити напрямок ліній Лангера (лінії натягу шкіри); розтягування шкіри перпендикулярно лініям під час виконання біопсії призводить до отримання еліптичної форми рани з довгою віссю по лініях Лангера і дозволяє легше закрити одним швом і кращий косметичний результат (Малюнок 16).

Малюнок 16: Лінії Лангера/Лінії натягу
- Виберіть відповідний інструмент для біопсії (3 або 4 мм)
- Очистіть та інфільтруйте шкіру 2% лідокаїном з адреналіном
- Розтягніть шкіру на 90 o до ліній Лангера між великим і вказівним пальцями недомінантної руки
- Нанесіть пуансон вертикально на шкіру і обертайте пуансон між великим і вказівним пальцями домінуючої руки, прорізаючи епідерміс, дерму і в підшкірний жир (рис. 17, 18)
- знімаємо перфоратор
- Акуратно підніміть 3-4 мм циліндричну серцевину шкіри голкою, щоб уникнути розчавлення артефакту, і розріжте його вільно біля його основи ножицями з райдужної оболонки
- Тільки більші місця біопсії перфоратора вимагають закриття одним нейлоновим швом

Малюнок 17: Відповідний діаметр перфоратора, нанесений на шкіру

Малюнок 18: Поверніть пуансон через шкіру і розділіть зразок тонкими ножицями нижче дерми, утримуючи його голкою
Відкрита хірургічна біопсія
Відкрита хірургічна біопсія показана, коли біопсія FNAC та Trucut є непереконливими або наводить на думку про лімфому.
Анестезія: Біопсія проводиться під місцевою або загальною анестезією. Оскільки взяти біопсію глибоко всадженого лімфатичного вузла часто складніше, ніж очікувалося, особливо для хірурга, погано розбирається в детальній хірургічній анатомії шиї, слід мати низький поріг для проведення такої біопсії під загальним наркозом.
Гемостаз: Після закінчення операції попросіть анестезіолога зробити процедуру Вальсальви для виявлення венозних кровотеч. Мати низький поріг виходу дренажу на місці, щоб запобігти гематомі.
Розрізи шкіри: Розрізи робляться по лініях Лангера (рис. 16); коли згодом може знадобитися розсічення шиї, розрізи слід робити по лініях розтину шиї.
Біопсія лімфатичних вузлів: Лімфатичні вузли в ідеалі повинні бути повністю висічені, а не розрізані, щоб уникнути забруднення шиї раковими клітинами несподіваного метастазування шийки матки.
Біопсія підщелепного трикутника (рівень 1): Маси підщелепної залози видаляються шляхом резекції всієї залози. Видалення лімфатичних вузлів поблизу нижньощелепної рамусу ставить крайовий нижньощелепний нерв під загрозу травми; найбезпечніше і косметично найкраще розмістити розріз поблизу під'язикової кістки; підняти верхню основу клапоть над рівнем 1, як для розсічення шиї або як для висічення підщелепної слинної залози (див. Висічення підщелепної залози); і визначити крайовий нижньощелепний нерв, де він перетинає лицьові судини глибоко до платизми перед висіченням вузла (рис. 19).
Біопсія лімфатичного вузла заднього трикутника (рівень V): спинномозковий допоміжний нерв дуже поверхневий у задньому трикутнику, часто просто глибоко до шкіри у тонкого пацієнта. Травма нерва - часта причина судових тяжб. Він виходить з грудино-ключично-соскоподібного м'яза, щоб увійти в задній трикутник приблизно на 1 см позаду точки Ерба, яка знаходиться на стику верхньої та середньої третини м'язи, де виходять гілки шийного сплетення (рис. 20). Уникайте міорелаксантів, щоб можна було використовувати механічну або електричну стимуляцію, щоб допомогти ідентифікувати нерв
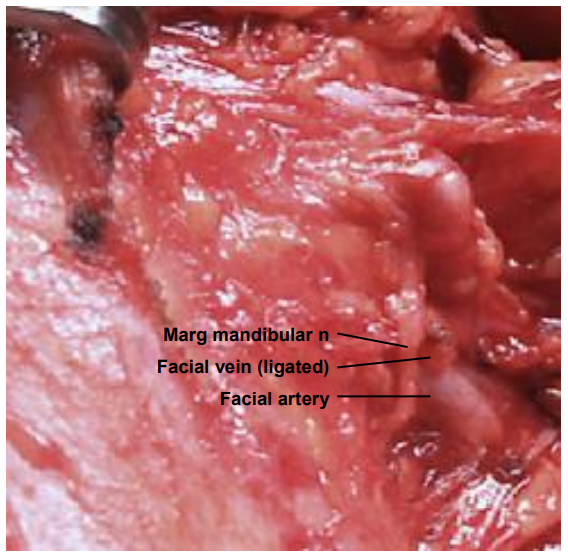
Малюнок 19: Крайовий нижньощелепний нерв видно, що перетинає лицьову артерію і вену (права шия)
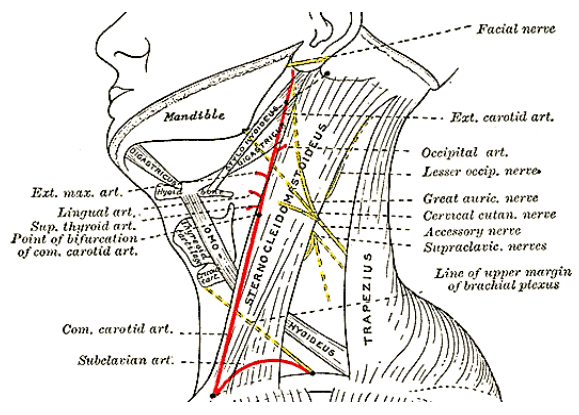
Малюнок 20: Перебіг спинного допоміжного нерва (Вікіпедія)
Біопсія привушної раковини: Основною проблемою є травма лицьового нерва. Крім рук досвідченого хірурга привушної хірурга, масу слід не просто висікати, а видаляти формальною частковою паротидектомією з ідентифікацією лицьового нерва (див. Паротидектомія).
Пухлини носа і носоглотки
Пухлини в носовій порожнині та носоглотці, як правило, можуть бути біопсійні в офісі/амбулаторному відділенні під місцевою анестезією, за винятком судинних пухлин, таких як ангіофіброми. Ангіофіброми слід підозрювати у молодших чоловіків і не слід проводити біопсію.
Амбулаторна ендоскопічна біопсія носоглотки
- Пацієнт вдихає місцевий місцевий анестетик (4% лідокаїн) і протинабряковий (1% фенілефрин) через ніс, щоб полегшити проходження інструментів через ніс і тому, що біопсія нормальної слизової носоглотки викликає дискомфорт
- Огляньте як носові порожнини, так і носоглотку за допомогою гнучкого або жорсткого ендоскопа (рис. 21)

Малюнок 21: Сагітальний вид носоглотки
- Вивчіть масу і відзначте найпростіший трансназальний підхід для біопсійних щипців
- Акуратно пропустіть носові щипці Блейкслі сліпо по підлозі носа, поки він не зупиниться проти носоглотки
- Нахиліть голову пацієнта назад приблизно на 30 о, щоб щипці Блейкслі не випадали з носа при відпущенні
- Пройдіть гнучкий або жорсткий ендоскоп вгору по контралатеральної (або іпсилатеральної) порожнини носа
- Візуалізуйте кінчик біопсійних щипців в носоглотці
- Біопсія пухлини під прямим зором і вилучена щипцями і зразком
- Значне кровотеча незвично
Техніка трансоральної біопсії носоглотки під загальним наркозом
- Інтубація пацієнта перорально
- Помістіть пацієнта в положення тонзилектомії
- Вставте кляп для тонзилектомії (Бойл Девіс)
- Пропустіть всмоктуючий катетер через кожну порожнину носа, навколо м'якого піднебіння, а також виведіть рот і втягніть піднебіння вперед
- Потім носоглотку можна оглядати за допомогою розігрітого дзеркала ларингоскопії, поміщеного в ротоглотку або безпосередньо фарою, або через операційний мікроскоп (рис. 22)
- Потім біопсію можна приймати як трансорально, так і трансназально під зором.

Малюнок 22: Трансоральний вид носоглотки з дзеркалом ларингоскопії
- Крім того, можна змістити м'яке піднебіння вперед за допомогою постназального дзеркала Янкауера (рис. 23) і взяти біопсію через дзеркало під прямим зором
Підводні камені біопсії носоглотки
- Уникайте трансназальної біопсії без прямої ендоскопічної візуалізації маси
- Кровотеча діатез
- Судинні маси
- Ураження біля сонної артерії, тобто латеральної стінки за ямкою Розенмюллера (рис. 21, 22)
- Ектатична внутрішня сонна артеріяНеадекватна місцева анестезія
- Кістозне ураження, що викликає витік ліквору

Малюнок 23: Постназальний дзеркало Янкауера
Посилання
- Бабшет М та ін. Ефективність цитології ротової щітки в оцінці передзлоякісних та злоякісних уражень порожнини рота. J цитол 2011; 28 (4) :165-72
Автори
Кеті Тейлор MbChB, DCH (SA), MmD
(Anat Path)
Анатомічний патологоанатолог
Pathcare
Кейптаун, Південно-Африканська Республіка
kathy.taylor@pathcare.co.za
Еллен Болдінг MbChB, DCH (SA), MMD
(Anat Path)
Анатомічний патологоанатолог
Pathcare
Кейптаун, Південно-Африканська Республіка
boldred@pathcare.co.za
Автор & Редактор
Йохан Фаган MbChB, FCS (ORL),
професор та голова
відділу отоларингології
Кейптаунського університету
Кейптауна Місто, Південно-Африканська Республіка
johannes.fagan@uct.ac.za

Атлас Open Access з отоларингології, оперативної хірургії голови та шиї Йохан Фаган (редактор) johannes.fagan@uct.ac.za ліцензований на умовах ліцензії Creative Commons Attribution - Некомерційна 3.0 Unported

