1.44: Хірургія глоткового мішечка/дивертикулу Зенкера
- Page ID
- 69050
АТЛАС ВІДКРИТОГО ДОСТУПУ ОТОЛАРИНГОЛОГІЇ, ОПЕРАТИВНОЇ ХІРУРГІЇ ГОЛОВИ ТА ШИЇ
ХІРУРГІЯ ГЛОТКОВОГО МІШЕЧКА/ДИВЕРТИКУЛУ ЗЕНКЕРА
Даніель Шустер, Джеймс Неттервілл, Йохан Фаган
У цьому розділі наведено огляд управління дивертилом Зенкера (ZD), включаючи детальну хірургічну техніку, з акцентом на ефективну терапію та лікування.
Зенкер, німецький патологоанатом, вперше повідомив про 27 дивертикулів гіпоглоткового пульсу в 1878 році. 1 У 1907 році Кілліан описав трикутну дефісценцію між крикофарингеус і нижніми сужаючими м'язами, що є анатомічним місцем формування дивертикули Зенкера. 2 (Малюнок 1)
Хоча існує роль для відкритої хірургії, управління перетворилося на ефективні, безпечні ендоскопічні методи з доведеною низькою захворюваністю.
Етіологія
Етіологія обговорюється вже більше століття. Історично автори припускали, що травма, вроджені стриктури верхнього стравоходу, зоб щитовидної залози або чужорідні тіла можуть грати роль. 3 Гастроезофагеальний рефлюкс, крикоглоткова ахалазія, стійко підвищений тонус спокою крикофарингеуса, структурна аномалія крикофарингеального м'яза та центральне або периферичне неврологічне захворювання також були запропоновані як сприяючі або причинні фактори, хоча переконливими доказами є бракує. 3
Однак саме Зенкер правильно описав його як дивертикул пульсу і поклав на спокій більш ранні теорії. 1 З того часу більшість авторів сходяться на думці, що анатомічна схильність відіграє центральну роль у патогенезі, хоча точна етіологія все ще є предметом дискусій.
В даний час широко прийнято вважати, що дисфункція крикоглоткового м'яза відіграє центральну етіологічну роль. Високий внутрішньопросвітницький тиск на рівні трикутника Кілліана призводить до грижі слизової та підслизової оболонки стравоходу через цю область властивої м'язової слабкості. Деякі виступають за те, що високий внутрішньопросвітницький тиск, викликаний некоординацією нижньої м'язи констриктора проти закритого крикофарингеуса несе відповідальність, тоді як інші стверджують, що високий тиск є результатом анатомічної взаємозв'язку між відносно широкою гіпоглоткою та вужчим стравохідним входом через які проходять харчові болюси. 5 Трикутник Кілліана сам по собі має змінний розмір, і пацієнти з більшими ділянками властивої м'язової слабкості, швидше за все, більш схильні до ZD.
Патофізіологія
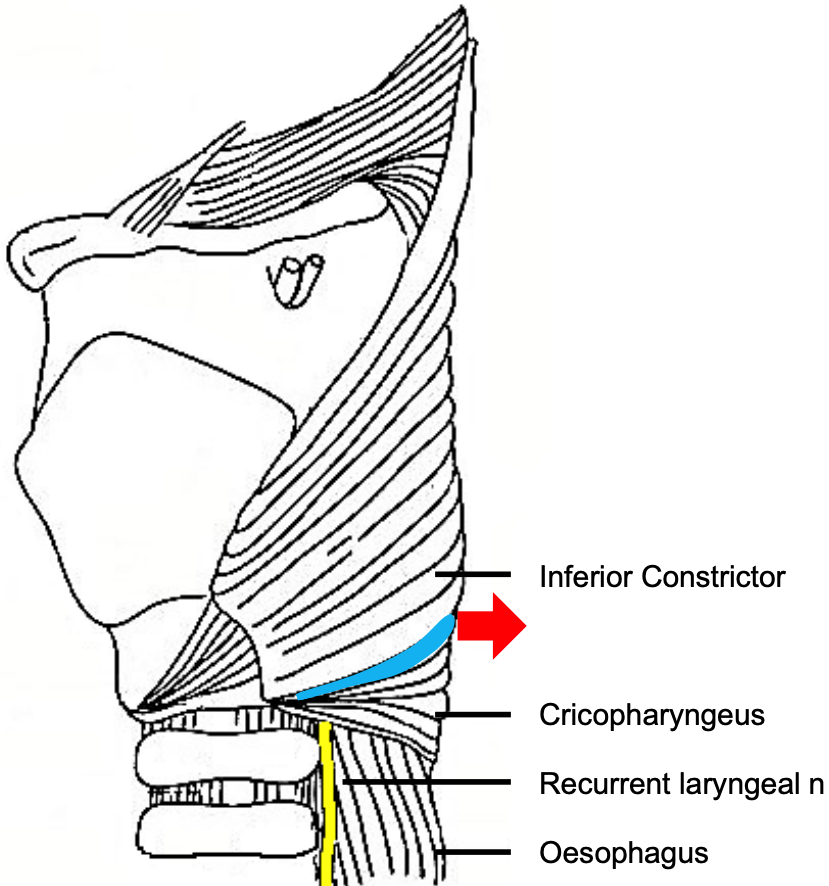
Малюнок 1: Червона стрілка показує, де ZD видавлюється через знецінення Кілліана (синій) між нижнім констриктором та м'язами крикофарингеуса
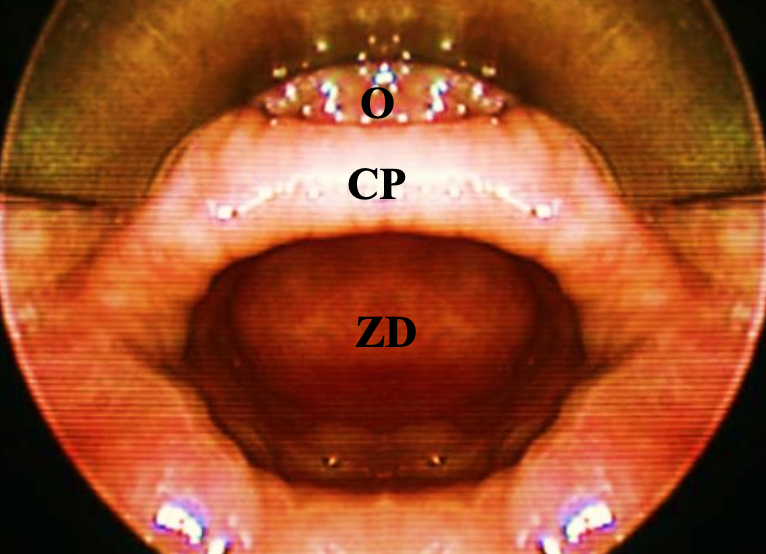
Малюнок 2: Крикофарингеальний брусок (CP), що містить крикофарингеальний м'яз, який відокремлює стравохід (O) від ZD

Малюнок 3: Барієва ластівка ЗД. Зверніть увагу на розташування крикоглоткового м'яза (стрілки) у верхній частині партійної стінки між стравоходом і ZD; і як буккофарингеальна фасція містить дивертикул (зелена лінія)
ЗД - це дивертикул пульсу або грижа слизової стравоходу та підслизової оболонки через трикутник Кілліана, який безпосередньо проксимальний до крикоглоткового м'яза (рис. 1, 2, 3).
Хірургічне значення має те, що весь дивертикул міститься всередині буккоглоткової фасції, яка сама по собі не бере участі в утворенні дивертикула (рис. 3). Буккофарингеальна фасція фактично зміщується задньою стінкою дивертикулу, створюючи більш безпечну площину для поділу «партійної стінки» (яка містить крикофарингеус), не проникаючи в фасцію і потрапляючи в передхребетний простір (рис. 3). Цей анатомічний зв'язок між ЗД і навколишнім букофарингеальним фасціальним шаром є ключем до розуміння того, як верхній травний тракт залишається відокремленим від заглоткового простору при розрізі передньої стінки дивертикула або в разі ізольованого ендоскопічного крикофарингеального міотомія. Порушення цього фасціального шару теоретично може збільшити ймовірність розвитку середостіння.
Однак при ендоскопічному поділі гіпертрофічної крикоглоткового м'яза за відсутності ЗД буккофарингеальная фасція розташовується відразу за крикофарингеальной м'язом, і необхідно дотримуватися великої обережності, щоб зберегти цей фасціальний шар при повному розподілі крикоглотковий м'яз. Незважаючи на початкові побоювання, що ця фасція не може бути збережена під час ендоскопічної крикоглоткової міотомії, Chang et al продемонстрували в трупному дослідженні, що буккофарингеальний фасціальний шар залишився гістологічно неушкодженим за допомогою вуглекислого газу (CO 2) лазерної крикофарингеальної міотомії. 4
Клінічна презентація
ЗД зустрічається переважно у літніх людей, рідко зустрічається у пацієнтів віком до 40 років. Ретельний анамнез може викликати підозру на ЗД. Характерними симптомами є прогресуюча дисфагія в поєднанні з постпрандіальною регургітацією неперетравленої їжі. Коли пов'язані з галітозом, втратою ваги, галасливою деглютицією, кашлем, відчуттям глобусу та рецидивуючою неспровокованою аспірацією, анамнез лише патогномонічний. 5 Симптоми можуть існувати тижнями або роками, а вираженість симптомів, як правило, корелює з розміром ЗД. Фізичне обстеження часто є нормальним явищем, хоча іноді при ларингоскопії може відзначатися об'єднання слини в горловині, яке може або не може бути очищено при ковтанні. Маса шиї рідко пальпується. Рідко присутній ознака Бойса, або набряк на шиї, який булькає при пальпації. 6
Клініцисти повинні пам'ятати, що, хоча і рідко (частота < 0,5%), карцинома може виникати при ЗД 7. Відрижка з кров'ю їжа повинна викликати підозру на це, і є свідченням того, що спостереження не є розумним варіантом. Ластівка барію часто виявляє дефекти наповнення в мішку, які зазвичай представляють неперетравлену їжу. Однак постійний дефект пломбування на серійних дослідженнях повинен викликати занепокоєння пухлиною. 5
Спеціальні розслідування
Діагноз підтверджується контрастною ластівкою і відеофлюороскопією (рис. 3). Ларингоскопія робиться для виключення інших причин дисфагії, а також для документування дисфункції голосових зв'язок. Передопераційна оцінка повинна включати оцінку функції нижнього стравохідного сфінктера, оскільки крикофарингеальна міотомія у пацієнтів з некомпетентним нижнім стравохідним сфінктером ставить їх під загрозу розвитку важкого гастроезофагеального та гортаноглоткового рефлюксу.
Хірургічна анатомія
ЗД - це тонкостінний мішок, вистелений стратифікованим плоскоклітинним епітелієм з тонким шаром фіброзної підслизової оболонки. М'язовий шар горловини відсутній у його стінки. Задня грижа слизової оболонки проходить через дегісценцію/трикутник Кілліана і розташована між нижніми волокнами нижнього звуження глотки і верхнім краєм крикоглоткового м'яза (рис. 1, 3). Загальна (партійна) стінка містить крикофарингеус у її верхнього краю і відокремлює стравохід від дивертикула (рис. 2, 3).
Важливо розуміти, що після того, як ZD грижі через зневоднення Кілліана, він розширюється ззаду до крикофарингеуса і верхніх шарів стравоходу м'язів, але все ще міститься в періостравохідній фасції. Цей захисний шар інвестування обличчя, що оточує як стравохід, так і ZD, є ключем до ендоскопічного поділу крикоглоткового м'яза та всієї партійної стінки між ZD та стравоходом. Без цього фасціального шару слина, швидше за все, буде відстежувати середостіння, викликаючи медіастиніт.
Лікування
Спостереження за допомогою дієтичних маніпуляцій є розумним варіантом для відносно невеликого ЗД, або у пацієнтів з мінімальними симптомами, або які становлять значний анестетичний ризик.
Хірургічні підходи включають в себе наступне:
- Ендоскопічні
- Крикоглоткова міотомія
- Дивертикулотомія
- Зшивання
- Лазерна
- Електрокоагуляція
- Зовнішні трансцервікальні
- Крикоглоткова міотомія
- Інверсія
- Дивертикулопексія (суспензія)
- Дивертикулектомія
- накладання швів
- Зшивання
Більшість авторів в даний час виступають за ендоскопічну хірургію як бажане лікування, і багато досліджень повідомили, що ендоскопічні методи є безпечними та ефективними. 8-12 Переваги порівняно із зовнішніми процедурами - це короткий час анестезії, ранній прийом всередину, коротка госпіталізація, мінімальний біль, і що ревізійна хірургія, ендоскопічна або зовнішня, не порушена рубцями.
Як і будь-яка операція, ризики та переваги операції повинні бути ретельно зваженими, особливо тому, що пацієнти ЗД, як правило, люди похилого віку і часто немічні.
ендоскопічні процедури

Малюнок 4: До і після ендоскопічної дивертиколотомії за допомогою степлера: Cricopharyngeus і партійна стінка між ZD і стравоходом були розділені, включивши мішечок у стравохід. Зверніть увагу, як степлер не в змозі розділити дистальну партійну стінку, в результаті чого утворюється залишкова планка
Ендоскопічна операція повністю розділяє загальну стінку між стравоходом і дивертикулом (дивертикулотомія), тим самим включивши дивертикул в стравохідний просвіт; а в процесі також виконує крикоглоткову міотомію (рис. 4).
Багато суперечок існує щодо найбільш ефективної техніки. Автори погоджуються з дослідженням, яке виявило, що ендоскопічний лазер СО 2 є більш ефективним і призводить до значно меншої рецидиву, ніж ендоскопічне зшивання. 10 Це може бути тому, що ендоскопічний степлер не ділить саму дистальну частину загальної стінки між стравоходом і дивертикулом (рис. 4). У куточках світу, де немає ні степлера, ні СО2 лазера, на місці лазера буде працювати тривалий всмоктуючий припікання.
Необхідно враховувати гнучкість і захворювання шийного відділу хребта. Спілкування з бригадою по догляду за анестезією повинно включати обговорення необхідності паралічу як компонента загального анестетика, оскільки м'язовий тонус може обмежити візуалізацію та ускладнити розміщення сфери.
Вибір діючого дивертикулоскопа залежить від виконуваної процедури.

Малюнок 5а: Дивертикулоскоп Бенджаміна

Малюнок 5b: Двостулковий дивертикулоскоп Weerda
Дивертикулоскоп Бенджаміна: (Рис. 5а) Для лазерної дивертикулотомії СО 2 автори виявили дивертикулоскоп Бенджаміна (Storz) для забезпечення оптимальної комбінації візуалізації та простоти розміщення. Оскільки він має випрямлені кінчики, а не вигнуті назовні кінчики сфери Дольмана, який вперше був використаний для ендоскопічної хірургії, його часто можна розмістити у пацієнтів, у яких розміщення оригінального обсягу Дольмана було б важко.
Дивертикулоскоп Weerda: Довгий двоклапанний дивертикулоскоп Weerda (Storz) забезпечує додатковий передньо-задній об'єм, відкриваючи леза області; це важливо для використання техніки степлера. Однак ширина проксимального кінця області ускладнює введення у пацієнтів з вузькою міжзубної шириною.

Малюнок 6: Перфорований мішок
Проходження дивертикулоскопа може бути важким або неможливим у деяких пацієнтів. Тому важливо застерігати пацієнтів, що ендоскопічний підхід, можливо, доведеться відмовитися через поганий доступ. У менш досвідчених руках область застосування є особливо небезпечним інструментом, оскільки його може бути важко вставити і може проникнути в задню стінку глотки або сумку, що спричиняє шийний сепсис і медіастиніт (рис. 6). Тому дуже важливо, щоб хірург здійснював обґрунтоване судження та відмовився від процедури, перш ніж викликати ятрогенну перфорацію.
Хірургічні етапи ендоскопічної дивертикулотомії
- Періодично вводити антибіотики широкого спектру дії
- Загальна анестезія проводиться при інтубації оротрахеї (назотрахеальна інтобація ускладнює доступ)
- Захистіть верхні зуби захисним засобом для ясен
- Вивчіть барієву ластівку, щоб визначити розміри ЗД та місця розташування шийки ЗД та вхідного отвору стравоходу
- Почніть ендоскопію за допомогою передньої комісури або дедо ларингоскопа
- Проходять через правий піриформний синус в посткрикоїдну область
- Огляньте дивертикул
- Визначте просвіт стравоходу
- Всмоктування затриманої їжі та виділень із ЗД
- Використовуйте 0-градусний стрижень Хопкінса, щоб уважно вивчити область (включаючи гіпоглотку) - зверніть увагу на будь-які відхилення, які можуть сприяти дисфагії
- Проведіть тупий зонд в просвіт стравоходу і натисніть його вниз, щоб розтягнути крикофарингеус м'яз; розслаблення крикофарингеус м'язи дозволяє легше проходити передньої губи Benjamim або Weerda області в стравохід
- Якщо просвіт стравоходу важко канюлювати ларингоскопом
- Вставте в просвіт стравоходу гумовий катетер, всмоктуючий катетер або довгий 4 мм круглий анестезіологічний просвіт
- Потім пропустіть дивертикулоскоп над катетером або шукачем просвіту, який потягне вниз на просвіт стравоходу і направить передню губу області в стравохід.
- Огляньте ЗД на злоякісність
- Акуратно зніміть ларингоскоп
- Виконайте жорстку езофагоскопію
- Огляньте стравохід
- Розширення стравохідного отвору з охопленням полегшує проходження дивертикулоскопа
- Використання дивертикулоскопа Бенджаміна для залучення ЗД (рис. 5а)
- Не завжди вдається вставити область застосування через анатомічних обмежень
- Змастити область хірургічним желе
- Розтягніть шию ззаду, наскільки дозволяє шийний відділ хребта
- Передайте область в правий піриформний синус, обережно піднімаючи кінчик області, оскільки він спрямований медіально під посткрикоїдну область.
- Просуньте область з переходом передньої кінцівки в просвіт стравоходу
- Область застосування часто стабільна, без необхідності підвішування
- Використання дивертикулоскопа Weerda для залучення ЗД (рис. 5b)
- Проведіть закритий кінець прицілу в підсумок, намагаючись не перфорувати тонку стінку мішечка.
- Відкрийте лопатки і втягніть область, поки стравохідний отвір не з'явиться спереду
- Проведіть передню лопатку області в стравохід і тримайте задню лопатку в мішечку
- Відволікайте лопаті далі, щоб привести партійну стіну в поле зору (рис. 1)
- Призупинити область за допомогою тримача прицілу
- Очистити мішечок від залишків їжі
- Приступайте до крикоглоткової міотомії +/- дивертикулотомії
Ендоскопічна СО 2 лазерна крикоглоткова міотомія +/- дивертикулотомія
CO 2 лазер має перевагу поділу партійної стінки до нижнього аспекту мішечка. Коли використовується степлер, завжди є залишкова нижня губа мішечка, яку неможливо розділити пристроєм через його конструкцію; лазер часто використовується для поділу цієї залишкової планки. В епоху критичних витрат стримування, лазер тому має перевагу в тому, що в змозі виконати все завдання, тоді як степлер може знадобитися допомога подальшого поділу нижньої партії стіни. Безсимптомна післяхірургічна підшкірна емфізема виникає трохи частіше після СО 2 лазера, ніж при ендоскопічному степлері.
- Встановіть лазер CO 2 на 5-10 Вт, режим CW та з трохи розфокусованим розміром плями для поліпшення гемостазу
- Візуалізуйте загальну партійну стіну за допомогою операційного мікроскопа з вбудованим лазерним мікросанчям СО 2
- Дивертикулотомія
- Використовуйте лазер для перетину слизової та крикоглоткового м'яза в середній лінії загальної стінки
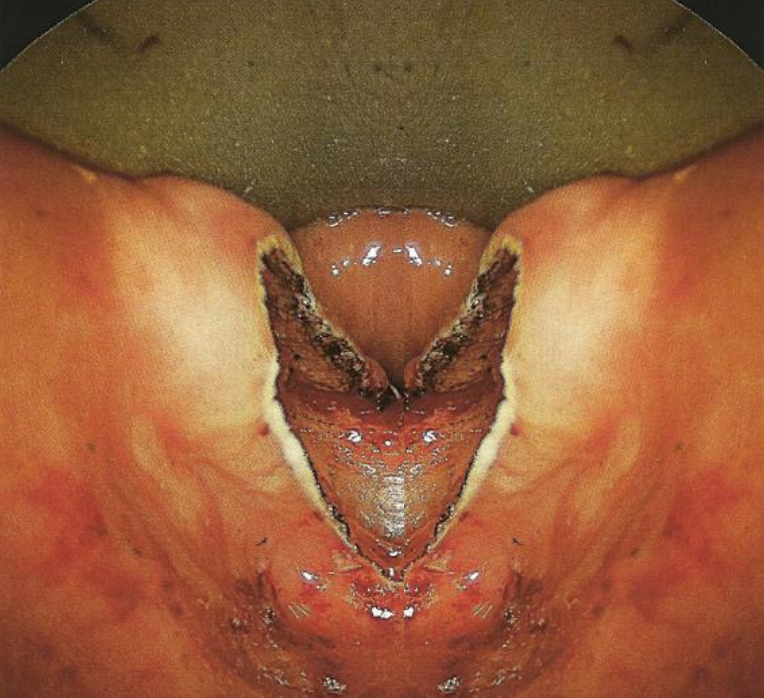
Малюнок 7: Партійна стіна була розділена. Ретельний огляд демонструє, що всі шари крикоглоткового м'яза та слизової оболонки були розділені на нижчий аспект мішка.
- Продовжуйте перетинати партійну стінку в середній лінії лазером вниз до її самого нижнього краю (рис. 7)

Малюнок 8: Положення 3 швів слизової
- Хоча це не потрібно (через інтактну періостравохідну фасцію, як обговорювалося раніше (рис. 3), ми розміщуємо три шви, щоб закрити дефект слизової оболонки (рис. 8)
- Перший шов закриває верхній край слизової стравоходу до нижнього краю задньої стінки дивертикула в середній лінії.
- Потім накладають два додаткових шва по одному з боків середньої лінії для наближення країв слизової.
- Додана довжина конусної голки 4-0 RB1, 27-дюймовий шов Vicryl полегшує ендоскопічну техніку зв'язування, необхідну для зав'язування швів через область
- Огляньте область на предмет гемостазу
- Знімаємо дивертикулоскоп
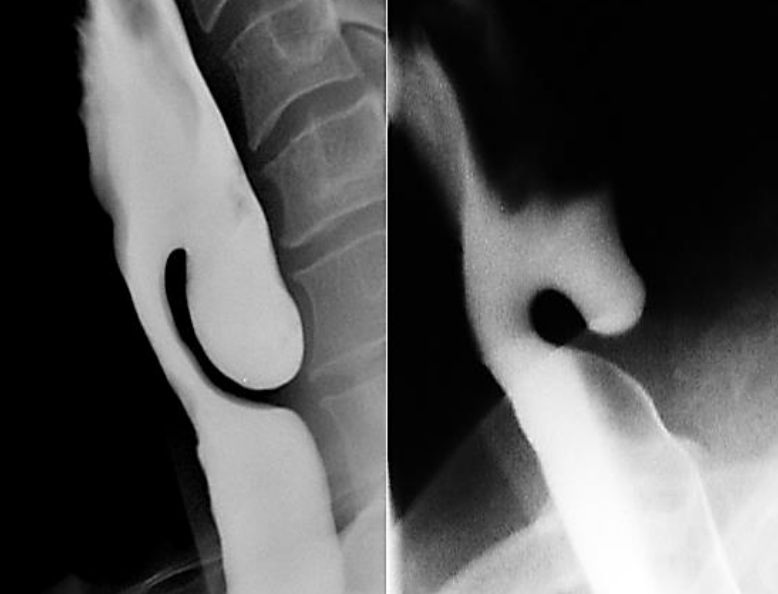
Малюнок 9: ZD з правого боку було б дуже важко обробляти степлером і найкраще робити з CO 2 лазером, оскільки він занадто неглибокий для техніки зшивання
CO 2 лазер особливо корисний для мішечків <4 см, оскільки степлер не розділяє дистальний 1-2 см партійної стінки (рис. 9).
Крикоглоткова міотомія
Крикофарингеальна міотомія є частиною процедури дивертикулотомії, як описано вище, але також може проводитися ізольовано при дуже малих ЗД або при крикоглотковому спазмі
- Вставте дивертикулоскоп двома його кінчиками спереду і ззаду до крикоглоткового м'яза.
- Визначте видатність крикоглоткового м'яза

Малюнок 10: Трансмукозальна лазерна крикоглоткова міотомія: розрізаючи м'яз (зверху); і завершена міотомія (нижче)
- Використовувати лазер для перетину слизової оболонки над м'язом в середній лінії (рис. 10)
- Приступайте до скрупульозного повного перетину крикофарингеального м'яза без порушення заднього шару навколостравохідної фасції (рис. 10)
Ендоскопічна дивертикулотомія
Ендоскопічне зшивання, хоча і не наш кращий метод, є цінним методом для використання, якщо CO 2 лазер недоступний.
Порівняно з лазером або діатермією, він швидше (кілька хвилин), має менший ризик перфорації та медіастиніту, забезпечує хороший гемостаз і дозволяє уникнути термічного пошкодження рецидивуючого гортанного нерва. Принциповим недоліком є те, що він не ділить дистальний 1-2 см стінки дивертикула і тому не підходить для невеликих мішечків (рис. 9).
Перші кілька процедурних кроків ідентичні описаному вище лазерному підходу СО 2. Процедури відрізняються лише після огляду та розтягування крикоглоткового м'яза.
- Вставте двостулковий (Storz) дивертикулоскоп; цей обсяг необхідний для забезпечення досить широкої експозиції для введення степлера

Малюнок 11: Приклад одноразового лінійного степлера/різака з відкритими та закритими кінцями
- Ввести ендоскопічний степлер (рис. 11)
- Довгий 0-градусний стрижень Хопкінса може бути використаний для візуалізації
- Помістіть два кінці степлера верхи на партійну стінку в середній лінії, одним кінцем у стравохід, а іншим - в мішечок.
- 3-й автор поміщає ковадло (не картридж) степлера в мішечок, оскільки це дозволяє розділити більшу довжину партійної стінки; інші вважають за краще розміщувати ковадло в стравоході через його меншого діаметра 9
- Просуньте степлер до очного дна дивертикула або наскільки він піде
- вогонь степлером
- Міцно стисніть рукоятку, яка наближається до ковадла і патрона
- Активуйте ріжуче лезо ручкою або слайдом
- Відпустіть степлер і зніміть інструмент

Малюнок 12: Дивертикулотомія степлером
- Вивчіть поле за допомогою стрижня Хопкінса, щоб визначити, чи слід використовувати додатковий патрон для поділу будь-якої залишилася партійної стінки (рис. 12)
- Огляньте дивертикул, щоб переконатися, що він не був перфорований
- Зніміть контрольно-вимірювальні прилади

Малюнок 13: Зверніть увагу на відстань між наконечником картриджа, скобами та ріжучою канавкою
Важливо відзначити, що наконечник картриджа степлера виходить за кінець скоб, а скоби виходять за межі розрізу бритви (рис. 13). Результатом є те, що цей метод завжди залишатиме деякий залишковий мішок, який, на нашу думку, сприяє його вищій частоті рецидивів.
Одним з варіантів мінімізації цієї проблеми є розміщення тягових швів по обидва боки від запланованої міотомії перед стрільбою степлером. Натягування цих швів під час активації степлера максимально збільшує довжину зрізу бритви. Існують деякі докази того, що це може збільшити довгостроковий успіх цієї техніки. 13
Ендоскопічна дивертикулотомія з електрокаутерією
У умовах обмеженого ресурсу доступ до ендоскопічних степлерів і CO 2 лазера може бути неможливим через значні супутні витрати. Отже, ми вважаємо, що ще одним варіантом ендоскопічного лікування ЗД без витрат цього обладнання є використання електрокаутерії для проведення дивертикулотомії, як було спочатку описано Дольманом. 14 За допомогою цієї техніки можна оголити загальну стіну за допомогою дивертикулоскопа так само, як і при попередніх двох процедурах. Потім пара ізольованих хірургічних щипців використовується, щоб схопити загальну партійну стінку в середній лінії, а монополярний електрокаутерія застосовується до щипців. Це повторюється стільки разів, скільки необхідно для перенесення міотомії до самого нижчого аспекту загальної стінки. Знову ж таки, шви можуть бути розміщені по обидва боки міотомії, щоб допомогти закрити слизову оболонку, хоча це не потрібно, оскільки буккофарингеальна фасція, ключовий шар для підтримки поділу між травним трактом та середостінням, залишається неушкодженим.
Післяопераційний догляд після ендоскопічної дивертикулотомії
- Спостерігати за пацієнтами протягом ночі (незалежно від хірургічної техніки)
- Моніторинг ознак та симптомів, що сигналізують про медіастиніт, оскільки раннє втручання для лікування цього рідкісного, але потенційно смертельного ускладнення є обов'язковим; іррадіюючий біль у спині або грудях, лихоманка та тахікардія, незважаючи на адекватний контроль болю, повинні викликати підозру на медіастиніт
- Після CO 2 лазерної або каутерної дивертикулотомії у невеликої кількості пацієнтів розвивається певна підшкірна емфізема; на нашому досвіді це майже ніколи не призводить до медіастиніту.
- Почніть прозору рідку дієту вранці після операції
- Випишіть пацієнта, якщо він/вона переносить прозору рідку дієту без ознак або симптомів
- Пацієнт повинен залишатися на рідині та м'якій їжі протягом декількох тижнів, щоб запобігти розриву стравоходу, спричиненому великими твердими харчовими болюсами.
- Прогрес до звичайної дієти протягом декількох тижнів
Відкрита трансцервікальна дивертикулектомія
Основним показанням до лікування ZD відкритим способом є неможливість отримати адекватне вплив за допомогою трансоральних ендоскопічних методів або з великим, великим ZD. Хоча це рідко, анатомія деяких пацієнтів запобіжить адекватному ендоскопічному впливу. Як результат, всі хірурги, які лікують ZD ендоскопічно, повинні бути знайомі з відкритими трансцервікальними методиками і повинні бути готові до його виконання, якщо це необхідно. Історично проводилися різні відкриті процедури, включаючи дивертикулопексію та інверсію мішечка. З нашого досвіду, показники успіху значно вищі при відкритій дивертикулектомії.
Хірургічні етапи відкритої дивертикулектомії
- Огляд положення дивертикулу на передопераційній барієвої ластівці
- Виконайте пряму ларингоскопію за допомогою переднього комісурного ларингоскопа
- Відсмоктування всіх залишків їжі з дивертикулу
- Упакуйте дивертикул вазеліновою марлею, щоб допомогти в його ідентифікації
- Транслорально вставити розширювач Мелоні в стравохід; це допомагає виявити відповідні структури в шиї під час відкритого розтину
- Зробіть 5-8 см поперечний шийний розріз шкіри зліва від середньої лінії на рівні крикоподібної кістки (Хоча рідко великий дивертикул буде поширюватися праворуч від середньої лінії, він все одно може бути доставлений в ліву сторону при обертанні гортані)
- Розрізати м'яз платизми
- Підніміть субплатізмальні стулки
- Розсікати між м'язами ремінця, трахеєю та щитовидною залозою медіально, і грудино-ключично-соскоподібним, і судинним пучком сонної /внутрішньої яремної вени латерально
- Верхній гортанний нерв визначає верхню межу розсічення
- Пальпувати і виявити повноту кризощитовидного суглоба
- Тепер безпечно розміщувати подвійний зубчастий гачок шкіри під заднім краєм щитовидного хряща, що перевершує цей суглоб, щоб обертати весь ларинго-трахеальний комплекс, щоб представити ZD в оперативне поле
- Замініть шкірний гачок самоутримуючим втягувачем Weitlaner, щоб утримувати оперативне поле відкритим
- При такому ларинготрахеальному обертанні РЛН безпечний до тих пір, поки один розсікає в задній середній лінії крикоглоткового м'яза.
- На даний момент ZD недостатньо чітко визначена, а скоріше повнота, яку можна пальпувати глибоко до периферійної фасції.
- Нижче цього визначити твердий розширювач всередині стравоходу.
- Розсікати через періодезофагеальну фасцію до виділення ЗД
- Тупо розсікають і піднімають ЗД від крикоглоткового м'яза
- Крикофарингеус м'яз можна легко пальпувати і візуалізувати, розтягнувши на розширювач стравоходу
- Розсікати з тупим прямим кутом дисектора між крикоглоткового м'язом і нижньою слизовою стравоходу
- Розділіть м'язовий шар знизу крикоглоткового м'яза до нижньої межі шийки ЗД.
- Можна також (при збільшенні лупи) використовувати лезо ножа 15, щоб розділити м'язовий шар вниз до слизової стравоходу
- Використовуйте шов, щоб вільно приклеїти крикофарингеус м'яз до області задньої межі щитовидного хряща.
- (Можна в цей момент використовувати степлер для герметизації та поділу шийки дивертикула; однак це додає значних витрат на процедуру)

Малюнок 14: Ліва шийка: Дивертикулярний мішок був оголений, а вищевказана фасція розсічена; зверніть увагу на сонну артерію, бічну до мішка
- Розкрийте дивертикул і огляньте поверхні слизової оболонки (рис. 14)

Малюнок 15: Ліва шийка: Дивертикулярний мішок відкритий. Огляньте поверхні слизової перед тим, як робити консервативну резекцію
- Виконати консервативну резекцію дивертикула, залишаючи близько 1-2 см слизової (рис. 15)
- Закрийте дефект дивертикулектомії, використовуючи розсмоктувані інвертуючі матрацні шви поперечно від верхнього до нижнього (Не закривайте дефект вертикально з боку в бік, оскільки це ефективно звужує просвіт стравоходу і привертає до формування стриктури)
- Рясно зрошуйте шию
- Забезпечити гемостаз
- Вставити водостік
- Закрийте шию шарувато
- Вставити назогастральний зонд для годування
- Продовжуйте прийом антибіотиків протягом 24 годин
- Продовжуйте годування назогастральним зондом близько тижня
- Ввести годування ротовою порожниною, якщо пацієнт добре ковтає слину без симптомів наприкінці тижня
- Якщо у пацієнта болить шия або йому важко ковтати, переконайтеся, що на ластівці барію немає витоку перед початком годування ротовою порожниною
ускладнення операції
Як і всі хірургічні процедури, операції, що проводяться при ЗД, не позбавлені ускладнень. При проведенні ендоскопічних процедур слід дотримуватися обережності, щоб уникнути пошкодження губ, зубів, язика та ясен, особливо у випадках утрудненого впливу. Кровотеча є потенційно небезпечним ускладненням, оскільки гематома на шиї може призвести до здавлення дихальних шляхів. В результаті особливу увагу слід приділити досягненню гемостазу під час відкритих процедур.
Мабуть, найбільш побоюваним ускладненням хірургії ЗД, яке може виникнути як при ендоскопічних, так і у відкритих процедурах, є перфорація стравоходу і подальша витік. Оскільки фасціальні площини в шиї безперервні з середостіння, витік вмісту стравоходу в шию може спричинити медіастиніт, який може бути летальним, якщо його швидко не розпізнати та керувати належним чином. При ендоскопічних процедурах перфорація може відбуватися двома основними способами. Сам підсумок може бути перфорований, надто агресивно просуваючи спорядження. Це також може бути викликано скріплювальним пристроєм, або агресивно вставленим всмоктуючим або тупим зондом. Як варіант, поділ загальної стінки між дивертикулом і стравоходом може призвести до перфорації, якщо розсічення проводиться занадто глибоко за розділеним м'язовим шаром. Щоб витік відбувся, періодезофагеальна фасція повинна бути порушена. Перфорація і медіастиніт повинні бути діагностовані оперативно. Ранні ознаки включають тахікардію, лихоманку та біль у грудях та шиї. Також може виникати крепіт. Будь-яке занепокоєння з приводу цього ускладнення повинно підказати негайне обстеження і емпіричну терапію. Пацієнт не повинен нічого приймати всередину, а антибіотики широкого спектру дії слід починати емпірично. Серійний рентген грудної клітки може продемонструвати розширення підшкірного повітря. Контрастну ковтання слід проводити, щоб встановити, чи присутній клінічний витік рідини через періодезофагеальну фасцію. Якщо діагностувати рано, це, як правило, можна впоратися консервативно. Назогастральний зонд для годування може знадобитися до тих пір, поки перфорація не заживе.
Відкриті процедури можуть обернутися додатковими ускладненнями. Травми критичних структур в області шиї є першочерговим занепокоєнням. Рецидивуючий гортанний нерв представляє особливий інтерес і може бути ідентифікований при необхідності, якщо шийка дивертикула більш поступається, ніж зазвичай. Якщо розсічення і перев'язка ЗД проводиться в середній лінії ззаду, нерв природним чином уникається під час цього розсічення.
Післяопераційна ранова інфекція також може статися, особливо якщо дивертикулярний вміст проливається в шию. Це підкреслює необхідність всмоктування мішка ендоскопічно перед відкриттям шийки.
Висічення занадто великої частини стінки мішка при відкритій процедурі дивертикулектомії може спричинити стриктуру.
Повторення
Незалежно від методики, яка використовується для лікування ZD, мабуть, найпоширенішою проблемою є рецидив. З нашого досвіду, це частіше відбувається після ендоскопічного скріплення; ми відчуваємо, що це пов'язано з неможливістю продовжити дивертикулотомію до самого нижнього краю мішка. У деяких випадках симптоматичний рецидив може прогресувати до того, що вказана процедура перегляду. Коли рецидив все ж відбувається, дивертикул часто ширше. Для успішного вирішення рецидиву хірург повинен продовжити дивертикулотомію аж до дна мішка і усунути полицю.
Посилання
- Зенкер, Ф.А., фон Цімссен Х. розширення стравоходу. Практика циклопедії Мед 1878; 3:46-8
- Кілліан Г. La boudre de l'esophage. Енн Мал Орель Гортань 1907; 34:1
- Шер Р. Л. Дивертикул Зенкера. Отоларингологія Каммінгса - хірургія голови та шиї, 5-е видання 2010; 74:986-97
- Чанг CWD, Лу СС, Неттервілл JL. Анатомічне дослідження лазерної ендоскопічної міотомії Cricofaringeus. Енн Отол Ринол Ларингол 2005; 114 (12) :897- 901
- Ван Овербек JJM. Патогенез і методи лікування дивертикулу Зенкера. Енн Отол Ринол Ларингол 2003; 112 (7) :583-93
- Сіддік М, Вуд S, Страхан Д-р глотковий мішок (дивертикул Зенкера) Постград Мед J 2001; 77:506-11
- Пейн WS. Лікування глотково-стравохідного дивертикулу: просте і складне. Гепатогастроентерологія 1992; 39:109-14
- Сміт С.Р., Генден Е.М., і Уркен М.Л. Ендоскопічна техніка зшивання для лікування дивертикулу Зенкера проти стандартної техніки відкритої шиї: Пряме порівняння та аналіз заряду. Арка отоларингола голова шиї Surg 2002; 128:141-4
- Ріхтсмайер Дж. Ендоскопічне управління дивертикулом Зенкера: основний підхід. Ам Дж Мед 2003; 115 (3А) :175S178S
- Адам С.І., Пасховер Б, Сасакі КТ. Лазер проти степлера: результати ендоскопічного відновлення дивертикулу Зенкера. Ларингоскоп 2012; 122:1961-6
- Maune S. лазерна дивертикулостомія вуглекислого газу: нове лікування дивертикулу Зенкера. Ам Дж Мед 2003; 115- (3А): 172S174S
- Міллер ФР., Бартлі Дж., Отто Р.А. Ендоскопічне управління дивертикулом Зенкера: СО 2 лазер проти ендоскопічного зшивання. Ларингоскоп 2006; 116:1608-11
- Bonavina L, Rottoli M, Bona D, Siboni S, Russo IS, Bernardi D. Трансоральний скріплення для дивертикулу Зенкера: вплив методу тягового шва на довгострокові результати. Surg Endosc; опублікований в Інтернеті 27 квітня 2012
- Dohlman G. ендоскопічні операції при гіпоглоткових дивертикулах. Матеріали Четвертого Міжнародного конгресу отоларингології, Лондон, 1949:715-7
Пропоноване читання в атласі відкритого доступу
Автори
Даніель Шустер, доктор медичних наук,
відділ отоларингології - хірургія голови та шиї Університету
Вандербільта Медичний центр
Нешвілл, штат Теннессі, США
daniel.schuster@vanderbilt.edu
Джеймс Неттервілл, доктор медичних наук
Марк Сміт професор і директор
відділу онкологічної хірургії голови та шиї отоларингології - хірургії голови та шиї
Вандербільта Білла Вілкерсона Центр
Нешвілл, штат Теннессі, США
james.netterville@vanderbilt.edu
Автор & Редактор
Йохан Фаган MbChB, FCS (ORL),
професор та голова
відділу отоларингології
Університету Кейптауна,
Кейптаун, Південна Африка
johannes.fagan@uct.ac.za
