13.2: Основні поняття
- Page ID
- 72046
Кістково-м'язова анатомія, фізіологія та оцінка
Перш ніж обговорювати поняття рухливості, важливо зрозуміти анатомію опорно-рухового апарату, загальні стани опорно-рухового апарату, а також компоненти оцінки опорно-рухового апарату. Детальніше про ці теми читайте в розділі «Оцінка опорно-рухового апарату» в Open RN Nursing Skills.
Рухливість і нерухомість
Рухливість - це здатність пацієнта змінювати і контролювати своє положення тіла. Фізична рухливість вимагає достатньої м'язової сили та енергії, поряд з адекватною стабільністю скелета, функцією суглобів та нервово-м'язової синхронізацією. Все, що порушує цей інтегрований процес, може призвести до порушення рухливості або нерухомості. [1] Рухливість існує на континуумі, починаючи від відсутності порушень (тобто пацієнт може робити серйозні та часті зміни положення без сторонньої допомоги) до повністю нерухомого (тобто пацієнт не в змозі зробити навіть незначні зміни положення тіла або кінцівок без допомога). На малюнку 13.1 [2] зображення пацієнта з порушеннями фізичної рухливості, який потребує допомоги з інвалідним візком.

Функціональна рухливість - це здатність людини пересуватися в своєму оточенні, в тому числі ходити, вставати зі стільця, сідати зі стояння, пересуватися в ліжку. Три основні напрямки функціональної мобільності наступні:
- Мобільність ліжка: Здатність пацієнта пересуватися в ліжку, включаючи перехід від лежання до сидіння і сидіння лежачи.
- Перенесення: Дія пацієнта, що рухається з однієї поверхні на іншу. Сюди входить переміщення з ліжка в стілець або перехід з одного стільця на інше.
- Амбуляція: Можливість ходити. Сюди входить допомога іншої людини або допоміжний пристрій, такий як тростина, ходунки або милиці.
Нерухомість може бути викликана декількома фізичними і психологічними факторами, включаючи гострі і хронічні захворювання, травматичні ушкодження, хронічний біль. Кілька неврологічних та опорно-рухових розладів можуть негативно впливати на рухливість, включаючи остеоартрит, ревматоїдний артрит, м'язову дистрофію, церебральний параліч, розсіяний склероз та хворобу Паркінсона. Травматичні ушкодження, такі як переломи скелета, травми голови або травми хребта, також погіршують рухливість. Захворювання, що викликають втому, такі як серцева недостатність, хронічна обструктивна хвороба легень та депресія, або стани, що викликають біль, також впливають на бажання пацієнта рухатися.
Наслідки нерухомості
Пацієнти, які проводять тривалий період часу в ліжку, коли вони відновлюються після операції, травми або хвороби, можуть розвинутися різноманітні ускладнення через втрату м'язової сили (оцінюється зі швидкістю 20% на тиждень нерухомості). Незалежно від причини, нерухомість може спричинити погіршення роботи серцево-судинної, дихальної, шлунково-кишкової та опорно-рухової системи. Сприяння рухливості може запобігти виникненню цих ускладнень. Результати огляду літератури продемонстрували кілька переваг мобілізації, включаючи менший делірій, біль, дискомфорт у сечі, інфекцію сечовивідних шляхів, втома, тромбоз глибоких вен (ТГВ) та пневмонію, а також покращену здатність до порожнечі. Мобілізація також зменшила депресію, тривогу та дистрес симптомів, одночасно підвищуючи комфорт, задоволення, якість життя та незалежність. [3] Див. Таблицю 13.2a для резюме впливу нерухомості на ці системи організму. [4], [5], [6] Зниження рухливості також є основним фактором ризику руйнування шкіри, як зазначено на шкалі Брейдена. На малюнку 13.2 [7] зображення пацієнта з порушеннями рухливості, у якого розвинувся ТГВ.

| Система тіла | Ефекти нерухомості | потенційні ускладнення |
|---|---|---|
| Психологічний | Депресія
Тривога Лиха |
Зниження якості життя |
| Серцево-судинна | Зниження системного опору судин, що спричиняє венозне об'єднання
Зниження серцевого викиду |
Ортостатична гіпотензія
утворення тромбів |
| Дихальна | Зниження сили дихальних м'язів
Зменшення розширення легенів Гіповентиляція Порушений газообмін зниження кашльового рефлексу Об'єднання легеневої секреції Перерозподіл крові та зсув рідини всередині легеневих тканин |
Ателектаз
Гіпоксія Пневмонія набряк легенів Легенева емболія |
| покривні | Зниження доставки кисню і поживних речовин до тканин
Ішемія тканин Запалення над кістковими промінентами Тертя і зсув |
Розпад шкіри
Травми тиску Інфекція садна |
| Кістково-м'язової | Зниження м'язової маси
Зниження м'язової сили Зниження витривалості Вкорочення сполучної тканини Порушення рухливості суглобів Порушений кальцієвий обмін |
Втома
Зниження стабільності і рівноваги атрофія м'язів контрактури суглобів Крапля стопи остеопороз Водоспад Переломи |
| шлунково-кишковий | Зниження перистальтики
анорексія Зниження споживання рідини Збільшення кишкового газу Змінене ковтання |
Запор
вплив калу Ілеус метеоризм Здуття живота Нудота і блювота Печія Аспірація Неправильне харчування |
| Сечостатевий | Дискомфорт у сечі
Затримка сечі |
Інфекція сечовивідних шляхів |
Прочитайте додаткову інформацію, що стосується вмісту в таблиці 13.2a, використовуючи гіперпосилання в наступному полі.
- Прочитайте додаткові подробиці про оцінку серцево-судинної системи та оцінку тромбозу глибоких вен (ТГВ) у розділі «Серцево-судинна оцінка» в Open RN Nursing Skills.
- Прочитайте додаткові відомості про проведення «респіраторної оцінки» в Open RN сестринських навичок.
- Детальніше про лікування гіпоксії читайте в розділі «Оксигенація» цього підручника.
- Про запобігання травм тиску читайте в розділі «Покривні» цього підручника.
- Прочитайте подробиці про виконання «Опорно-рухового апарату оцінки» в Open RN сестринських навичок.
- Детальніше про запор, вплив, непрохідність, затримку сечі та інфекції сечовивідних шляхів читайте в розділі «Усунення» цього підручника.
- Перегляньте, як виконати «Абдомінальну оцінку» у відкритих навичках медсестер RN.
Стратегії сприяння мобільності пацієнта можна розділити на дві категорії: ті, які використовуються, коли пацієнт знаходиться в ліжку, і ті, що використовуються, коли пацієнт може встати з ліжка. Втручання в ліжку для підвищення мобільності включають виконання заходів з репозиціонування, завершення діапазону вправ руху та надання допомоги пацієнту бовтатися на краю ліжка. Втручання поза ліжком для підвищення мобільності включають перенесення пацієнта з ліжка на стілець та надання допомоги в амбулації. [9] На жаль, амбуляція пацієнтів була визначена як найбільш часто пропускається елемент стаціонарної сестринської допомоги з показниками 76— 88% часу. [10] Перш ніж обговорювати ці втручання для сприяння мобільності, давайте розглянемо оцінки, які медсестра повинна виконати перед безпечним впровадженням мобілізаційних втручань.
Оцінка стану мобільності та потреби в допомозі
Статус мобільності пацієнта та їх потреба в допомозі впливають на рішення щодо догляду за медсестрами, такі як процедури обробки та перенесення, амбуляція та виконання запобіжних заходів щодо падіння. Початкові оцінки мобільності зазвичай проводяться при прийомі до закладу фізіотерапевтом (PT). Див. Таблицю 13.2b для прикладу поширених видів допомоги, необхідних.
| Тип необхідної допомоги | Опис |
|---|---|
| залежний | Хворий взагалі не в змозі допомогти. Для виконання завдань необхідний механічний підйомник і допомога іншого персоналу. |
| Максимальна допомога | Пацієнт може виконувати 75% завдання мобільності, тоді як вихователь допомагає з 25%. |
| Помірна допомога | Пацієнт може виконувати 50% завдання мобільності, тоді як вихователь допомагає з 50%. |
| Мінімальна допомога | Пацієнт може виконувати 75% завдання мобільності, тоді як вихователь допомагає з 25%. |
| Зв'яжіться з охоронцем Assist | Вихователь кладе одну або дві руки на тіло пацієнта, щоб допомогти з рівновагою, але не надає іншої допомоги для виконання завдання функціональної мобільності. |
| Stand By Assist | Вихователь не торкається пацієнта і не надає допомогу, але залишається поруч з пацієнтом для безпеки у випадку, якщо вони втрачають рівновагу або потребують допомоги для підтримки безпеки під час виконання завдання. |
| Незалежний | Пацієнт може спокійно виконувати функціональне завдання без сторонньої допомоги самостійно. |
На додаток до кількості необхідної допомоги, фізіотерапевти можуть визначити стан пацієнта, що несе вагу. Наприклад, пацієнти з переломами нижніх кінцівок або ті, хто відновлюється після заміни коліна або стегна, часто прогресують через етапи діяльності, що несе вагу. Див. Таблицю 13.2c для поширених рецептів, що несуть вагу.
| Тип вагового підшипника | Опис |
|---|---|
| Неваговий підшипник (NWB) | Нога не повинна торкатися підлоги і не дозволяється підтримувати будь-яку вагу взагалі. Для мобільності використовуються милиці або інші пристосування. |
| Ваговий підшипник на дотик (TTWB) | Стопа або пальці ніг можуть торкатися підлоги, щоб підтримувати рівновагу, але на уражену ногу не слід ставити вагу. |
| Часткова вага підшипника | Невелика кількість ваги може підтримуватися на ураженій нозі. Вага може поступово збільшуватися до 50% від маси тіла, що дозволяє людині стояти з масою тіла рівномірно підтримується обома ногами (але не ходьба). |
| Вагонесучий, як переноситься | Пацієнт може підтримувати від 50% до 100% ваги на ураженій нозі і може самостійно вибирати вагу, підтримувану кінцівкою, виходячи з їх переносимості та обставин. |
| Повна вага підшипника | Нога може підтримувати 100% маси тіла людини, що дозволяє ходити. |
Окрім перегляду замовлень щодо ваги та необхідної допомоги, весь персонал повинен оцінювати мобільність пацієнта до та під час втручань, таких як перенесення з поверхні на поверхню або під час амбулації. Персонал може часто покладатися на звіт пацієнта або члена сім'ї про здатність пацієнта стояти, передавати та здійснювати амбулаторну допомогу, але ця інформація може бути недостовірною. Наприклад, пацієнт може мати невизнане фізичне знезараження від захворювання або травми, що спричинило необхідність госпіталізації, або вони можуть розвинути нові когнітивні порушення, пов'язані з прийнятим діагнозом або їх поточними ліками. [12]
Кілька об'єктивних скринінгових тестів, таких як Timed Get Up and Go Test, традиційно використовуються медсестрами для оцінки стану мобільності пацієнта. Timed Get Up and Go Test починається з того, що пацієнт встає з крісла, ходить три ярди, розвернутися, повернутися до стільця і сісти. Коли пацієнт виконує ці маневри, аналізується їх постава, вирівнювання тіла, рівновага та хода. Однак цей тест та інші тести не дають вказівок щодо того, що повинна робити медсестра, якщо пацієнт не може підтримувати рівновагу сидячи, нести вагу або стояти та ходити. Інструмент оцінки мобільності банерів (BMAT) був розроблений для надання вказівок щодо безпечного поводження з пацієнтами та мобільності (SPHM). Він використовується як оцінка мобільності пацієнта, керована медсестрою, і проводить пацієнта через чотириетапний функціональний список завдань та визначає рівень мобільності, якого може досягти пацієнт. Потім він надає вказівки щодо технології SPHM, необхідної для безпечного підйому, перенесення та мобілізації пацієнта. [13] Прочитайте додаткову інформацію про Інструмент оцінки мобільності банерів (BMAT) за наступним гіперпосиланням.
Перегляньте інструмент оцінки мобільності банерів для медсестер. [14]
Дивіться наступне поле для прикладу медсестри, яка використовує BMAT.
65-річний чоловік потрапив до лікарні пізно ввечері. Він 6'2″ високий і важить 350 фунтів. (158 кг). Йому потрібно було дефекацію, але не хотів використовувати каструлю. Медсестрі не було комфортно змусити його користуватися ванною, тому що він ще не був оцінений фізичною терапією, а фізіотерапевт не був доступний до наступного ранку. Згідно з політикою агентства, медсестра використовувала BMAT і визначила, що пацієнт в даний час знаходиться на рівні мобільності 3. Його перевели в туалет за допомогою непрацездатного підставки. І пацієнт, і медсестра були полегшені і задоволені результатом.
Безпечне звернення з пацієнтами
Надання допомоги пацієнтам зі зниженою нерухомістю створює підвищений ризик травмування медичних працівників. Зосередження уваги на безпечному поводженні з пацієнтами та мобільності (SPHM) при гострому та тривалому догляді за останнє десятиліття призвело до зменшення травм персоналу, що піднімає травми вперше за 30 років. Тим не менш, медсестри все ще страждають більше опорно-рухових захворювань від підйому, ніж інші працівники у виробничій та будівельній галузях. Багато роботодавців і медсестер раніше вважали, що підняття травм можна запобігти, використовуючи правильну механіку тіла, але докази суперечать цьому припущенню. Механіка тіла передбачає скоординовані зусилля м'язів, кісток та нервової системи для підтримки рівноваги, постави та вирівнювання при русі, передачі та позиціонуванні пацієнтів. [16] Національний інститут охорони праці (NIOSH) розраховує максимальні навантаження для підйому, штовхання, витягування та перенесення для всіх типів працівників. Наприклад, максимальне навантаження для співробітників, що піднімають ящик з ручками, становить 50 фунтів (23 кг), але ця вага зменшується, коли підйомнику доводиться тягнутися, піднімати з-під підлоги або прийняти скручене або незручне положення. Оскільки пацієнти не приходять у простих формах і можуть сидіти або лежати в незручних положеннях, несподівано рухатися або мати рани або пристрої, які заважають підйому, безпечне підйомне навантаження для пацієнтів менше, ніж це максимальне навантаження на 50 фунтів. Незважаючи на те, що використання належної механіки тіла та хороших методів підйому є важливими, вони не запобігають підняття травм у цих обставин пацієнта [17], [18], [19] Фактори, що підвищують ризик підняття травм у медсестри - це навантаження, частота, постава та тривалість впливу. Комбінації цих факторів, таких як високі навантаження, перебуваючи в незручній позі (наприклад, утримання ноги пацієнта при зігнутому і скрученому стані), непередбачувані рухи пацієнта та розширене досягнення, посилюють ризик. [20]
У 2013 році Американська асоціація медсестер (ANA) опублікувала стандарти безпечного поводження з пацієнтами та мобільності (SPHM). Див. стандарти в наступному полі. Дізнайтеся більше про безпечне поводження з пацієнтами за допомогою наступних гіперпосилань.
Перегляньте відео ANA про безпечне поводження з пацієнтами: запобігання травм медсестри та ANA представляє безпечне поводження з пацієнтами та мобільність.
Прочитайте статтю ANA про безпечне поводження з пацієнтами - подорож триває.
Стандарт 1: Встановіть культуру безпеки. Цей стандарт закликає роботодавця встановити прихильність до культури безпеки. Це означає, що пріоритет безпеки перед конкуруючими цілями в умовах без звинувачень, де люди можуть повідомляти про помилки або інциденти без страху. Роботодавець змушений оцінювати системні питання, які сприяють інцидентам або нещасним випадкам. Стандарт також вимагає безпечного кадрового рівня та покращення зв'язку та співпраці. Кожна організація повинна мати процедуру, щоб медсестри повідомляли про проблеми безпеки або відмовилися від призначення через занепокоєння щодо пацієнтів або їх власної безпеки.
Стандарт 2: Впровадження та підтримка програми SPHM. Цей стандарт визначає компоненти програми SPHM, включаючи оцінку пацієнта та письмові вказівки щодо безпечного поводження з пацієнтами персоналом.
Стандарт 3: Включіть принципи ергономічного дизайну, щоб забезпечити безпечне середовище догляду. Цей стандарт заснований на концепції запобігання травматизму за допомогою ергономічного дизайну, який враховує фізичне розташування, потік робочого процесу та використання технологій для зменшення впливу травм або хвороб.
Стандарт 4: Виберіть, встановіть та підтримуйте технологію SPHM. Цей стандарт надає вказівки щодо вибору, встановлення та обслуговування технології SPHM.
Стандарт 5: Створіть систему освіти, навчання та підтримки компетентності. Цей стандарт окреслює навчання SPHM для працівників, включаючи демонстрацію компетентності перед використанням технології SPHM з пацієнтами.
Стандарт 6: Інтегруйте оцінку SPHM, орієнтовану на пацієнта, план догляду та використання технології SPHM. Цей стандарт орієнтований на потреби пацієнта, встановлюючи орієнтири оцінки та розробляючи індивідуальний план догляду. У ньому окреслено важливість використання технології SPHM терапевтичним способом з метою сприяння незалежності пацієнтів. Наприклад, пацієнту може знадобитися технологія підтяжки всього тіла відразу після операції, потім перейти до підйому сидячи на стійці для перенесення, а потім перейти до технології, яка підтримує амбулацію.
Стандарт 7: Включіть SPHM у розумне пристосування та повернення до роботи після травми. Цей стандарт сприяє поверненню працівника на роботу після травми.
Стандарт 8: Встановіть комплексну систему оцінки. Остаточний стандарт передбачає оцінку результатів, пов'язаних з реалізацією агентством програми SPHM з усуненням недоліків.
Допоміжні пристрої
Існує кілька типів допоміжних пристроїв, які медсестра може включати під час безпечного поводження з пацієнтом та мобільності. Допоміжний пристрій - це предмет або одиниця обладнання, призначене для допомоги пацієнту з діяльністю повсякденного життя, такими як ходунки, тростина, пояс ходи або механічний підйом. [22] Допоміжні пристрої включають інші елементи, описані нижче.
Пояси ходи
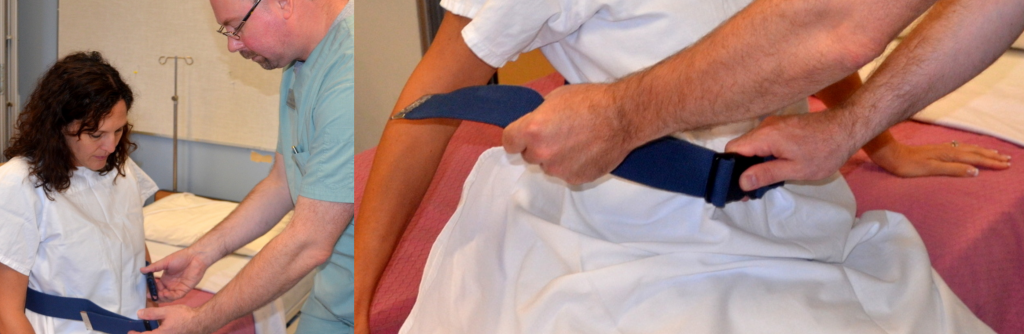
Пояси ходи слід використовувати для забезпечення стабільності при наданні допомоги пацієнтам стояти, амбулаторно або переходити з ліжка на стілець. Пояс ходи - це пояс шириною 2 дюйми (5 мм), з ручками або без них, який розміщується навколо талії пацієнта і застібається пряжкою. Пояс ходи слід накладати поверх одягу або халата, щоб захистити шкіру пацієнта. Зображення пояса ходи див. На малюнку 13.3 [23].

Слайдер дошки
Повзункова дошка (також звана дошкою для перенесення) використовується для перенесення нерухомого пацієнта з однієї поверхні на іншу, поки пацієнт лежить на спині (наприклад, з носилок на лікарняне ліжко). [24] Див. Рисунок 13.4 [25] для зображення пацієнта, який переноситься шляхом logrolling з повзунка дошки з декількома помічниками.

Сидіти, щоб стояти ліфти
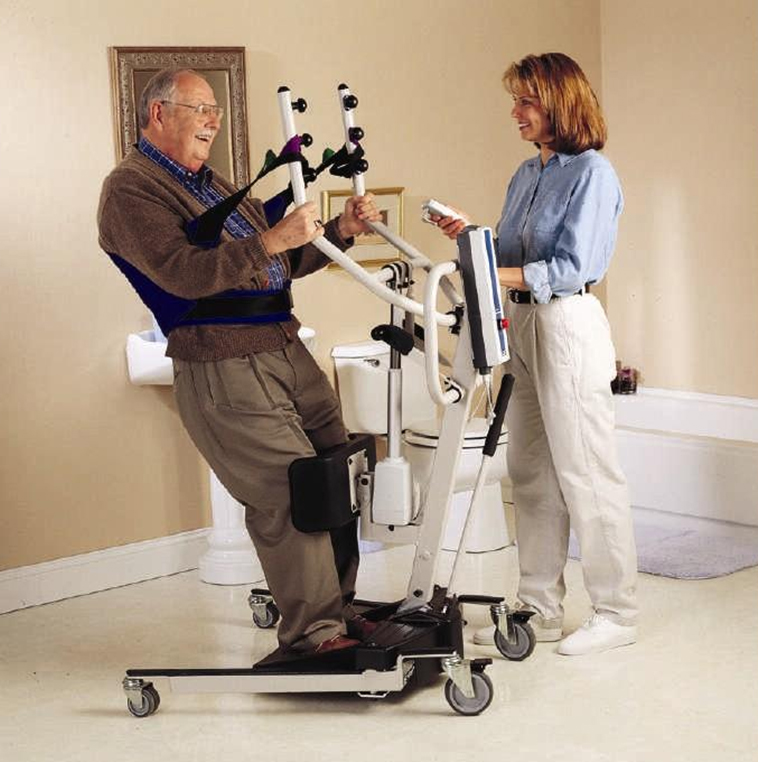
Підйомники для сидіння на стенді (також звані як підйомники Сара, Підйомні підйоми, Допомога в стенді або Підйомники) - це пристрої мобільності, які допомагають пацієнтам, що несуть вагу, які не в змозі перейти з положення сидячи в положенні стоячи, використовуючи власну силу. Вони використовуються для безпечного перенесення пацієнтів, які мають деяку м'язову силу, але недостатньо сили, щоб безпечно змінювати положення самостійно. Деякі сидять, щоб стояти підйомники використовують механізований ліфт, тоді як інші немеханізовані. На малюнку 13.5 [26] зображення медсестри, яка допомагає пацієнту стояти, сидячи, щоб стояти.
Механічні підйомники
Механічний підйомник - це гідравлічний підйомник зі стропом, який використовується для переміщення пацієнтів, які не можуть нести вагу або мають медичний стан, який не дозволяє їм стояти або допомагати при русі. Він може бути переносним пристроєм або стаціонарно прикріпленим до стелі. Зображення механічного підйомника див. Рис. 13.6 [27].
Більшість клінічних установ не дозволяють студентам-сестрам самостійно експлуатувати механічні підйомники без нагляду співробітників агентства. Перегляньте політику агентства та отримайте допомогу, як зазначено, навіть якщо у вас є досвід використання механічних підйомників в якості співробітника в іншому агентстві.

Протоколи ранньої мобільності
Багато лікарень використовують протоколи мобільності, керовані медсестрою, для заохочення ранньої мобільності пацієнтів у відділеннях інтенсивної терапії та після операції. Метою протоколів ранньої мобільності є підтримка базової мобільності та функціональної здатності пацієнта, зменшення частоти делірію та зменшення стаціонарної тривалості перебування. Протоколи включають скоординований підхід багатопрофільної команди і можуть включати респіраторних терапевтів, фізіотерапевтів, фармацевтів, трудотерапевтів та постачальника медичних послуг, які зосереджуються на швидшому виведенні пацієнта з ліжка. [28]
Коли діють протоколи ранньої мобільності, медсестри використовують інструмент скринінгу, щоб визначити, чи готовий пацієнт клінічно спробувати протокол. Цей алгоритм починається з перегляду неврологічних критеріїв пацієнта, таких як, чи відкриває пацієнт очі у відповідь на словесну стимуляцію? Якщо пацієнт відповідає неврологічним критеріям, їх оцінюють за додатковими критеріями дихальних, кровоносних, неврологічних та інших міркувань. Якщо пацієнт очищає ці критерії, зареєстрована медсестра може ретельно ініціювати протокол ранньої мобілізації у співпраці з фізіотерапевтом. Див. Рис. 13.7 [29] для прикладу протоколу ранньої мобілізації, який використовується для пацієнтів у відділенні інтенсивної терапії. [30]

Дивіться наступне поле для прикладу протоколу мобілізації у відділенні проміжного догляду.
Ось приклад використання протоколу ранньої мобілізації у відділенні проміжного догляду з техніками по догляду за пацієнтами (PCT). Три РСТ співпрацюють з медсестрами з 7:00 до 19:00 Кожен РСТ має вісім пацієнтів і відповідає за мобілізацію пацієнтів протягом кожної 12-годинної зміни. Кожен фахівець з догляду за пацієнтами обговорює рівень активності кожного пацієнта з РН на початку зміни і визначає, скільки разів кожен пацієнт буде мобілізований протягом дня. Будь-які занепокоєння, що виникають під час мобілізації, поділяються з медсестрою для відповідного спостереження.
Діапазон рухових вправ
Коли пацієнти не можуть амбулаторно або мають травму конкретних кінцівок, часто призначаються вправи діапазону руху (ПЗУ). Вправи ПЗУ полегшують рух конкретних суглобів і сприяють рухливості кінцівок. Оскільки зміни в суглобах можуть відбутися після трьох днів нерухомості, вправи ПЗУ слід починати якомога швидше. Існує три типи вправ ПЗУ: пасивні, активні та активні асисти. Пасивний діапазон руху - це рух, що застосовується до суглоба виключно іншою людиною або пасивною машиною руху. При застосуванні пасивного діапазону руху суглоб індивідуального прийому вправи повністю розслабляється, тоді як зовнішня сила рухає частину тіла, поки вони лежать в ліжку. Наприклад, пацієнтам, які перенесли операцію з заміни коліна, можуть бути призначені пасивний руховий апарат, який безперервно згинає і розширює коліно пацієнта, лежачи в ліжку. Зображення машини пасивного руху дивіться на рисунку 13.8 [32]. Активний діапазон руху - це рух суглоба особою, яка виконує вправу без зовнішньої сили, що допомагає в русі. Активним асистентом діапазону руху є спільний рух з частковою допомогою від зовнішньої сили. Наприклад, в період відновлення після операції на плечі пацієнт відвідує лікувальну фізкультуру і отримує 50% допомогу в русі руки за допомогою асистента фізіотерапії.

Перегляньте інфографіку, що демонструє діапазон вправ руху.
Пацієнти можуть отримувати тимчасові вправи ПЗУ через травму, операцію або інші тимчасові умови. Очікується, що ці пацієнти зроблять повне одужання і з часом більше не потребуватимуть ПЗУ для забезпечення належного функціонування свого суглоба. Іншим пацієнтам потрібні тривалі вправи ПЗУ для запобігання контрактур, які можуть виникнути в таких станах, як травма спинного мозку, інсульт, нервово-м'язові захворювання або черепно-мозкова травма. Контрактура - це відсутність повного пасивного діапазону руху через обмеження суглобів, м'язів або м'яких тканин. [33] Див. Рис. 13.9 [34] для зображення важкої контрактури ніг у пацієнта з термінальним неврологічним станом.

Діапазон рухових вправ призначається фізіотерапевтом і може виконуватися помічниками фізичної терапії, медсестер, техніками пацієнтів та медсестрами на основі політики агентства. Рекомендації по виконанню діапазону рухових вправ включають наступне:
- Програму пасивного розтягування слід починати якомога раніше в перебігу нервово-м'язового захворювання, щоб запобігти контрактури і стати частиною регулярного ранкового і вечірнього розпорядку.
- Правильна техніка має важливе значення для пасивного розтягування, щоб бути ефективним. З кожною розтяжкою положення слід утримувати за рахунком 15, а кожну вправу повторювати від 10 до 15 разів під час сеансу (або за призначенням). Розтяжка повинна виконуватися повільно і м'яко. Надмірно напружена розтяжка може викликати дискомфорт і зменшити співпрацю.
- Письмові навчальні матеріали повинні надаватися пацієнту та сім'ї як доповнення до усних інструкцій та демонстрацій фізіотерапевтом.
Подивіться відео на YouTube демонстрацію вправ пасивного руху. [35]
Позиціонування кінцівок за допомогою допоміжних пристроїв також може використовуватися для запобігання утворенню контрактур. Кінцівку слід помістити в положення спокою, яке протистоїть або мінімізує згинання. [36] Допоміжні засоби позиціонування включають подушки, чоботи для ніг, ручні ручні шини, шини для зап'ястя, протектори п'яти або ліктя, подушки для викрадення або трапецію. На малюнку 13.10 [37] зображення брекета, що використовується для запобігання падінню стопи у пацієнта з розсіяним склерозом. Падіння стопи - ускладнення нерухомості, яке призводить до підошовного згинання стопи, заважаючи здатності завершувати діяльність, що несе вагу.

Прочитайте додаткову інформацію про спектр рухових вправ, запобігання контрактур та лікувальну фізкультуру за наступними гіперпосиланнями.
Перегляньте, як виконувати вправи активного діапазону руху.
Прочитайте, як запобігти контрактурам та керувати ними.
Дізнайтеся більше про фізичну терапію.
Репозиціонування пацієнтів
Репозиціонування лежачого пацієнта підтримує вирівнювання тіла та запобігає травмам тиску, падінню стопи та контрактурам. Правильне позиціонування також забезпечує комфорт для пацієнтів, які мають знижену рухливість, пов'язану з медичним станом або лікуванням. При переміщенні пацієнта в ліжку підтримуючі пристрої, такі як подушки, рулони та ковдри, можуть допомогти забезпечити комфорт та безпеку. Існує кілька потенційних позицій, які визначаються на основі стану здоров'я пацієнта, переваг або лікування, пов'язаного з хворобою. [38] Важливо репозиціонувати пацієнтів належним чином, щоб запобігти неврологічним травмам, які можуть виникнути, якщо пацієнта ненавмисно поклали на руку.
Положення лежачи на спині
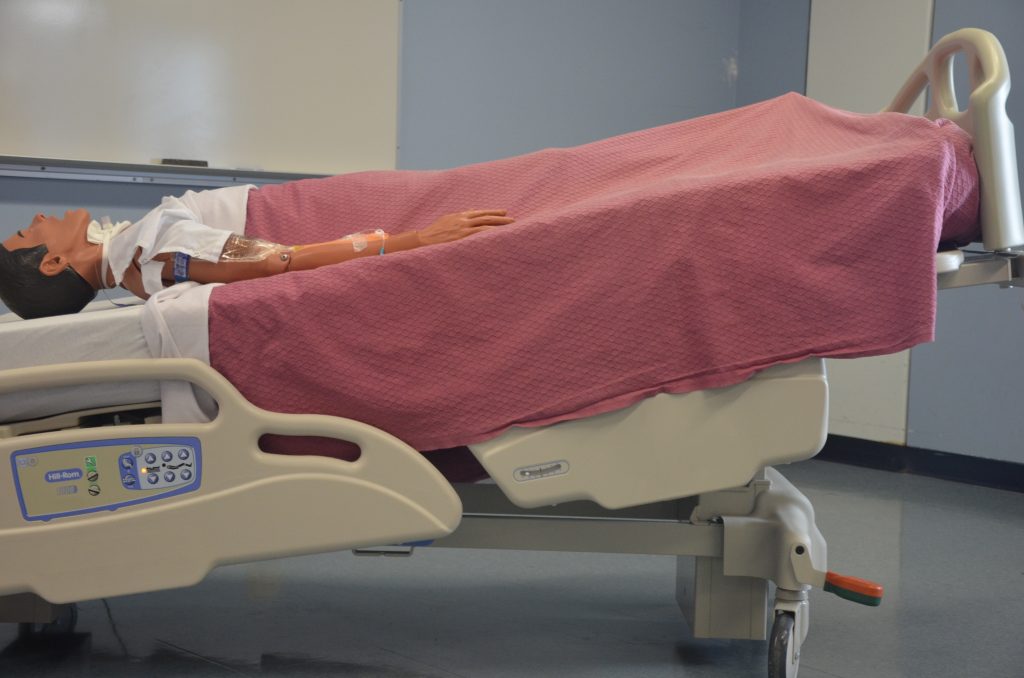
У положенні лежачи на спині пацієнт лежить рівно на спині. Для запобігання падінню ніг можуть використовуватися подушки або інші пристосування. Додаткові підтримуючі пристрої, такі як подушки під пахвами, можуть бути додані для комфорту. Зображення пацієнта в положенні лежачи на спині на малюнку 13.11 [39]. [40]

Положення лежачи
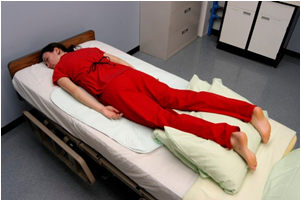
При положенні лежачи хворий лежить на животі з поверненою в бік головою. [41] Подушки можуть бути розміщені під гомілки, щоб вирівняти стопи. Зображення пацієнта в положенні лежачи на малюнку 13.12 [42]. Розміщення пацієнтів у положенні лежачи може покращити їх оксигенаційний статус при певних видах медичних розладів, таких як COVID-19. [43]
Бічне положення
У бічному положенні пацієнт лежить на одній стороні свого тіла з зігнутою верхньою ногою над нижньою ногою. Таке положення допомагає зняти тиск на куприк. [44] Подушку можна покласти під верхню руку для комфорту. Зображення пацієнта в бічному положенні див. Малюнок 13.13 [45]. Бічне положення часто використовується для вагітних жінок для запобігання здавлення нижньої порожнистої вени та посилення припливу крові до плоду.

Позиція Сімс
У позиціонуванні Сімс пацієнт розміщується на півдорозі між положеннями лежачи та лежачи зі зігнутими ногами. Під верхню ніжку підкладається подушка. Їх руки повинні бути зручно розміщені поруч з ними, а не під ними. [46] Зображення пацієнта в положенні Сімс див. Рис. 13.14 [47]. Положення Сімс використовується під час деяких процедур, таких як введення клізми.

Позиція Фаулера
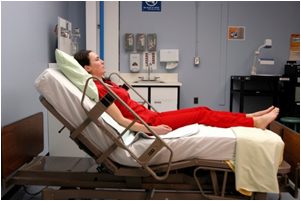
У позиціонуванні Фаулера узголів'я ліжка розміщується під кутом від 45 до 90 градусів. Ліжко можна розташувати так, щоб трохи згинати стегна, щоб запобігти мігруванню пацієнта вниз в ліжку. [48] Див. Рис. 13.15 [49] для зображення пацієнта в положенні Фаулера. Високе положення Фаулера відноситься до ліжка, що знаходиться під кутом 90 градусів. Положення Фаулера використовується для сприяння розширенню легенів і поліпшення оксигенації пацієнта. Він також використовується для запобігання аспірації у пацієнтів під час їжі або прийому трубкового годування.
Положення напівфаулера
У позиціонуванні Semi-Fowler узголів'я ліжка розміщується під кутом від 30 до 45 градусів. Стегна пацієнта можуть згинатися, а може і не бути. Зображення пацієнта в положенні напівФаулера див. Рис. 13.16 [50]. Положення напівФаулера використовується для тих же цілей, що і положення Фаулера, але, як правило, краще переноситься протягом тривалих періодів часу.
Позиція Тренделенбурга
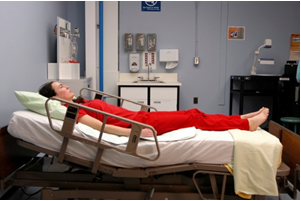
У позиціонуванні Тренделенбурга узголів'я ліжка розміщується нижче, ніж ноги пацієнта. Це положення може використовуватися в певних ситуаціях для сприяння венозному поверненню до голови та серця, наприклад, під час важкої гіпотонії та надзвичайних медичних ситуацій. [51] Див. Рис. 13.17 [52] для зображення позиції Тренделенбурга.
Позиція штатива
Пацієнти, які відчувають задишку, часто природно приймають положення штатива. У положенні штатива пацієнт нахиляється вперед, сидячи ліктями на коліна або спираючись на стіл. Пацієнти, які відчувають труднощі з диханням, можуть бути поміщені в це положення для посилення розширення легенів і повітрообміну. Див. Рисунок 13.18 [53] для зображень індивіда, що демонструє утруднене дихання, яка прийняла положення штатива.

Переміщення пацієнта вгору в ліжку
При переміщенні пацієнта в ліжку спочатку визначте рівень допомоги, необхідної для забезпечення оптимального догляду за пацієнтом. Життєво важливо запобігати тертю та зсуву при переміщенні пацієнта в ліжку, щоб запобігти травмам тиску. Якщо пацієнт не в змозі допомогти з перестановкою в ліжку, дотримуйтесь політики агентства щодо використання підйомних пристроїв та механічних підйомників. Якщо пацієнт може допомогти з перестановкою та мінімальним підйомом персоналу, скористайтеся наступними рекомендаціями за допомогою іншого медичного працівника, щоб допомогти у русі та запобігти травмам. [54] Див. Рис. 13.19 [55] зображення переміщення пацієнта вгору в ліжку.
- Поясніть пацієнтові, що буде і як пацієнт може допомогти.
- Підніміть ліжко на безпечну робочу висоту і переконайтеся, що гальма застосовані.
- Положіть хворого в положенні лежачи з плоским ліжком. Покладіть подушку біля узголів'я ліжка та об узголів'я ліжка, щоб запобігти випадковому натисканню головою пацієнта об узголів'я ліжка.
- Двоє медичних працівників повинні стояти з ногами на ширині плечей між плечима і стегнами пацієнта біля ліжка. Це тримає найважчу частину пацієнта найближчою до центру ваги медичних працівників. Вага буде зміщуватися з задньої ноги на передню ногу.
- Складіть віялом малюнок аркуш у напрямку до пацієнта долонями вгору. Це забезпечує міцне зчеплення для переміщення пацієнта вгору за допомогою листа для малювання.
- Попросіть пацієнта нахилити голову до грудей, скласти руки поперек грудей і зігнути коліна, щоб допомогти руху. Повідомте пацієнта, коли відбудеться переїзд. Цей крок запобігає виникненню травм пацієнта і готує їх до переїзду.
- Підтягніть сідничні і черевні м'язи, зігніть коліна, а спину тримайте прямо і нейтрально. Обличчям напрямок руху. Правильна механіка тіла може допомогти запобігти травмі спини при використанні у відповідних ситуаціях догляду за пацієнтами.
- На рахунок трьох провідною людиною акуратно посуньте (не піднімаючи) хворого вгору по ліжку, зміщуючи свою вагу з задньої ноги на передню, тримаючи спину прямо, а коліна злегка зігнутими.
- Замініть подушку під головою пацієнта, переставте пацієнта в ліжко і накрийте їх простирадлом або ковдрою, щоб забезпечити комфорт.
- Опустіть ліжко, підніміть бічні рейки, як зазначено, і переконайтеся, що світло виклику знаходиться в межах досяжності. Виконувати гігієну рук. [56]

Допомога пацієнтам в сидячому положенні
Перед амбулацією, переміщенням або перенесенням пацієнта з однієї поверхні на іншу (наприклад, ліжко на інвалідне крісло), часто необхідно перемістити пацієнта в бік ліжка, щоб уникнути напруження або надмірного досягнення медичним працівником. Розташування пацієнта збоку від ліжка також дозволяє медичному працівнику максимально близько розташовувати пацієнта до центру ваги для оптимального балансу під час обробки пацієнта. [57]
Пацієнти, які лежали в ліжку, можуть відчувати запаморочення, відчуття запаморочення, ніби кімната крутиться, або ортостатична гіпотензія, низький артеріальний тиск, який виникає, коли пацієнт змінює положення з лежачого на сидяче або сидяче на стояння і викликає у пацієнта запаморочення, слабкі, або світлоголові. Ортостатична гіпотензія визначається як падіння систолічного артеріального тиску на 20 мм рт.ст. і більше або падіння діастолічного артеріального тиску на 10 мм рт.ст. і більше протягом 3 хвилин сидячи або стоячи. З цієї причини завжди починайте процес перенесення або амбулації, сидячи пацієнта на боці ліжка на кілька хвилин з звисаючими ногами. [58]
Почніть з пояснення пацієнту, що буде і чим вони можуть допомогти. Визначте, чи потрібна додаткова допомога або механічний підйом. [59] Переконайтеся, що ліжко знаходиться в низькому і заблокованому положенні, а потім скористайтеся наступними вказівками, щоб допомогти пацієнту в положенні сидячи на краю ліжка. [60] Див. Рис. 13.20 [61] для зображень медсестри, яка допомагає пацієнту в сидячому положенні.
- Встаньте обличчям до узголів'я ліжка під кутом 45 градусів, розставивши ноги, однією ногою перед іншою. Встаньте поруч з талією пацієнта.
- Попросіть пацієнта повертатися на бік, обличчям до вас, у міру того, як вони рухаються ближче до краю ліжка.
- Покладіть одну руку за плечі пацієнта, підтримуючи шию і хребці.
- На рахунку трьох доручіть пацієнта використовувати лікті, щоб натиснути на ліжко, а потім схопити бічну рейку, коли ви підтримуєте їх плечі, коли вони сидять. Зсуньте вагу від передньої ноги до задньої ноги, як ви допомагаєте їм сидіти. Не дозволяйте хворому розташовувати руки навколо плечей, оскільки це може призвести до серйозних травм спини.
- Коли ви зміщуєте вагу, обережно обхопіть зовнішні стегна пацієнта іншою рукою і допоможіть їм зісковзнути ноги з ліжка, щоб бовтатися або торкнутися підлоги. Цей крок допомагає пацієнтові одночасно сидіти і відсунути ноги з ліжка. У міру виконання цієї дії згинайте коліна і тримайте спину прямо і нейтрально.
- Оцініть пацієнта на наявність симптомів ортостатичної гіпотензії або запаморочення. Якщо вони відчувають запаморочення, попросіть їх сісти і бовтатися на краю ліжка і визначити, чи усуваються симптоми перед перенесенням або амбулацією. [62]

Амбулація пацієнта
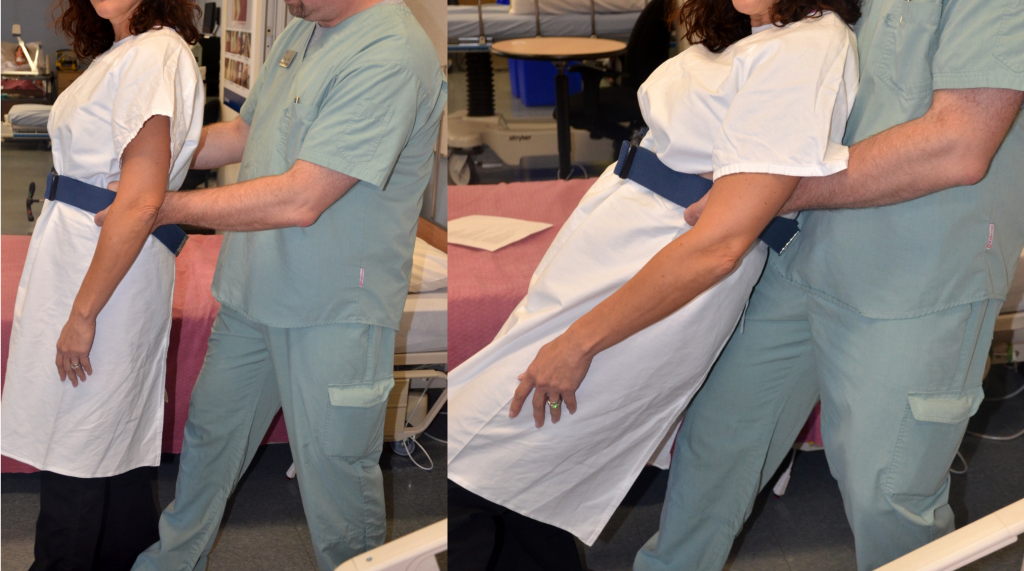
Амбуляція - це здатність пацієнта безпечно ходити самостійно, за допомогою іншої людини, або за допомогою допоміжного пристрою, такого як тростина, ходунки або милиці. Після того, як пацієнт був оцінений і визначено безпечний для амбулації, визначити, чи потрібні допоміжні пристрої або допомога другого співробітника. Допоможіть пацієнту сісти на бік ліжка та оцінити симптоми запаморочення або ортостатичної гіпотензії, перш ніж продовжувати. Переконайтеся, що пацієнт носить належне взуття, наприклад, взуття або нековзні шкарпетки. Нанесіть пояс ходи щільно над одягом та навколо талії, якщо потрібна будь-яка допомога. Зображення застосування пояса ходи див. На малюнку 13.21 [63]. Пацієнт повинен бути кооперативним, вміти самостійно переносити вагу, мати хороший контроль над тулубом, вміти самостійно переходити в положення стоячи. Якщо ці критерії не виконуються, то механічні пристрої, такі як підйом сидячи, щоб стояти, слід використовувати для надання допомоги пацієнту, що несе вагу, з положення сидячи в положення стоячи. Якщо пацієнт користується ходунками або тростиною, ці допоміжні пристрої слід поставити біля ліжка перед початком цієї процедури.
Встаньте перед пацієнтом, ноги на зовнішній стороні ніг. Візьміть кожну сторону пояса ходи, тримаючи спину прямою і зігнутими колінами, а потім качайте вагу назад, обережно вкладаючи пацієнта в положення стоячи. Після того, як хворий стоїть і відчує себе стабільно, перейдіть на свою неуражену сторону і візьміться за пояс ходи посередині спини. [64] Якщо потрібно для стабільності, покладіть одну руку під руку пацієнта, обережно візьміться за передпліччя і міцно зафіксуйте руку під пахвовою пахвовою пахвовою пахвою. У такому положенні, якщо хворий починає падати, можна забезпечити підтримку у хворого плеча. [65] Якщо пацієнт використовує ходунки або тростину, переконайтеся, що пацієнт використовує цей пристрій перед початком амбулації. Зображення медсестри, яка допомагає пацієнтові стояти, див. Малюнок 13.22 [66].

Перш ніж відійти від ліжка, запитайте пацієнта, чи не відчувають у них запаморочення або легкоголові. Якщо вони це роблять, посадіть пацієнта спиною на ліжко, поки симптоми не усунуться. Якщо пацієнт відчуває себе стабільно, почніть ходити, зіставляючи свої кроки з пацієнтом, доручіть пацієнта дивитися вперед і піднімати кожну ногу від землі. Ходити тільки так далеко, наскільки пацієнт може терпіти, не відчуваючи запаморочення або слабкості. Періодично запитуйте їх, як вони себе почувають, щоб перевірити запаморочення або слабкість. [67] У деяких ситуаціях ранньої амбуляції другому співробітнику корисно стежити за пацієнтом на колісних ходунках або інвалідному візку, якщо пацієнту потрібно сидіти під час ходьби.
Щоб допомогти пацієнту повернутися в ліжко або стілець, змусьте його стояти спиною колін, торкаючись ліжка або стільця. Візьміть пояс ходи і допомагайте їм, коли вони опускаються в сидяче положення, тримаючи спину прямою, а коліна зігнутими. Зніміть пояс ходи. Якщо пацієнт повертається в ліжко, поставте ліжко в найнижче положення, підніміть бічні рейки, як зазначено, і переконайтеся, що світло виклику знаходиться в межах досяжності. Накрийте пацієнта простирадлом або ковдрою, щоб забезпечити комфорт. Документуйте тривалість амбуляції та переносимість пацієнта до амбуляції.
Трансфер з ліжка на крісло або інвалідне крісло
Пацієнтам часто потрібна допомога при переході з ліжка на крісло або інвалідне крісло. Пацієнт повинен бути кооперативним і передбачуваним, здатним нести вагу на обох ногах, і вміти робити невеликі кроки та поворот для безпечного перенесення з допомогою однієї людини. Якщо будь-який з цих критеріїв не виконується, рекомендується трансфер з двох осіб або механічний підйомник. Завжди виконуйте оцінку мобільності та перевіряйте замовлення постачальника або фізіотерапевта перед передачею пацієнтів. [68]
Почніть з пояснення пацієнту, що буде під час перенесення і чим вони можуть допомогти. Переконайтеся, що належне взуття на місці. Опустіть ліжко; встановіть її під кутом 45 градусів. Помістіть інвалідну коляску поруч з ліжком і застосуйте гальма інвалідного візка. Якщо у пацієнта є слабкість з одного боку, покладіть коляску на їх міцну сторону. [69]
Надання допомоги пацієнту в сидячому положенні збоку від ліжка з ногами на підлозі. (Дивіться попередній розділ про те, як допомогти пацієнту в сидячому положенні.) Прикладіть пояс ходи щільно навколо їх талії. Поставте ноги на зовнішню сторону ніг. Попросіть їх покласти руки на талію, коли вони піднімаються в положення стоячи. Не піднімайте пацієнта. Якщо потрібна додаткова допомога, отримайте механічний підйом, наприклад, пристрій для сидіння на стоянці. Не дозволяйте їм класти руки на шию, оскільки це може спричинити травму спини. Тримайтеся поруч з пацієнтом під час перенесення, щоб вага пацієнта був близьким до вашого центру ваги. Стоячи, попросіть пацієнта поворот, а потім зробити кілька кроків назад, поки вони не зможуть відчути інвалідне крісло на задній частині ніг. Попросіть пацієнта схопити за руку інвалідного візка і трохи нахилитися вперед. Допоможіть пацієнту опуститися, при цьому зміщуючи вагу з задньої ноги на передню ногу, зігнувши коліна, тулуб прямим, а лікті злегка зігнутими. Дозвольте пацієнту повільно опускатися в інвалідну коляску, використовуючи підлокітники для опори.
На малюнку 13.23 [70] зображення співробітника, який допомагає пацієнту на інвалідному візку.
Рефлексивне питання: Що можна покращити під час цієї передачі?

Перегляньте відео про надання допомоги пацієнту від ліжка до крісла з поясом ходи або передавальним поясом. [71]
Опускання пацієнта на підлогу
Пацієнт може почати падати під час амбулації або під час перенесення з однієї поверхні на іншу. Якщо пацієнт починає падати з положення стоячи, не намагайтеся зупинити падіння або зловити пацієнта, оскільки це може спричинити травму спини. Натомість намагайтеся контролювати їх падіння, опускаючи їх на підлогу. [72]
Якщо хворий починає падати і ви поруч, рухайтеся позаду пацієнта і зробіть один крок назад. Підтримуйте пацієнта навколо талії або стегна або схопіть пояс ходи. Зігніть одну ногу і помістіть її між ніг пацієнта. Повільно посуньте пацієнта вниз по нозі, опускаючись при цьому на підлогу. Завжди захищайте голову першими. Як тільки пацієнт виявиться на підлозі, оцініть пацієнта на наявність травм перед їх переміщенням. Оцініть потребу пацієнта в допомозі, щоб зійти з підлоги. Якщо пацієнт не в змозі встати з підлоги, використовуйте механічний підйомник. Заповніть звіт про інцидент та слідкуйте за станом пацієнта та політикою агентства. Зображення опускання пацієнта на підлогу див. на малюнку 13.24 [73].
Запобігання падінню
Падіння є основною проблемою безпеки в охороні здоров'я. Медсестри несуть відповідальність за виявлення, управління та усунення потенційних небезпек падіння для пацієнтів. Усі заходи з обробки пацієнтів (позиціонування, перенесення та амбуляція) становлять ризик як для пацієнтів, так і для медичних працівників. Люди похилого віку часто мають підвищений ризик падінь через порушення психічного стану, зниження сили, порушення рівноваги та рухливості, а також зниження сенсорного сприйняття. Пацієнти також можуть ризикувати падіннями через проблеми з ходою, когнітивними здібностями, зоровими проблемами, частотою сечовипускання, генералізованою слабкістю, когнітивними порушеннями або ліками, які можуть викликати гіпотонію або сонливість. [74] Падіння може спричинити травми голови, переломи, рвані рани та інші травми.
Запобігання падінню є ключовим. Якщо пацієнт починає відчувати запаморочення під час амбулації або перенесення, допоможіть їм сісти на стілець або на підлогу, щоб уникнути падіння. Голова - найважливіша частина тіла, тому максимально захистіть її. У разі падіння зверніться за допомогою і залишайтеся з хворим, поки не прийде допомога. Дотримуйтесь політики агентства щодо звітності, оцінки та документування. Після падіння завжди оцінюйте пацієнта на наявність травм перед їх переміщенням. Якщо пацієнт залишається слабким або паморочиться голова, не намагайтеся передати їм амбулацію, а натомість попросіть допомоги, щоб перенести їх на стілець або ліжко. [75]
Усі пацієнти повинні бути оцінені на фактори ризику падінь та необхідні запобіжні заходи, що застосовуються відповідно до політики агентства. Детальніше про запобігання падінь читайте в розділі «Безпека».
- Скальський, А.Дж., & Макдональд, С.М. (2012). Профілактика і лікування контрактур кінцівок при нервово-м'язових захворюваннях. Клініки фізичної медицини та реабілітації Північної Америки, 23 (3), 675—687. https://doi.org/10.1016/j.pmr.2012.06.009 ⟩
- «hospice-1821429_960_720.jpg» за правдою шукач 08 ліцензується під ліцензією [1]CC0
- Каліш, Б., Лі, С., & Дабні, Б. (2013). Результати стаціонарної мобілізації: огляд літератури. Журнал клінічної сестринської справи, 23 (11-12), 1486-1501. https://doi.org/10.1111/jocn.12315 :05
- Цей твір є похідним від StatPearls by Javed & Davis та ліцензовано під CC BY 4.0
- Американська асоціація медсестер. Актуальні теми безпечного поводження з пацієнтами та мобільності. Американська медсестра сьогодні (доповнення). https://www.myamericannurse.com/wp-content/uploads/2014/07/ant9-Patient-Handling-Supplement-821a_LOW.pdf
- Скальський, А.Дж., & Макдональд, С.М. (2012). Профілактика і лікування контрактур кінцівок при нервово-м'язових захворюваннях. Клініки фізичної медицини та реабілітації Північної Америки, 23 (3), 675—687. https://doi.org/10.1016/j.pmr.2012.06.009 ⟩
- «Deep_vein_thrombosis_of_the_right_leg.jpg» Джеймса Хайльмана, MD ліцензується відповідно до CC BY-SA 3.0
- Скальський, А.Дж., & Макдональд, С.М. (2012). Профілактика і лікування контрактур кінцівок при нервово-м'язових захворюваннях. Клініки фізичної медицини та реабілітації Північної Америки, 23 (3), 675—687. https://doi.org/10.1016/j.pmr.2012.06.009 ⟩
- Американська асоціація медсестер. Актуальні теми безпечного поводження з пацієнтами та мобільності. Американська медсестра сьогодні (доповнення). https://www.myamericannurse.com/wp-content/uploads/2014/07/ant9-Patient-Handling-Supplement-821a_LOW.pdf
- Каліш, Б., Лі, С., & Дабні, Б. (2013). Результати стаціонарної мобілізації: огляд літератури. Журнал клінічної сестринської справи 23 (11-12), 1486-1501. https://doi.org/10.1111/jocn.12315 :05
- Міллер, Б. (н.д.). Функціональна рухливість і лікувальна фізкультура. Столична територія фізичної терапії та оздоровлення. https://www.capitalareapt.com/functional-mobility-and-physical-therapy/
- Американська асоціація медсестер. Актуальні теми безпечного поводження з пацієнтами та мобільності. Американська медсестра сьогодні (доповнення). https://www.myamericannurse.com/wp-content/uploads/2014/07/ant9-Patient-Handling-Supplement-821a_LOW.pdf
- Американська асоціація медсестер. Актуальні теми безпечного поводження з пацієнтами та мобільності. Американська медсестра сьогодні (доповнення). https://www.myamericannurse.com/wp-content/uploads/2014/07/ant9-Patient-Handling-Supplement-821a_LOW.pdf
- Бойнтон, Т., Келлі, Л., Перес, А., Міллер, М., Ан, Ю., & Трудген, К. Інструмент оцінки мобільності банерів для медсестер: перевірка інструменту. Американський журнал безпечного поводження з пацієнтами та руху, 4 (3). https://www.safety.duke.edu/sites/default/files/BMAT%20for%20Nurses.pdf
- Американська асоціація медсестер. Актуальні теми безпечного поводження з пацієнтами та мобільності. Американська медсестра сьогодні (доповнення). https://www.myamericannurse.com/wp-content/uploads/2014/07/ant9-Patient-Handling-Supplement-821a_LOW.pdf
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- Американська асоціація медсестер. Актуальні теми безпечного поводження з пацієнтами та мобільності. Американська медсестра сьогодні (доповнення). https://www.myamericannurse.com/wp-content/uploads/2014/07/ant9-Patient-Handling-Supplement-821a_LOW.pdf
- Національний інститут охорони праці. (2013, 2 серпня). Безпечне поводження з пацієнтами та мобільність (SPHM). Центри з контролю та профілактики захворювань. https://www.cdc.gov/niosh/topics/safepatient/default.html :05
- Френсіс, Р., & Доусон, М. (2016) Безпечне поводження з пацієнтами та мобільність: подорож триває. Американська медсестра сьогодні, 11 (5). https://www.myamericannurse.com/wp-content/uploads/2016/05/Patient-Handling-Safety-426b.pdf
- Американська асоціація медсестер. Актуальні теми безпечного поводження з пацієнтами та мобільності. Американська медсестра сьогодні (доповнення). https://www.myamericannurse.com/wp-content/uploads/2014/07/ant9-Patient-Handling-Supplement-821a_LOW.pdf
- Агентство з досліджень та якості охорони здоров'я (2019, вересень). Ніколи не події. Мережа безпеки пацієнтів. https://psnet.ahrq.gov/primer/never-events ⟩
- «GaitBelt.jpg» невідомим автором ліцензована під CC BY 4.0. Доступ безкоштовно за адресою https://opentextbc.ca/clinicalskills/chapter/3-2-body-mechanics/
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- «SliderBoard2-1.jpg» невідомим автором ліцензована під CC BY 4.0. Доступ безкоштовно за адресою https://opentextbc.ca/clinicalskills/chapter/3-7-transfers-and-ambulation/
- «invacare-reliant-350-electric-sit-to-stand-lift-3.jpg» по Інвакаре. Це зображення включено на основі сумлінного використання. ←
- «molift_air_200_rgosling_mb_env_585707.jpg» невідомим автором, люб'язно надано etac. Це зображення включено на основі сумлінного використання. ←
- Агентство з досліджень та якості охорони здоров'я (2017, січень). Протоколи ранньої мобільності, керовані медсестрою: посібник фасилітатора https://www.ahrq.gov/hai/tools/mvp/modules/technical/nurse-early-mobility-protocols-fac-guide.html
- Ця робота походить від протоколів ранньої мобільності, керованих медсестрою: Посібник фасилітатора. Зміст востаннє переглянуто січень 2017 року. Агентство з охорони здоров'я досліджень і якості, Rockville, MD. Доступ безкоштовно за адресою [2]https://www.ahrq.gov/hai/tools/mvp/modules/technical/nurse-early-mobility-protocols-fac-guide.html
- Агентство з досліджень та якості охорони здоров'я (2017, січень). Протоколи ранньої мобільності, керовані медсестрою: посібник фасилітатора https://www.ahrq.gov/hai/tools/mvp/modules/technical/nurse-early-mobility-protocols-fac-guide.html
- Агентство з досліджень та якості охорони здоров'я (2017, січень). Протоколи ранньої мобільності, керовані медсестрою: посібник фасилітатора https://www.ahrq.gov/hai/tools/mvp/modules/technical/nurse-early-mobility-protocols-fac-guide.html
- «Continuous_Passive_Motion_Machine.jpg» від Користувача:Ravedave ліцензується відповідно до CC BY-SA 3.0
- Скальський, А.Дж., & Макдональд, С.М. (2012). Профілактика ведення контрактур кінцівок при нервово-м'язових захворюваннях. Клініки фізичної медицини та реабілітації Північної Америки, 23 (3), 675-687. https://dx.doi.org/10.1016%2Fj.pmr.2012.06.009 ↑
- «Muscle_contractures_of_young_man.jpg» Марії Зіглінди фон Нудельдорф ліцензується відповідно до CC BY-SA 4.0
- Клініка Майо. (2020, 30 березня). Пасивні вправи руху. [Відео]. YouTube. Всі права захищені. https://youtu.be/EjJ5nX_jM-w ⟩
- Скальський, А.Дж., & Макдональд, С.М. (2012). Профілактика ведення контрактур кінцівок при нервово-м'язових захворюваннях. Клініки фізичної медицини та реабілітації Північної Америки, 23 (3), 675-687. https://dx.doi.org/10.1016%2Fj.pmr.2012.06.009 ↑
- «AFO_Ankle_Foot_Orthosis_Orthotic_Brace.JPG» від Pagemaker787 ліцензується відповідно до CC BY-SA 4.0
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- «supine.jpg» невідомим автором ліцензована під CC BY 4.0. Доступ безкоштовно за адресою [3]https://opentextbc.ca/clinicalskills/chapter/3-4-positioning-a-patient-in-bed/
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- «prone.jpg» невідомим автором ліцензована під CC BY 4.0. Доступ безкоштовно за адресою [4]https://opentextbc.ca/clinicalskills/chapter/3-4-positioning-a-patient-in-bed/
- Шелхамер, М., Вессон, П., Соларі, І.Л., Дженсен, Д., Стіл, В. А., Димитров, В.Г., Келлі, Дж., Азіз, С., Гутьєррес, В.П., Віттінгхофф, Е., Чунг, К.К., Менон, В.П., Амбріс, Г.А., і Баксі, С.М. (2021). Позиціонування схильності при гострому та важкому гострому респіраторному дистрес-синдромі внаслідок COVID-19: когортне дослідження та аналіз фізіології. Журнал інтенсивної терапії, 36 (2), 241-252. https://doi.org/10.1177%2F0885066620980399 ⟩
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- «lateral.jpg» невідомим автором ліцензована під CC BY 4.0. Доступ безкоштовно за адресою [5]https://opentextbc.ca/clinicalskills/chapter/3-4-positioning-a-patient-in-bed/
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- «sims.jpg» невідомим автором ліцензована під CC BY 4.0. Доступ безкоштовно за адресою [6]https://opentextbc.ca/clinicalskills/chapter/3-4-positioning-a-patient-in-bed/
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- «degreeLow.jpg» невідомим автором ліцензована під CC BY 4.0. Доступ безкоштовно за адресою [7]https://opentextbc.ca/clinicalskills/chapter/3-4-positioning-a-patient-in-bed/
- «degreeSemi.jpg» невідомим автором ліцензована під CC BY 4.0. Доступ безкоштовно за адресою [8]https://opentextbc.ca/clinicalskills/chapter/3-4-positioning-a-patient-in-bed/
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- «Sept-22-2015-097.jpg» невідомим автором ліцензована під CC BY 4.0. Доступ безкоштовно за адресою [9]https://opentextbc.ca/clinicalskills/chapter/3-4-positioning-a-patient-in-bed/
- «Tripod_position.png" Нік Ашман, Технічний коледж долини Чіппева ліцензується відповідно до CC BY 4.0
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- «Book-pictures-2015-572.jpg» невідомим автором ліцензована під CC BY 4.0. Доступ безкоштовно за адресою [10]https://opentextbc.ca/clinicalskills/chapter/3-5-positioning-a-patient-on-the-side-of-a-bed/
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- [11]Цей твір є похідною від Клінічні процедури для безпечного догляду за пацієнтами Br British Columbia Technology Institute of Technology та ліцензовано
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- «Book-pictures-2015-5851.jpg», «Book-pictures-2015-587.jpg» та «Book-pictures-2015-588.jpg» невідомими авторами ліцензовані відповідно до CC BY 4.0. Доступ безкоштовно за адресою [12]https://opentextbc.ca/clinicalskills/chapter/3-5-positioning-a-patient-on-the-side-of-a-bed/
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- «Sept-22-2015-119.jpg» та «Sept-22-2015-121-001.jpg» невідомими авторами ліцензовані під CC BY 4.0. Доступ безкоштовно за адресою [13]https://opentextbc.ca/clinicalskills/chapter/3-5-positioning-a-patient-on-the-side-of-a-bed/
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- Мороз, А. (2017, червень). Фізіотерапія (ПТ). Merck Керівництво Професійна версія. https://www.merckmanuals.com/professional/special-subjects/rehabilitation/physical-therapy-pt
- «Sept-22-2015-122-e1443986200821.jpg», «Sept-22-2015-124.jpg» та «Sept-22-2015-128.jpg» невідомими авторами ліцензовані відповідно до CC BY 4.0. Доступ безкоштовно за адресою [14]https://opentextbc.ca/clinicalskills/chapter/3-5-positioning-a-patient-on-the-side-of-a-bed/
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- «Book-pictures-2015-603.jpg» та «Книга-картинки-2015-6041» невідомими авторами ліцензовані під CC BY 4.0. Доступ безкоштовно за адресою [15]https://opentextbc.ca/clinicalskills/chapter/3-7-transfers-and-ambulation/
- Томпсон Ріверс університет. (н.д.). Догляд | Допомога від ліжка до крісла з поясом ходи або передавальним ременем. [Відео]. Всі права захищені. https://barabus.tru.ca/nursing/assisting_from_bed.html ↑
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- «Sept-22-2015-132-001.jpg» та «Sept-22-2015-133.jpg» невідомими авторами ліцензовані під CC BY 4.0. Доступ безкоштовно за адресою [16]https://opentextbc.ca/clinicalskills/chapter/3-7-fall-prevention/
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
- Ця робота є похідною від Клінічні процедури безпечного догляду за пацієнтами Технологічного інституту Британської Колумбії та ліцензовано під CC BY 4.0
